Astma
Souběžně s rostoucí mírou znečištění životního prostředí astmatické formy neustále přibývají. Astmatici se stávají přecitlivělými na podněty různé povahy (chemické, fyzikální, tepelné, alergenní), které jsou pak spouštěcí příčinou astmatické krize.
Astma je chronický zánět dýchacích cest, při kterém se průdušky zužují v důsledku edému a příležitostně v důsledku spasmogenních látek uvolňovaných místními buňkami nebo buňkami, které infiltrují oběhový proud do bronchiální úrovně.
Tyto látky, zvané spasmogeny, jsou mediátory bronchokonstrikce a mohou způsobit okamžitý nebo pozdní astmatický záchvat.
Hlavními mediátory bronchokonstrikce jsou histamin, prostanoidy (tromboxany a některé prostaglandiny), některé leukotrieny (zejména cysteinylové leukotrieny), faktor aktivující destičky (PAF) a některé neuropeptidy (některé neurokininy).

Léky na astma
Jakýkoli lék schopný snížit bronchiální zánět nebo antagonizovat účinky reakcí vyvolaných spasmogeny je potenciálně antiastmatikum.
Léky proti astmatu spadají do několika kategorií:
- Glukokortikoidy
- Agonisté beta-2
- Deriváty xanthinu
- Benzopyranony
- Antimuskarinika
- Antileukotrien
Glukokortikoidy
Glukokortikoidy působí nepřímo inhibicí enzymu fosfolipázy A2 a následně tvorbou kyseliny arachidonové a její následnou přeměnou na leukotrieny a prostaglandiny (látky se zánětlivou aktivitou).
Jsou také známé jako kortikosteroidy, protože jsou normálně produkovány kůrou nadledvin z cholesterolu. Hlavním hormonem skupiny je kortizol (nebo hydrokortizon).
Glukokortikoidy jsou proto schopny snížit otoky a počet astmatických záchvatů. Nejznámější jsou flunisolid podávaný inhalací prostřednictvím dávkovačů s vlastní dávkou (250 µg na sprej) a beklomethason (Clenil®) s podobným způsobem podání (100, 200, 400 µg sprejem) nebo aerosolem.
Aerosolová léčiva se často kombinují s agonistou Beta-2, aby se dosáhlo většího bronchodilatačního účinku, a jsou preferována astmatiky, když mají potíže s inhalací léčiva orálně nebo nazálně.
K podání perorálních glukokortikoidů (tobolek, tablet) by mělo dojít pouze v případě, že výsledky nejsou dosaženy vdechováním a krátkodobě, vzhledem k dosti zjevným vedlejším účinkům (větší náchylnost k infekcím, zejména pokud jde o virový rozšířený edém) , poté otoky, hypertenze a demineralizace kostí).
Beta2-agonisté
Beta2-agonistické léky jsou deriváty norepinefrinu, hormonu, který působí na adrenergní receptory zejména typu alfa a beta1, ale málo na B2, které jsou důležité pro astma, protože pokud jsou stimulovány, způsobují relaxaci hladkého svalstva průdušek následná dilatace dýchacích cest. Z toho vyplývá, že jakýkoli lék schopný zvýšit aktivitu těchto receptorů, odtud název Beta2-agonisté, je užitečný jako astmatik.
Nejznámější a nejpoužívanější je salbutamol (Ventolin®), který vdechováním (0,2 mg na sprej) vyvolává „rychlý účinek, který trvá přibližně tři hodiny. Salbutamol se také používá k prevenci astmatických záchvatů s ohledem na fyzickou námahu, i když si pamatujeme, že máme zakázáno zdravým sportovcům (považuje se to za doping).
Salbutamol lze také použít jako aerosol, systémově (2-4 mg cpr; cos 4-6 mg) nebo parenterálně (0,5 mg ampule). Systémové podávání se používá pouze tehdy, jsou -li astmatické krize příliš časté, protože ačkoliv jsou dostatečně selektivní pro receptory B2, zachovávají si také aktivitu proti B1, který, soustředěný v srdci, po stimulaci vede ke zvýšení srdeční frekvence (tachykardie), která se stává nebezpečnou zejména pro srdce pacientů (další informace viz: Klenbuterol).
Vedle salbutamolu existují ještě další B2-agonistické léky s delším trváním účinku, a proto se používají v udržovací terapii, a nikoli v krizových situacích (které vyžadují lék s rychlou farmakologickou aktivitou). Mezi nimi pamatujeme na salmeterol (Aliflus ®, Serevent ®, Seretide ®) v dávkách 0,25 mg na sprej (k inhalaci jednou nebo dvakrát za 24 hodin může také stačit jedna večerní inhalace).
Deriváty xanthinu
Deriváty xanthinu pocházejí z theofylinu nebo 1,3 -dimethylxanthinu, analogu kofeinu přítomného v čaji, se střední bronchodilatační aktivitou. V terapeutických dávkách je schopen inhibovat fosfodiesterázy, enzymy, které hydrolyzují cyklické nukleotidy. Teofylin tím zvyšuje biologickou dostupnost cyklického AMP, který je mediátorem relaxace bronchiálních svalů.
V terapeutických dávkách není teofylin příliš rozpustný, a proto se soli vyrábějí pomocí kyselých charakteristik dusíku přítomného v poloze 7. Sůl se získává spojením dvou molekul teofylinu s jednou z ethylendiaminů, přičemž se získá aminofylin (v lahvičkách nebo v tabletách, celkem 200-300 mg / den a nikdy v dávkách vyšších než 400 mg / den).
Aminofylin je antiastmatikum druhé nebo třetí volby, které se používá pouze tehdy, když jiné léky nejsou účinné. Ve vysokých dávkách může vyvolat zvracení, agitovanost, tachykardii, arytmii a může být smrtelné.
Benzopyranony
Mezi benzopiranony si pamatujeme kyselinu chromoglykovou, antialergický lék, který lze použít i ve formě sodné soli.Tento lék se používá u některých mírných forem alergií, které mohou postihnout oko, nosní sliznici (rýmu) nebo průdušky; je to lék první volby, který se používá při prvním výskytu alergických příznaků, výhradně vdechováním, při prevenci záchvatů (aerosoly pro děti nebo inhalační spreje pro děti a dospělé). Mezi antiastmatiky je to lék, který má absolutně nejmenší vedlejší účinky, ale má omezenou procentuální účinnost (pouze 30-35% pacientů shledává prospěch z používání tohoto léku). Zdá se, že mechanismus účinku je dán jeho schopností inhibovat uvolňování spasmogenů buňkami sídlícími v průduškách a také těmi, které se k němu dostávají krví (brání uvolňování histaminu).
Antimuskarinika
Antimuskarinika působí tak, že inhibuje muskarinové receptory M3 pro acetylcholin přítomné v bronchiální oblasti. Tato látka je ve skutečnosti neurotransmiterem parasympatického systému, který stimulací svých muskarinových a nikotinových receptorů indukuje kontrakci kosterních a bronchiálních svalů. Z tohoto důvodu blokováním muskarinových receptorů acetylcholinu na bronchiální úrovni získáme bronchodilataci užitečnou pro astmatiky. Atropin, aktivní složka získaná z Atropa belladonna, přednostně blokuje receptory M1 a M2, ale nikoli M3. Navzdory tomu má stále mírnou bronchodilatační aktivitu, ale je málo využíván, protože vede k funkčnosti epiteliálních řasinek dýchacích cest (s následnou stagnací hlenu, který se v astmatu již hojně produkuje); terapeutický účinek je proto sotva evidentní.
Na druhé straně ipratropiumbromid (ATEM®, BREVA®) je antagonista M2 a M3, schopný bronchodilatace, aniž by zasahoval do aktivity řas (v dávkách 20 µg na sprej). Je široce používán v přítomnosti chronické obstrukční plicní nemoci (CHOPN) - onemocnění charakterizovaného chronickým astmatem, bronchitidou a plicním emfyzémem.Nežádoucí účinky jsou většinou omezeny na výskyt sucha v ústech a sliznicích.
Antileukotrien
Antileukotrienika blokují receptory CYS a LT1 přítomné v průduškách a plicích. Jejich nadměrná stimulace cystenilleukotrieny ve skutečnosti vede k výraznému bronchospasmu a zánětu bronchiální sliznice. Blokováním těchto receptorů tedy získáme „prospěšný účinek pro pacienty s astmatem“.
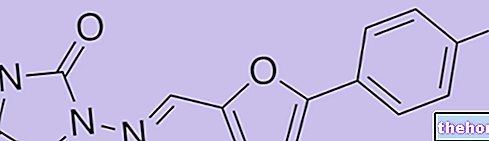
Mezi nejznámější antileukotrienové léky pamatujeme montelukast (SINGULAIR®), velmi důležitý, protože je schopen snížit počet astmatických záchvatů a postupně i edém průdušek. Jeho protizánětlivá aktivita je však nižší než u kortikosteroidů, i když není, dává obzvláště závažné vedlejší účinky Antileukotrienika, velmi užitečná v perzistentní terapii, nejsou vhodná při astmatické krizi.
Další články na téma "Antiastmatická léčiva"
- Astmatické krize (záchvaty astmatu)
- Astma
- Astma - léky na léčbu astmatu
- Dieta a astma
- Bronchiální astma
- Bronchiální astma - léčba, léky a prevence
- Bronchiální astma - bylinná medicína



















.jpg)