Je to onemocnění související se snížením aktivity vyvolané inzulínem, hormonem produkovaným beta buňkami Langerhansových ostrůvků ve slinivce břišní. Přesněji řečeno, tento pokles aktivity lze vysledovat zpět ke snížené dostupnosti stejného inzulínu, k neoptimálnímu využití hormonu tělem nebo ke kombinaci těchto stavů.
Existují různé typy diabetu, mezi nimiž nacházíme:
- Diabetes 1. typu, charakterizovaný nedostatkem sekrece inzulínu beta buňkami pankreatu. K tomu dochází v důsledku destrukce těchto buněk na autoimunitním základě. Cukrovka 1. typu se obecně vyskytuje v dětství nebo dospívání, ale může se objevit i v dospělosti. Odhaduje se, že diabetes 1. typu postihuje přibližně 3-5% jedinců trpících tímto metabolickým onemocněním.
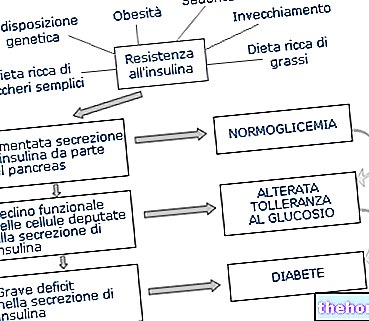
- Diabetes typu 2, který lze přičíst snížené citlivosti orgánů a tkání na inzulín (játra, svaly a tukové tkáně) a / nebo jejich snížené sekreci beta buňkami slinivky břišní. Diabetes typu 2 má tendenci se projevovat dospělost a riziko jejího rozvoje se zvyšuje za přítomnosti určitých faktorů, jako je obezita a sedavý způsob života, ale zdá se, že v jejím vzniku hraje zásadní roli také známost. Někdy je však diabetes typu 2 diagnostikován také u dětí a dospívajících.
U obou forem diabetu je však životní styl zásadním krokem při zvládání této nemoci. O dietu je třeba pečovat a stejně důležité je spojovat pravidelnou fyzickou aktivitu. Pokud je však tělesná aktivita na jedné straně zásadní součástí, na straně druhé může být pro diabetického pacienta tento problém zdrojem pochybností a otázek, zejména pro ty, kteří by chtěli provozovat skutečnou sportovní aktivitu, a to i pro vysoké V této souvislosti vyžaduje měření, kontrola a řízení glykémie vysoký stupeň přesnosti, aby se zabránilo vzniku nebezpečných podmínek.
V současné době může být řízení glykémie u diabetických pacientů, kteří praktikují nebo by chtěli praktikovat motorickou aktivitu i při vysoké intenzitě, jednodušší, než tomu bylo v minulosti, díky novým technologiím a inovativním zařízením, jako jsou zařízení italské společnosti Theras Group. podílí se také na navrhování technologických řešení pro léčbu diabetu, jako je vodotěsná inzulínová pumpa bez zkumavek nebo katetrů a systém kontinuálního monitorování glykémie (CGM - Nepřetržité monitorování glukózy).
nebo ne„Doktor Guardasole nám vysvětluje.“Například ještě před nějakou dobou pro subjekty s diabetem typu 2 podstupující terapii poněkud zastaralými léky může být provádění sportovních aktivit problémem, protože existuje riziko, že hladina cukru v krvi během aktivit příliš poklesne. Naštěstí nyní má většina léků na léčbu diabetu typu 2 velmi nízké riziko vyvolání hypoglykemie. V tomto smyslu tedy léky určitě pomáhají při řízení a programování motorické aktivity, přičemž obě jsou chápány jako jednoduchá procházka, která se trochu podobá intenzivnější „typová aktivita“'.
Situace se mění, když mluvíme o pacientech s diabetem 1. typu, jak specialista vysvětluje: „Diabetici 1. typu jsou samozřejmě léčeni inzulínem. Inzulin je silný hypoglykemický lék a zvládání nemoci během fyzické aktivity je složitější. Diabetologové proto musí hodně pracovat na terapeutickém vzdělání pacienta, aby se pokusili vyhnout se vzniku hypoglykémie během motorické aktivity nebo později, protože ta může někdy vzniknout i po skončení aktivity. V tomto smyslu technologie poskytuje, poskytuje a bude poskytovat hlavní nástroj k bezpečnému řízení motorické činnosti'.
Když mluvíme o nových technologiích v oblasti léčby diabetu, o čem přesně mluvíme?
'Odkazujeme na ty technologie, které umožňují nepřetržité a okamžité sledování hladiny glukózy v krvi, což vám umožňuje okamžik za okamžik určit trend tohoto parametru", vysvětluje Dr. Guardasole, který se poté zabývá konkrétními ilustracemi rozdílu mezi CGM (Continuous Glucose Monitoring) a technologií Flash (Flash Glucose Monitoring - Flash Glucose Monitoring):"Technologie blesku umožňuje měření glykémie, které může být kontinuální, ale vyžaduje zásah pacienta, který musí požádat o měření hodnoty, jedná se tedy o technologii, která funguje „na vyžádání“. Naopak CGM zařízení pracují v „ v reálném čase "s nepřetržitou kontrolou glykemického parametru a - prostřednictvím aplikací ve smartphonu nebo konkrétních zařízeních - jsou schopni vydat poplach v případě, že dojde k nebezpečným změnám glykémie. Přístroje CGM lze předepsat pouze lidem s diabetes 1. typu, zatímco technologii flash lze předepsat všem diabetickým pacientům, včetně pacientů 2. typu, kteří se chtějí účastnit sportu'.
'Řekl tohle„Dr. Guardasole pokračuje“obě tyto technologie, i když s různými charakteristikami, jsou nesmírně užitečné právě proto, že jsou schopny poskytnout měření glykémie v přesném okamžiku, přesně tak, jako by měření bylo provedeno špičkou prstu. Kromě toho existuje přítomnost historie, protože všechna data se stahují a ukládají". Přínosy těchto nových technologií tím ale nekončí, jak ukazují i tyto nástroje"trendové šipky, které se stávají základním terapeutickým vzdělávacím nástrojem u osob s diabetem„Doktor Guardasole nám ve skutečnosti vysvětluje, že spolu s hodnotou krevního cukru tyto nástroje ukazují šipky schopné indikovat, zda hladina cukru v krvi stoupá, je stabilní nebo klesá a jak rychle se to děje: v prvních dvou případech pacient bude moci začít se sportovní aktivitou, přičemž v posledním případě bude muset zasáhnout adekvátním chováním, aby situaci zvládl.To vše bylo před příchodem těchto technologií nemyslitelné"pokračuje doktor"data získaná klasickým glukometrem byla zastoupena suchým číslem a nebylo možné získat informace o trendu glykémie v blízké budoucnosti. Nyní však díky specifickým algoritmům máme možnost předpovědět, jak se bude glykemický parametr vyvíjet v následující půlhodině. To je zjevně velmi důležité, protože nám to dává možnost být v intervenci přesnější, pokud dobře jsme pacientovi vysvětlili, jak by se měl chovat'.
Výhoda využití těchto technologií tedy spočívá v možnosti porozumět vývoji krevního cukru, aby člověk mohl pochopit, jak podle toho jednat, ať už začít sportovat nebo ne?
'Přesně", Doktor Guardasole odpovídá,"to však pouze v případě, že je zařízení, které nepřetržitě měří glykémii, podáno osobě, která nemá inzulínovou pumpu“, zařízení, které umožňuje kontinuální infuzi tohoto léčiva.
V případě, že je pacient vybaven jak zařízením pro kontinuální monitorování glukózy (CGM), tak inzulínovou pumpou, výhody ve skutečnosti rostou. Doktor Guardasole vysvětluje, že „pumpa a CGM spolu komunikují a - díky novým vyvinutým algoritmům a na základě přednastavených parametrů - jsou schopny určit, kdy je nutné zvýšit nebo snížit podávaný inzulín, aby se hladina cukru v krvi udržela v přesném rozsahu.'.
Jinými slovy, může kombinace inzulínové pumpy a kontinuálního glukometru umožnit pacientovi, aby neprovedl žádnou akci?
'Nové systémy se ubírají tímto směrem, protože si uvědomili, že potřeba diabetika, aby se musel v každém okamžiku rozhodnout, co dělat a jak to udělat, může být příčinou stresu a úzkosti."vysvětluje doktor Guardasole, který však upřesňuje"každý pacient je jiný a je také nutné ho zarámovat z psychologického hlediska: například existuje člověk, který cítí potřebu mít vše pod kontrolou, pro které je technologie, která umožňuje minimalizovat akce pro kontrolu glykemické hladiny, není správně indikován, nebo znovu existuje osoba, která tyto technologie považuje za velkou pomoc, ale která může považovat alarmy generované v případě změny hladiny cukru v krvi za rušivé a které by se proto mohly rozhodnout je deaktivovat se všemi souvisejícími riziky. jde o to: najít správnou technologii pro správnou osobu'.
S jakými obtížemi se lze setkat při „přístupu“ k používání nových technologií?
'S první obtížností se potýká zdravotník, který se musí neustále informovat o novinkách. Kromě toho, aby lékař vysvětlil pacientovi, jak tato nová technologie funguje, musí jí lékař nejprve porozumět sám"říká doktor Guardasole, který pokračuje v opakování"Další obtíž spočívá v porozumění potřebám pacienta, diskuse je mnohem širší, než by si kdo mohl představit. Člověk by si mohl myslet, že technologie vše řeší, ale jsou například pacienti, kteří nemají rádi CGM nebo inzulínové pumpy, protože dosud nebyli schopni přijmout diagnózu bohužel chronického onemocnění, jako je diabetes. U těchto pacientů jsou přístroje vnímána jako něco invazivního, co jim neustále připomíná, že mají nemoc, kterou nechtějí přijmout. Na druhou stranu pacient ano nesmí si myslet, že díky použití technologie může zapomenout, že má cukrovku. Diabetetolog musí mít jasno a vysvětlit, jak fungují nové technologie, co lze získat jejich používáním a jak je pacient musí používat a chovat se, pouze tímto způsobem může dosáhnout úspěchu v léčbě nemocí'.
Dr. Guardasole nás proto nutí pochopit, že ačkoli se nové technologie mohou ukázat jako užitečné, je nutné, aby byl pacient velmi obezřetný a aby mu diabetolog poskytl nejen všechny informace, aby mohl správně používat technologická zařízení, ale také všechny dovednosti. nezbytné pochopit, jak zvládnout drtivou většinu událostí a situací, které mohou nastat v každodenním životě a při sportování.
Jak důležitá je role diabetologa a edukace pacienta v používání nových technologií?
Doktor Guardasole vysvětluje, že „vztah lékař-pacient zůstává zásadní, protože je základem, na kterém je potom postaveno vše ostatní a tento aspekt nelze nahradit technologiemi. Technologie je pomoc, která může být nesmírně užitečná, ale nemůže ignorovat vztah mezi odborníkem a diabetickým pacientem'.
Chtěli byste dát nějaké užitečné rady diabetickým pacientům, kteří by chtěli sportovat?
'Rozhodně ano"specialista nám říká"Vzhledem k tomu, že sport z terapeutického hlediska má stejné a vynikající účinky jako droga a že přináší výhody pro tři sta šedesát stupňů, doporučuji diabetickému pacientovi, který chce provozovat sport, aby jej okamžitě sdělil diabetologovi, který ho následuje, protože mu bude schopen poskytnout správnou radu ohledně typu činnosti, kterou je třeba vykonat ve vztahu k jeho klinickému obrazu.Diabetičtí pacienti, kteří chtějí sportovat, se mohou také připojit k různým asociacím, aby se dozvěděli a procvičovali fyzickou aktivitu společně s dalšími lidmi, kteří mají stejný typ problému. Sport je proto něco, co se dá dělat a dělat musí. Musí to být provedeno bezpečně, zábavně a k tomu stačí promluvit si se svým diabetologem, který bude rád, když bude moci poskytnout informace o tom, jak cvičit činnosti, protože v každém případě dosáhne obrovského zlepšení klinického výsledku .“uzavírá doktor Guardasole.