Definice
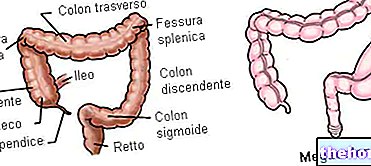
Anální píštěle jsou malé patologické a infikované tunely, které spojují konečník s okolní kůží. Konkrétně, aby to bylo definováno, anální píštěle se musí vyvinout v přesném anatomickém místě - nazývaném „česaná linie nebo anorektální linie“ - které odděluje konečník od konečníku, kde jsou umístěny exokrinní anální žlázy.
Pochopit: co jsou to anální žlázy?
Anální žlázy - přesně nazývané žlázy Hermanna a Desfosse na památku jejich objevitelů - jsou drobné anatomické struktury umístěné podél stěny análního kanálu. Jejich trubkovité žláznaté kanály vylučují jejich obsah do análních krypt (malé prohlubně ve tvaru vlaštovčího hnízda, které jsou v anální oblasti uspořádány podivně kruhově).
Anální píštěle jsou konečným důsledkem infekce těchto žláz, která, jak postupuje, degeneruje do abscesu.
- Jinými slovy, anální píštěle představují bezprostřední komplikaci nedostatečně ošetřeného análního abscesu.
Jak se tvoří
Viděli jsme, že anální píštěle představují přímý důsledek neléčené „abscesové infekce (abscesu).
Aby se vyvinula píštěl, infekce musí pocházet z krypty: patogeny jsou schopny proniknout do svěracího aparátu a dostat se do krypt análních žláz.
Když se anální žlázy zapálí (například v důsledku průchodu patogenů z výkalů), vytvoří se hnisavý vak, který při prasknutí dává vzniknout anální píštěli.
Proces, který vede k tvorbě píštěle, však může být také odlišný: za určitých okolností jsou v análních kryptách zablokovány fekální zbytky nebo slizniční sekrece, aby se podpořila infekce žláz. Infekční proces může být vyvolané buď „vstupem fekálního materiálu do vylučovacích tubulů, obojí zablokováním odtoku žláz.
Pamatuj si to ...
Anální absces a anální píštěl představují dvě evoluční stadia stejné nemoci: absces je ve skutečnosti akutní komplikací infekce, zatímco anální píštěl tvoří její chronickou formu.
- Neexistuje žádná anální píštěl bez abscesu
Příčiny a rizikové faktory
Fistule mohou být upřednostňovány různými faktory, stejnými, které jsou zodpovědné za anální abscesy:
- Anální vředy
- Zánětlivá onemocnění střev, jako je Crohnova choroba, divertikulitida a ulcerózní kolitida. Odhaduje se, že 50% pacientů s Crohnovou chorobou má alespoň jednou anální píštěl.
- Zhoršený imunitní systém: 30% pacientů s HIV má anální píštěle
- Rakovina konečníku
- Tuberkulóza
- Pohlavně přenosné choroby (např. Chlamydie a syfilis)
- Komplikace operace střev
Ve srovnání se ženami se zdá, že muži jsou citlivější na anální píštěle a lékařské statistiky navíc ukazují, že tato porucha se vyskytuje častěji u mladých dospělých mužů ve věku 20 až 40 let.
Typy análních píštělí
Anální píštěle nejsou všechny stejné: jsou v zásadě klasifikovány na základě struktury a umístění.
V závislosti na struktuře zahrnují:
- Přímé píštěle: mají jeden komunikační kanál
- Pobočkové píštěle: Je pozorováno více spojovacích kanálů
- Podkovové píštěle: připojte anální svěrač k okolní kůži, nejprve procházejte konečníkem
Na základě umístění fistulózního kanakulu se rozlišují „vysoké“ píštěle umístěné nad zubatou linií a „nízké“ píštěle umístěné níže. Konkrétněji, anální píštěle mohou být klasifikovány různými způsoby, ale obecně se odkazuje na klasifikaci Parks nebo na klasifikaci navrženou Americkou gastroenterologickou asociací (AGA).
* Trochu anatomie k pochopení ...
Vnější anální svěrač je pruhovaný sval skládající se ze dvou svazků:
- Podkožní svazek *, zkřížený vlákny složité podélné tuniky
- Hluboký svazek *, nejtlustší část svěrače, která obklopuje sliznici análního kanálu a vnitřní svěrač
Levator anus * je místo toho tenký a protáhlý sval, rozdělený na tři části: pubococcygeal, puborectal a ileococcygeal

- Povrchové píštěle: umístěné distálně (dole) jak k vnitřnímu análnímu svěrači, tak k komplexu vnějšího svěrače (jak je znázorněno na obrázku, nepřekračují vnitřní ani vnější svěrač)
- Intersfinkterické píštěle: umístěné mezi vnitřním análním svěračem a komplexem zevního svěrače; se může rozšířit dolů na perianální kůži, nahoru (slepý) nebo se otevřít do konečníku
- Transfinterní píštěle: procházejí intersticiálním prostorem a vnějším análním svěračem; pak procházejí vnitřním i vnějším svěračem
- Suprasfinkterické píštěle: procházejí vnitřním svěračem, procházejí vzhůru kolem vnějšího svěrače přes puborektální sval, poté směřují dolů do svalu levatorního, než se dostanou na kůži
- Extrasférické píštěle: mají dráhu, která začíná nad vnitřním análním svěračem a končí vnějším kožním otvorem.
Příznaky a symptomy
Další informace: Příznaky anální píštěle
Klinický obraz pacienta trpícího análními píštělemi zahrnuje spleť dosti zjevných známek a příznaků.
Pokud si pacient v raných stádiích nemoci neuvědomí infekci, v akutní fázi příznaky rozhodně nezůstanou bez povšimnutí. Anální píštěle ve skutečnosti způsobují nepříjemný pocit podráždění, svědění a otoku v análu, což má tendenci se zvýrazňovat. během defekace a je obvykle doprovázen minimálním, ale nepřetržitým výtokem stolice, hnisu nebo hlenu, který udržuje anální oblast vlhkou, což způsobuje dermatitidu a svědění. Vnímaná bolest se může stát nesnesitelnou prováděním určitých pohybů, takže někteří pacienti se dokonce snaží zůstat sedět na pevném povrchu.
Není neobvyklé vidět ve stolici krvácení nebo hnis; velmi často dochází ke ztrátě serózního materiálu nebo hnisu z análního otvoru také nezávisle na evakuaci (fekální inkontinence). U některých pacientů postižených anální píštělí dochází také k více či méně významnému zvýšení tělesné teploty (horečka / nízká horečka).
Při absenci farmakologické nebo chirurgické intervence mohou typické příznaky anální píštěle degenerovat: chronický zánět způsobený análním abscesem může časem předurčovat k rozvoji maligních novotvarů.
U těžce imunokompromitovaných pacientů, jako jsou pacienti s AIDS, má anální píštěl tendenci degenerovat do Fournierovy nekrotizující fasciitidy, čímž se rozšiřuje směrem k genitáliím a tříslům.
Diagnóza
Proktologické vyšetření je nezbytné pro zjištění podezření na anální píštěl. Po analýze symptomů hlášených pacientem lékař pokračuje ve fyzickém vyšetření, které lze také provést v lokální anestezii.
Ačkoli je zjištění anální píštěle poměrně jednoduché, bohužel přesná identifikace fistulózní cesty je poměrně složitá; tolik “je, že velmi často lze celou fistulózní cestu identifikovat pouze během operace.
Diagnóza se obvykle skládá z jemného endoanálního ultrazvuku (provádí se speciální rotační sondou schopnou co nejvíce identifikovat dráhu kanálu).Zde lékař vyhodnotí:
- Místní zarudnutí a otok
- Možná ztráta krve
- Únik hnisu při rektálním vyšetření
- Jakékoli chirurgické jizvy
Když jsou anální píštěle velmi složité a rozvětvené, často je vyžadována perianální MRI.
Léčba
Lékařská léčba perineálních píštělí zahrnuje antibiotika, imunosupresiva a imunomodulátory. Obecně je terapeutická účinnost těchto léčiv poměrně špatná, vzhledem k vysoké frekvenci relapsů po vysazení léku. Na druhé straně se zdá, že systémová (viz: Remicade) nebo lokální imunomodulační terapie anti-TNFα u dobrého procenta pacientů vyvolává rychlé a stabilní hojení píštělí, které komplikují Crohnovu chorobu.
Vzácný sklon k definitivní regresi análních píštělí, ať už spontánní nebo vyvolaný léky, přiměje lékaře, aby pacienta podrobil delikátní operaci. Strategie chirurgického odstranění píštěle jsou četné a různorodé: bude tedy na lékaři, aby rozhodl, jak jednat, na základě struktury a délky píštěle. Konečným cílem těchto intervencí je trvalé vymýcení hnisavého procesu bez ohrožení anální kontinence pacienta
Hloubková studie: hlavní druhy intervence
Invazivní intervence
- Fistulotomie: je typicky vyhrazena pro pacienty s jednoduchými píštělemi; tento zásah spočívá v doslovném zploštění kanaliku. Zákrok není zatížen významným rizikem inkontinence.
- Fistulektomie: zahrnuje disekci celé píštěle a mikroporce okolní zdravé tkáně.
- Seton: je to druh velkého vlákna (trubice) vloženého do píštěle a následně spojený na jeho dvou koncích mimo tělo.Seton má dvě potenciální výhody: první je kontinuální odvod materiálu obsaženého ve fistulózním tunelu (takový jako hnis), který uniká ven, brání rozvoji komplikací a usnadňuje následné chirurgické operace; druhá výhoda se týká možnosti periodického uvádění elastického materiálu do tahu za účelem pomalého rozpojení svalové tkáně (ELASTODIERESIS nebo SLOW SECTION), řezání nového segmentu během hojení předchozí léze; tím se zabrání čistým řezům a riziku inkontinence.
- Dvoustupňová fistulektomie. Jak naznačuje samotný termín, tato operace se provádí ve dvou různých časech, aby se minimalizovalo riziko komplikací, jako je poškození análního svěrače a fekální inkontinence. Je indikován k léčbě komplexních, transfinterních a suprasférických píštělí, které také zahrnují anální svaly. V první fázi zahrnuje umístění setonu, který je pravidelně uváděn do tahu, aby pomalu rozřezal svalovou tkáň (ELASTODIEREZE nebo POMALÁ SEKCE). Léčba setonem trvá několik měsíců a pro pacienta je zjevně malým uspokojením. Působením napětí na seton se fistulózní ústí stále více snižuje, což umožňuje fistulotomii nebo fistulektomii, jakmile úsek svalové roviny (dříve prováděný pomocí setonu) ustoupí pevnému zjizvení.
- Endorektální klapka: sestává z rekonstrukce sliznice, submukózy a příležitostně kruhové svalové tuniky, získané aplikací dobře vaskularizovaného laloku rektální sliznice (odebraného z překrývajícího se konečníku) na vnitřní otvor píštěle (fistulózní otvor). při tomto postupu je pravděpodobnost inkontinence 35%.
Inovativní a minimálně invazivní léčba, která eliminuje pooperační komplikace, jako je fekální inkontinence (která se vyskytuje asi v 10-30% případů).
- Uzavření píštěle fibrinovým lepidlem. Operace má mírnou míru vyléčení, řádově 20-60%. Zahrnuje injektáž rozpustné směsi do fistulózního tunelu, dříve vyčištěného (debridement), aby se utěsnil, stejně jako lepidlo. Výhody jsou spojeny s miniinvazivitou intervence, která ruší mnoho komplikací typických pro tradiční intervence (včetně inkontinence) a zajišťuje rychlejší návrat k běžným aktivitám. Riziko recidivy však zůstává vysoké s nízkou úspěšností definitivního hojení análních píštělí.
- Uzavření píštěle léčivými zátkami, odolné vůči infekcím a inertní (nevyvolávají reakce od cizího těla). Tyto méně invazivní léčby než tradiční chirurgické zákroky se provádějí vložením speciálních „léčivých análních zátek“ (píštělkové zátky) do píštěle, které podporují tvorbu nové tkáně, a poté jsou tělem spontánně reabsorbovány. Také v tomto případě po operaci komplikace jsou téměř nulové, včetně rizika inkontinence; terapeutická úspěšnost je dobrá (40–80%), ale stále existuje významné riziko relapsu.
- Technika LIFT (podvaz mezifinkterového píštělového traktu): inovativní chirurgický zákrok, který je založen na bezpečném uzavření vnitřního fistulózního otvoru (skrz intersfinkterický prostor a nikoli endorektální cestou) a na současném odstranění infikované kryptoglandulární tkáně (příčina píštělí) Jedná se o nejnovější minimálně invazivní, bezpečnou, efektivní a levnou techniku s dobrou úspěšností a nízkým rizikem recidivy.
- VAAFT (Video Assisted Anal Fistula Treatment): využívá pokročilé diagnostické nástroje (operativní fistuloskop), které v první řadě umožňují přímý pohled na fistulózní dráhu zevnitř, což také zdůrazňuje případné lokální komplikace. Kromě vidění vám toto zařízení umožňuje k čištění a ošetřování samotné píštěle zevnitř, krok za krokem po provozních fázích na monitoru; operace navíc zahrnuje hermetické uzavření vnitřního otvoru transmisální píštěle, důležité pro zamezení průchodu fekálního materiálu do píštěle Tato technika je zvláště indikovaná pro léčbu složitých perianálních píštělí. Ošetřením píštěle zevnitř je vyloučeno riziko poškození svěračů; také v tomto případě je proto eliminováno riziko pooperační inkontinence.
Většinu času je pacient operován v denním stacionáři, což znamená, že se může vrátit domů ve stejný den operace. U komplikovanějších píštělí však může být pacient držen v nemocnici dva nebo více dní.
Po zásahu
Po operaci musí být vnímání mírné bolesti považováno za naprosto normální stav. Ztráta krve je také do jisté míry poměrně častým rizikem po operaci. Po operaci anální píštěle lze bolest kontrolovat podáváním léků proti bolesti, jejichž dávky musí vždy stanovit lékař.
Kromě toho, aby se minimalizovala bolest, může pacient v oblasti zásahu provádět jemné obklady teplé teplé vody (sedací koupel). Pro usnadnění evakuace může lékař předepsat projímadla nebo léky na změkčení stolice.
Možný příjem antibiotik (podle lékařského předpisu) podávaný ústy může zabránit vzniku pooperačních infekcí.
Hlavní rizika spojená s chirurgickým zákrokem análních píštělí jsou:
- Infekce
- Fekální inkontinence
- Relapsující píštěl
Žádoucím přístupem je co nejvíce se vyhnout případu číslo 2; jinými slovy, snažíme se zajistit kontinenci svěrače přijetím (pokud je to možné) minimálně invazivních technik, i když to je na úkor (nižší) úspěšnosti a (vyšší) riziko relapsu ve srovnání s tradičními chirurgickými technikami Takový přístup však často přináší vyšší zdravotní náklady, což není zanedbatelný problém, pokud vezmeme v úvahu současnou socioekonomickou situaci země.
Pooperačním rizikům lze částečně zabránit věnováním zvláštní pozornosti hygieně ran a dodržováním absolutního klidu: tímto způsobem se zabrání infekci rány a opakování anální píštěle.