Epikondylitida je obecný termín používaný k označení bolestivého syndromu postihujícího oblast lokte.
Vzhledem k vysokému výskytu v tenise se epikondylitidě přezdívá také „tenisový loket“.
![]()
Je to způsobeno funkčním přetížením nebo nadměrným a pokračujícím používáním kloubu. Existuje individuální predispozice, ale v důsledku nesprávných postojů může každý onemocnět epikondylitidou.
Nejčastěji se jedná o sporty: tenis, baseball, golf, šerm, badminton, squash, házení oštěpem nebo diskem atd.
Mezi nejzajímavější práce patří: instalatér, zedník, zahradník, tesař, řezník, kuchař, tesař, krejčí, malíř atd.
Dalšími postiženými aktivitami jsou: hraní, práce na zahradě (prořezávání rostlin) atd.
Epikondylitida postihuje hlavně věkovou skupinu mezi 30 a 50 lety.
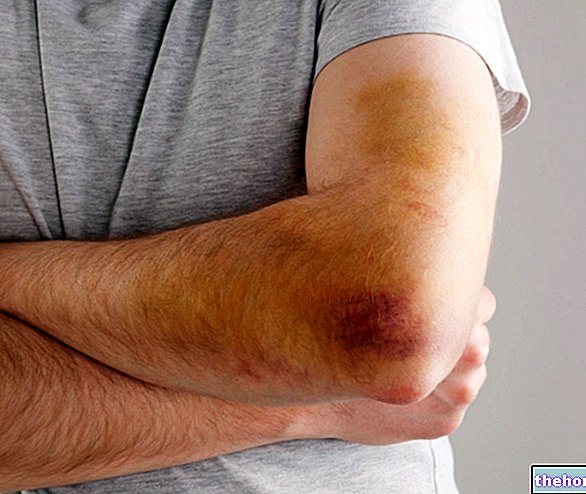
Zpočátku symptomatická pouze při pohybu zanícených šlach, pokud je závažná, epikondylitida se může zhoršit až do bodu, kdy způsobí bolestivý obraz i v klidu.
Publikovaný materiál má umožnit rychlý přístup k radám, návrhům a obecným léčebným prostředkům, které lékaři a učebnice pro léčbu epikondylitidy obvykle vydávají; tyto indikace nesmí v žádném případě nahradit názor ošetřujícího lékaře nebo jiných zdravotnických specialistů v oboru, kteří jsou ošetřování pacienta.
Co dělat
- Prevence je vždy nejúčinnějším prostředkem ke snížení možnosti zranění (viz část Prevence).
- Rozpoznání poruchy: pokud jde o kompromisy šlach, je naprosto nezbytné zasáhnout rychle, protože se obtížně hojí. Příznaky jsou:
- Mírná, ale zhoršující se bolest na vnější straně lokte.
- Otok a bolest při odpočinku.
- Slabost v síle úchopu ruky.
- Ranní ztuhlost.
- Obtížné prodloužení zápěstí.
- Lékařské vyšetření: rozpoznávání symptomů NESMÍ být zaměřeno na vlastní zvládnutí terapie, ale na pochopení rozsahu poruchy.Diagnostiku provede ortoped nebo vzácněji praktický lékař. K potvrzení podezření na funkční vyšetření (palpace, Cozenův test, Millisův test) a provedení diferenciální diagnostiky předepíše specialista některá vyšetření jako:
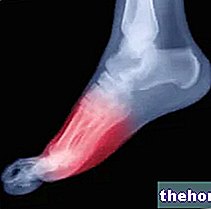
- Radiografie a ultrazvuk: nabízejí „obraz (i když nekvalitní) zanícených šlach.
- Rentgenové záření: k vyloučení artrózy a loketní artritidy nebo kalcifikací šlach.
- Cervikální magnetická rezonance: k vyloučení herniovaného disku.
- Elektromyografie (EMG): k vyloučení nervových kompresí.
- Při pozitivní diagnóze zahájí ortoped nechirurgickou léčbu (vyřešení v 80-90% případů):
- Celkový odpočinek po dobu několika týdnů:
- Zpočátku vynucené dlahou nebo sádrou.
- Následně v závislosti na vůli subjektu, který se musí vyvarovat jakéhokoli zbytečného nebo neplánovaného vyžádání.
- Protizánětlivá léková terapie.
- Pro tenisty: vhodné sportovní vybavení (méně tuhá raketa, méně napnuté struny, tlumiče) atd.
- Rehabilitační terapie: z extrakce fyzioterapie slouží k posílení svalů předloktí.
- Lékařské ošetření: technologické (rázové vlny, ultrazvuk, tecar atd.), Kryoterapie (pokud se kompromis týká svalové partie) nebo tepelná terapie (pokud je poškození výlučně šlach) podle případu.
- Použití rovnátek: například chrániče loktů; jsou paliativní, ale mohou zmírnit příznaky.
Poznámka: Pokud epikondylitida postihuje jak svaly, tak šlachy, je vhodné upřednostnit kryoterapii mezi teplem a kryoterapií.
- V případě potřeby se uchýlit k chirurgickému zákroku (viz níže Lékařské ošetření).
- Při chronické epikondylitidě komplikovat, zničit (močovými vlnami) nebo chirurgicky odstranit kalcifikace šlachy.
Co NEDĚLAT
- Nepřijímejte žádná preventivní pravidla, zvláště pokud existuje jasná predispozice k relapsu.
- Ignorujte příznaky, zvláště v přítomnosti významné anamnézy.
- Nevyhledávejte lékařskou pomoc a zkuste tento stav léčit užíváním volně prodejných protizánětlivých léků.
- Neprovádějte diagnostická vyšetření na epikondylitidu.
- Neprovádějte diagnostická vyšetření k vyloučení patologií, které mohou způsobovat příznaky podobné epikondylitidě.
- Používání, načítání nebo dokonce přetěžování již narušeného lokte.
- Nepřijímejte předepsanou protizánětlivou lékovou terapii.
- V době zotavení včasné použití zařízení, které může poruchu zhoršit.
- Nesledujte rehabilitační terapii.
- Pokud je to doporučeno, nevyužívejte technologické léčebné metody.
- A priori vyloučit možnost chirurgického zákroku.
- Pokud se epikondylitida vyskytuje opakovaně, odstraňte aktivitu zodpovědnou za akutní.
Co k jídlu
Neexistuje žádná dieta, která by zabraňovala a léčila epikondylitidu lépe nebo rychleji.
Některé triky se však mohou ukázat jako užitečné:
- Zvyšte příjem protizánětlivých molekul:
- Omega 3: jsou to kyselina eikosapentaenová (EPA), dokosahexaenová (DHA) a alfa linolenová (ALA). Mají protizánětlivý účinek. První dva jsou biologicky velmi aktivní a nacházejí se hlavně v: sardinkách, makrelách, bonitu, sardinelách sleď, sleď, alletterato, bůček tuňáka, mořské řasy, mořské řasy, krill atd. Třetí je méně aktivní, ale je prekurzorem EPA; je obsažen hlavně v tukové frakci některých potravin rostlinného původu nebo v olejích: sója, lněné semínko semena kiwi, hroznového semínka atd.
- Antioxidanty:
- Vitamíny: antioxidační vitamíny jsou karotenoidy (provitamin A), vitamín C a vitamín E. Karotenoidy jsou obsaženy v zelenině a červeném nebo oranžovém ovoci (meruňky, papriky, melouny, broskve, mrkev, tykev, rajčata atd.); jsou také přítomny v korýších a mléce. Vitamín C je typický pro kyselé ovoce a některou zeleninu (citrony, pomeranče, mandarinky, grapefruity, kiwi, papriky, petržel, čekanka, salát, rajčata, zelí atd.). Vitamín E lze nalézt v lipidové části mnoha semen a příbuzných olejů (pšeničné klíčky, kukuřičné klíčky, sezam, kiwi, hroznová semínka atd.).
- Minerály: zinek a selen. První obsahuje hlavně: játra, maso, mléko a deriváty, některé mlži (zejména ústřice). Druhý je obsažen zejména v: mase, rybích výrobcích, vaječném žloutku, mléce a derivátech, obohacených potravinách (brambory atd.).
- Polyfenoly: jednoduché fenoly, flavonoidy, třísloviny. Jsou velmi bohaté: zelenina (cibule, česnek, citrusové plody, třešně atd.), Ovoce a příbuzná semena (granátové jablko, hrozny, bobule atd.), Víno, olejnatá semena, káva, čaj, kakao, luštěniny a celozrnné produkty , atd.
Co NEJÍST
- Jedinou skupinou potravin (nebo lepších nápojů), které se v případě epikondylitidy nedoporučují, jsou alkoholické nápoje. Etylalkohol působí močopudně a narušuje metabolismus změnou účinnosti účinných látek.
- Dále připomínáme, že přebytek omega 6 mastných kyselin „by mohl“ mít diametrálně opačný účinek než „příjem omega 3. Je dobrým zvykem omezit zavádění“ potravin bohatých na linolovou, gama-linolenovou, diomo- kyselina gama-linolenová a arachidonové Jsou obsaženy hlavně v: oleji ze semen (zejména arašídech), většině sušeného ovoce, některých luštěninách atd.
Přírodní léky a prostředky
- Protahování: Protahování může být statické nebo dynamické, aktivní nebo pasivní. Pro epikondylitidu má preventivní, ale také terapeutickou roli v chronické fázi léčby.
- Fyzioterapeutická masáž, osteopatické manipulace, cyriaxové a myofasciální manipulace, diacutánní myofibrolýza (viz níže Lékařská ošetření).
- Motorické cvičení pro posilování: používá se jak v konzervativní terapii, tak v rehabilitaci po operaci.
- Kryoterapie: terapie chladem je užitečná při snižování bolesti a zánětů svalů. Provádí se 2 až 3krát denně. Led by neměl být aplikován přímo; naopak by měl být umístěn do ochranného vaku s vodou a aplikován vložením vlněného hadříku na ochranu pokožky.
- Teplé obklady: Zvyšují průtok krve a mohou urychlit obnovu poranění šlach. Neměly by být používány v přítomnosti vaskulárních lézí.
- Rovnátka, obinadla a obvazy: to jsou nástroje, které jsou někdy užitečné ke snížení symptomů. Mají funkci pohlcování nárazů a doprovodného pohybu. Ve sportovní praxi nemohou být příliš těsní; naopak během práce je možné je utahovat energičtěji, přičemž dbejte na to, abyste neohrozili oběh.
Farmakologická léčba
- Analgetika: Používají se ke snížení bolesti. Jsou přijímány orálně.
- Paracetamol: například Tachipirina ®, Efferalgan ® a Panadol ®.
- Nesteroidní protizánětlivé léky (NSAID):
- Systémové pro orální použití: používají se více než topické, protože struktury postižené zánětem jsou při aplikaci na kůži obtížně dosažitelné. Jsou účinnější, i když generické, než masti a gely. Mohou vyžadovat použití gastroprotektoru.Lidé s poruchou jater nebo ledvin je vždy nemohou užívat.
- Ibuprofen: např. Brufen ®, Moment ®, Spidifen ®, Nurofen ®, Arfen ®, Actigrip horečka a bolest ® a Vicksova horečka a bolest ®).
- Ketoprofen: například Arthrosilene®, Orudis®, Oki®, Fastum gel®, Flexen „Retard“ ® a Ketodol®.
- Diclofenac: například Dicloreum®, Deflamat®, Voltaren Emulgel® a Flector®.
- Naproxen: například Momendol ®, Synflex ® a Xenar ®.
- Pro topické použití: jsou to hlavně masti nebo gely. Mají tu výhodu, že působí lokálně, aniž by zatěžovaly žaludek a játra; jsou však méně účinné. Je třeba upřesnit, že to není nejvhodnější farmakologická kategorie a přetrvávání s jejich používáním (byť v počátečních fázích) by mohlo přispět ke zhoršení zánětu.
- Ibuprofen 10% lysinová sůl nebo 2,5% Ketoprofen (například Dolorfast ®, Lasonil ®, Fastum gel ® atd.).
- Kortikosteroidy:
- Injekční infiltrací: používají se pouze v případě, že orální NSAID nejsou dobře snášeny z důvodu: alergie, žaludečního vředu, cukrovky atd. Pokud se používají dlouhodobě, mají mnoho vedlejších účinků na pojivové tkáně. Jsou nejdrastičtějším, ale také nejúčinnějším farmakologickým řešením:
- Methylprednisolon: například Depo-Medrol ® v kombinaci s lidokainem (lokální anestetikum).
Prevence
- Zahřívání: má funkci zahřívání svalů a šlach lokte, zvyšuje pružnost a funkčnost příslušných struktur.
- Při přístupu k novému sportu (tenis, baseball, rakety atd.) Je vhodné postupně zvyšovat intenzitu námahy.
- Protahování a pohyblivost kloubů: jsou kontroverzní a méně účinné než jiné oblasti těla. Aby byly cvičeny v klidu od intenzivní činnosti, ale VŽDY HORKÉ, mají zásadní význam pro zvýšení pružnosti a schopnosti pohybu. Nedávné studie však nenašly korelaci se snížením poranění kloubů.
- V případě již existujícího poranění se při snižování rizika recidivy osvědčilo použití funkčních obvazů nebo speciálních rovnátek.
Lékařské ošetření
- Fyzioterapeutická masáž, pasivní protahování a osteopatické manipulace: manuální terapie mohou zlepšit zánět epikondylitidy uvolněním stažených svalů (potenciálně zodpovědných za nástup epikondylitidy a potíže s hojením).
- Cyriaxové a myofasciální manipulace: eliminujte fibrózu, která se může tvořit během procesu hojení v tkáních. Jsou zvláště indikovány, když je epikondylitida spojena s poškozením svalů a šlach.
- Diacutánní myofibrolýza: zaměřená také na potlačení fibrózy lokalizované ve spouštěcích bodech. Využívá mechanického působení vyvíjeného ručním tlakem nástrojů nazývaných fibrolyzéry.
- Rázové vlny: mohou urychlit hojení, pokud je poškození měkkých tkání. Jsou založeny na lokalizovaném uvolnění akustických impulsů. Efektem je zvýšení metabolické aktivity cílové tkáně a prasknutí jakýchkoli kalcifikací šlach projevujících se chronické (vzácnější) formy.
- Laserová terapie: je to léčba, která využívá elektromagnetické paprsky přímo na postiženou oblast. Elektronový paprsek z laseru působí na buněčnou membránu a mitochondrie, zvyšuje metabolickou aktivitu, snižuje bolest a zánět, vytváří vazodilataci a zvyšuje lymfatickou drenáž.
- Terapie Tecar: terapeutická metoda, která využívá elektrický kondenzátor k léčbě poranění kloubních svalů. Mechanismus tecarové terapie je založen na obnově elektrického náboje v poraněných buňkách, aby byla zajištěna jejich rychlejší regenerace.
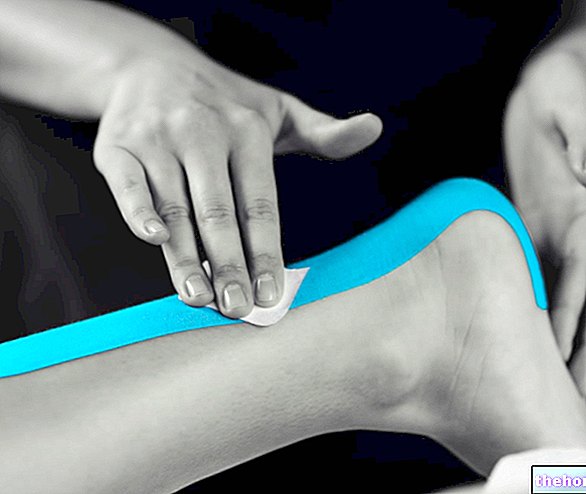
- Kinesio tejpování: využívá trakci adhezivních a elastických bandáží, které někdy obsahují malé farmakologické koncentrace protizánětlivých látek. Měly by mít drenážní, mírně bolestivé, protizánětlivé a ztužující funkce.
- Chirurgie: používá se pouze po 6–12 měsících od začátku konzervativních terapií s neúspěšným výsledkem. Téměř vždy zahrnuje odstranění nemocné části svalu a jeho opětovné vložení na kost. Provádí se hlavně na otevřeném prostranství a vzácněji v artroskopii.
- Pooperační rehabilitace: začíná asi po 7 dnech. V osmém týdnu pokračujeme v posilování a po 6 měsících bude možné se vrátit k aktivitám přetížení.