Klíčové koncepty
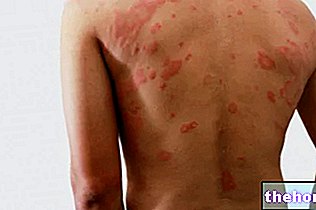
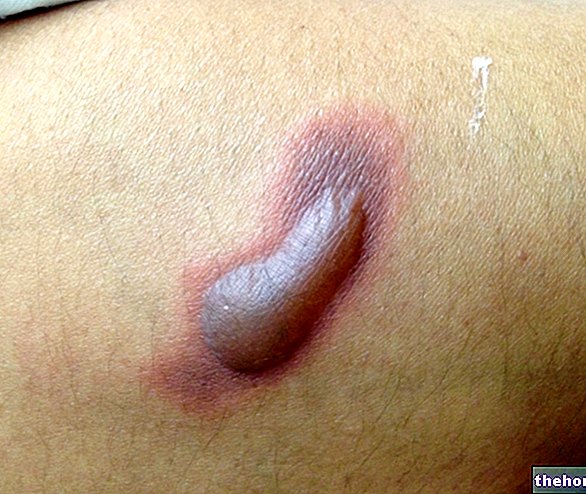
Purpura je léze podobná hematomu, důsledek prasknutí kapilár pod povrchem kůže. Petechiální purpura (průměr hematomu <3 mm) se odlišuje od ekchymotické purpury (průměr léze mezi 1 a 2 cm).
Purpura: příčiny a klasifikace
Purpura může, ale nemusí souviset s trombocytopenií.
- Trombocytopenická purpura: může být způsobena megaloblastickou anémií, cirhózou jater, leukémií, myelomem, idiopatickou trombocytopenickou purpurou, antikoagulační léčbou, krevní transfuzí
- Netrombocytopenická purpura: může být způsobena amyloidózou, mikrocievním poškozením, hemangiomem, závažnými infekcemi, hypertenzí, vaskulitidou, léčbou steroidy
- Purpura závislá na jiných koagulačních poruchách: diseminovaná intravaskulární koagulace, meningokoková meningitida, kurděje, splenomegalie
- Psychogenní purpura: závislá na emočních podmínkách
Purpura: diagnostika
Diagnóza je klinická a je založena na lékařském pozorování lézí a další diagnostický test se provádí biopsií.
Purpura: terapie
Léčba purpury závisí na základní příčiněFialová: definice

Fialová pochází z latinského výrazu purpura, což znamená fialové: skvrny, které se objevují na kůži v důsledku traumatu nebo poruch koagulační kapacity krve, mají ve skutečnosti purpurovou nebo vínovou barvu a neodbarvují se akupresurou.
Klasifikace
Purpura může být klasifikována na základě dvou důležitých prvků:
- Velikost hematomu
- Příčiny
Pojďme krok za krokem:
Jaké typy purpury lze identifikovat na základě velikosti?
- Malé hematomy purpury (vlastní) mají rozměry mezi 0,3 a 1 centimetrem.
- Fialová petechiální (nebo jednoduše petechie) je charakterizována malými lézemi o průměru menším než 3 milimetry.
- Fialová ekchymotický (nebo pohmožděniny) přesně identifikuje konzistentnější léze s průměrem větším než 10 mm, ale menším než 20 mm. Někdy je obtížné odlišit ekchymotickou purpuru od skutečného hematomu (který podle definice přesahuje velikost 2 cm).
Jaké varianty purpury existují na základě základní příčiny?
Purpura je často způsobena změnami v počtu krevních destiček. Lidé s trombocytopenií jsou proto ohroženi vznikem malých nebo velkých modřin na povrchu kůže nebo ve vnitřních dutinách.
Krátce si připomeňme, že o trombocytopenii mluvíme tehdy, když počet trombocytů (nebo destiček, pokud dáváte přednost) klesne pod 150 000 jednotek na mm3.
Krevní destičky, jak víme, jsou velmi důležitými složkami krve, které hrají hlavní roli při regulaci hemostázy a udržování integrity cévní výstelky. Když počet krevních destiček klesne pod standardní rozsah, regulace koagulační kapacity se ztratí.
Rozlišují se tedy dvě skupiny purpury:
- Trombocytopenická purpura: purpura je výrazem více či méně výrazného snížení počtu krevních destiček cirkulujících v krvi.
Příčiny vzniku tohoto typu purpury jasně závisí na tom, co způsobilo trombocytopenii:
- MEGALOBLASTOVÁ ANEMIE
- Užívání léků, které zabraňují tvorbě krevních destiček (ANTICOAGULANT THERAPY)
- HEPATICKÁ CIRRÓZA: počet krevních destiček se snižuje v důsledku jejich destrukce vyvolané onemocněním
- LEUKEMIA: snížení počtu krevních destiček, které charakterizuje tuto závažnou formu rakoviny, předurčuje pacienta k ekchymóze, purpuře, petechii a hematomům.
- MYELOMA: novotvar krve, ve kterém dochází k nekontrolované produkci buněk imunitního systému, slouží k syntéze protilátek.
- IDIOPATICKÁ TROMBOCYTOPENICKÁ PURPLE: je to autoimunitní onemocnění, které se vyznačuje destrukcí trombocytů autoprotilátkami. Mezi nejčastějšími důsledky vyniká výskyt červených skvrn na kůži (fialové). Trombocytopenie novorozenecké autoimunitní onemocnění je koagulační onemocnění typické pro děti narozené matkám s ITP (autoimunitní trombocytopenie)
- TRANSFUZE KRVE: v důsledku ředění dochází k trombocytopenii
- NET trombocytopenická purpura: Příčina purpury není při snižování počtu krevních destiček identifikovatelná. Tato varianta purpury je důsledkem cévních poruch, jako jsou:
- AMYLOIDÓZA: onemocnění charakterizované abnormálním ukládáním nízkomolekulárních proteinů v extracelulární oblasti.Vzhled červených skvrn na kůži (purpura, petechiae, ekchymóza) je charakteristickým příznakem amyloidózy.
- MIKROVASKULÁRNÍ POŠKOZENÍ, typická pro starší lidi: pokročilý věk činí kapiláry křehčí, proto je u starších osob velmi častá netrombocytopenická purpura. Tato forma purpurové nabývá konotace aktinická purpura, sluneční fialová nebo senilní purpura.
- KONEKTIVNÍ PORUCHY: lupus erythematosus a revmatoidní artritida
- HEMANGIOM: je to abnormální hromadění krevních cév v kůži nebo vnitřních orgánech. Je to přesně forma rakoviny, při které se v endotelu množí cévy.
- VÁŽNÉ INFEKCE: I závažné infekce mohou oběť předurčovat ke vzniku malých červených skvrn na kůži, včetně purpury. Mezi nejčastější infekce patří: neštovice, plané neštovice, spalničky, infekce parvovirem B19 (pátá nemoc), Cytomegalovirus, zarděnky a meningitidy.
- HYPERTENZE: klasickým příkladem jsou kolísání tlaku, ke kterým dochází během porodu. Takový stav může upřednostňovat výskyt purpury u porodu.
- VASKULITIDA (zánět cév): Vaskulitida je zodpovědná za Henoch-Schönleinovu purpuru (nebo anafylaktoidní purpuru). Tato varianta purpury je charakterizována akumulací IgA, imunitních komplexů pocházejících z expozice drogám, infekčním agens nebo potravinám zapojeným do infekcí dýchacích cest.
- Terapie STEROIDNÍMI DROGAMI: dlouhodobé užívání kortikosteroidů může způsobit nástup purpury, zejména v rukou, pažích a stehnech. Purpura závislá na steroidech je způsobena atrofií kolagenových vláken, která podporují cévy. Klinické projevy steroidní purpury jsou srovnatelné s projevy senilní purpury.
Přehnaná konzumace šafránu může způsobit toxické účinky, a to i závažné: mezi nimi vyniká krvácení způsobené snížením počtu krevních destiček (např. Purpura).
- Purpura závislá na krvácení: Kromě trombocytopenie jsou k purpuře náchylné i další poruchy srážlivosti.
- Diseminovaná intravaskulární koagulace (typická konzumní koagulopatie): jedná se o velmi nebezpečné onemocnění charakterizované přítomností trombů (nebo sraženin) v cévách. Abnormální a nekontrolovaná tvorba sraženin pomalu spotřebovává koagulační faktory; v důsledku toho má krev nízký sklon ke srážení, proto spouští hemoragické jevy (purpura a vážnější léze).
- Meningokoková meningitida (Neisseria meningitidis)
- Kurděje (závažné onemocnění z nedostatku vitaminu C): stěny krevních kapilár jsou křehké a oslabené, proto má postižený pacient v celém těle petechie, purpuru a podlitiny.
- Splenomegalie: zvětšení objemu sleziny může změnit schopnost srážení krve, sekvestrovat krevní destičky a podpořit tvorbu červených skvrn na kůži (purpura).
- Psychogenní purpura: podle některých autorů existuje i psychogenní forma purpury. Za určitých podmínek mají typické červené skvrny fialové tendenci se zvýrazňovat v reakci na emocionální podmínky stresu, napětí nebo úzkosti. Psychogenní purpura se vyskytuje častěji u žen středního věku se zvláště nestabilní osobností, náchylnou k epitaxi nebo jiným krvácením. Psychogenní purpura je v literatuře nejlépe popsána výrazem „.Gardner-Diamond fialová'.
Diagnostika a terapie
Diagnóza purpury je v zásadě klinická, a proto je založena na přímém lékařském pozorování lézí. Nakonec je pro diagnostické posouzení možné podstoupit kožní biopsii. Léčba purpury závisí na vyvolávající příčině:
- Při bakteriálních infekcích se doporučují antibiotika
- Antivirová léčiva jsou indikována k léčbě purpury závislé na viru
- Purpura závislá na kurděje se léčí užíváním vitaminu C.
- Pacienti s predispozicí k takzvané psychogenní purpuře by měli absolvovat relaxační kurzy nebo užívat antidepresiva / anxiolytika (na lékařský předpis)
- Pro purpuru závislou na závažné redukci krevních destiček: přečtěte si článek o lécích k léčbě trombocytopenie
- Pro purpuru způsobenou rozšířením sleziny: přečtěte si článek o lécích k léčbě splenomegalie
Pacienti s poruchou schopnosti srážení krve by se měli vyvarovat intramuskulárního podávání léčiva a upřednostňovat intravenózní podání; tím se minimalizuje riziko vzniku modřin, purpury, petechií a hematomů.











.jpg)