Upravil Dr. Lorenzo Boscariol
" první díl
Oprava podle prvního záměru
První fáze je „hemostáza“. Krvácení způsobené poškozením tkání je tlumeno třemi procesy, zpočátku sekvenčními a poté simultánními. Bezprostředně po poranění tkáně dochází k přechodné arteriální vazokonstrikci, a to především z důvodu neurogenního vazokonstrikčního reflexu, ale částečně také lokálního uvolňování endotelinu. Poté následuje aktivace krevních destiček (někdy také označována jako primární hemostáza), poté skutečná koagulační fáze, která vede k tvorbě fibrinové sraženiny (sekundární hemostáza).
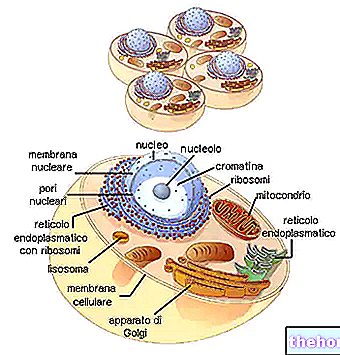
Krevní destičky jsou vysoce reaktivní cirkulující prvky. Nejdůležitějším faktorem prevence jejich aktivace je strukturální a funkční integrita endotelu. Po traumatu však léze endotelu objeví extracelulární subendoteliální matrix (extracelulární matrix, ECM), která spustí adhezi destiček a následující jevy (aktivace, agregace, sekrece). Aktivace koagulační kaskády (viz níže) dále vede k tvorbě trombinu, což je další rozpustný faktor při aktivaci krevních destiček. I jednoduchá adheze na subendoteliální kolagen, při absenci rozpustných stimulačních faktorů, je velmi silným faktorem aktivace krevních destiček.
Po aktivaci destičky podstoupí uvolňovací reakci (sekreci), která vede k uvolnění předem vytvořených mediátorů, které dále zesilují agregaci a tvorbu sraženiny. Mezi tyto nejsilnější patří adenosindifosfát (ADP), který se hromadí uvnitř hustých granulí. Dále je spuštěna syntéza vazokonstrikčních činidel s agregační aktivitou, jako je tromboxan A2 (TXA2). Při hemostáze je velmi důležitá také deformace krevních destiček (změna tvaru), která vede ke sloučení jednotlivých prvků do amorfní viskózní hmoty, která dále stabilizuje primární koagulum. Adheze, agregace a aktivace krevních destiček jsou neoddělitelně spjaty se skutečnou koagulací kaskáda. vlastní. Ve skutečnosti je tvorba sraženiny po vaskulárních lézích způsobena nejen stimulací vnitřních a vnějších složek koagulace, ale také expozicí fosfolipidů s prokoagulační aktivitou na membráně destiček. Koncovým bodem tohoto procesu je produkce a stabilizace sraženiny za účelem uzavření vaskulární léze a zabránění úniku krve.
Současně s fází destiček se aktivuje také vnitřní a vnější cesta koagulace. Vnitřní dráha je spuštěna aktivací faktoru XII (Hagemanův faktor) v kontaktu se subendoteliálním kolagenem, zatímco vnější cesta je spuštěna tkáňovým tromboplastinem (tkáňovým faktorem) uvolněným z poškozených tkání. Tento faktor je v buňce konstitutivně přítomen membrána. různého histologického původu (fibroblasty, buňky hladkého svalstva, placentární trofoblast) nebo mohou být produkovány podnětem endoteliálních buněk a mononukleárních fagocytů.Tromboplastin se neuvolňuje výlučně po buněčné lýze, ale může se uvolňovat také po stimulaci membrány TLR rodina (receptory podobné mýtnému) (například v průběhu sepse).V tomto případě je tromboplastin nesen do pericelulárního prostředí konkrétními lipidovými vezikulami nazývanými mikročástice o průměru mezi 200 nm a 1 mm (mikročástice), které umožňují koncentrovat velké množství ve velmi omezeném prostoru, a proto zvýšit jeho účinky.
Koagulační kaskáda kulminuje degradací fibrinogenu na fibrin, jehož polymerní síť pak zachycuje tvarované prvky krve a vytváří tak typickou sraženinu. Pro další zdůraznění těsné interakce mezi krevními destičkami a koagulační kaskádou je fibrinogen také důležitý při agregaci krevních destiček. Ve skutečnosti má v klidových podmínkách receptor fibrinogenu exprimovaný na destičkové membráně (membránový glykoprotein nazývaný GpIIb-IIIa) velmi nízkou afinitu k samotný fibrinogen a není schopen ho vázat. V přítomnosti ADP (vylučovaného samotnými krevními destičkami) však tento receptor prochází konformační změnou, která zvyšuje jeho afinitu a umožňuje mu účinně vázat fibrinogen. Tímto způsobem je možné vytvořit pevné spojení mezi sousedními krevními destičkami a stabilizovat jejich interakci.
Sraženina je nezbytná nejen pro okamžitou hemostázu, ale také pro následnou opravu léze, ve skutečnosti jsou v ní zachycené leukocyty, které se aktivují po adhezi s fibrinovou sítí a s dalšími sousedními buňkami, uvolňují se brzy a pozdě mediátory zánětu. Tyto mediátory, spolu s produkty rozkladu fibrinu, mají silný chemotaktický účinek na krevní leukocyty a na ty, které se nacházejí v tkáňovém intersticiu, a dále růstové a diferenciační faktory nezbytné pro následující fáze angiogeneze a rekonstituci integrity tkáně.
Sraženina ucpe lézi a rychle zastaví krvácení. Povrch vystavený vzduchu dehydratuje a ztvrdne, čímž se zvýší odolnost vůči vnějšímu traumatu. Během prvních několika hodin jsou okraje rány infiltrovány neutrofily, které tvoří hustý buněčný agregát, zejména na periferii sraženiny. Během 24-48 hodin je polymorfonukleární buněčný infiltrát postupně nahrazen makrofágy a současně začíná proliferace a diferenciace pojivových buněk (fibroblastů a myofibroblastů), endotelových buněk a výstelkového epitelu. Granulace a na druhé straně reepitelizace rány. Do 72 hodin je substituce polymorfonukleárních buněk makrofágy téměř dokončena a začíná tvorba granulační tkáně. Současně aktivace fibroblastů na okrajích rány vede k depozice kolagenových fibril, uspořádaných převážně rovnoběžně s řezem, a proto dosud není schopna obnovit kontinuitu tkáně prostřednictvím léze.
Tvorba granulační tkáně pokračuje prvních pět až šest dní po traumatu a poté na začátku druhého týdne klesá a je nahrazena ukládáním kolagenové tkáně. Regrese granulační tkáně je doprovázena zmizení nově vytvořených cév, které jsou nezbytnou součástí. Při vnější kontrole je regrese granulační tkáně signalizována „blanšírováním rány. Během 4-5 týdnů je hojení dokončeno, téměř úplné vymizení zánětlivého infiltrátu „dokonalost opětovné epitelizace a organizace pojivových fibril v příčném smyslu, aby se obnovila stabilní kontinuita tkáně prostřednictvím léze. Proces zrání tkáně jizvy však pokračuje po dobu nejméně 2–3 měsíců ( viz níže). Kožní přívěsky se neregenerují a ve skutečnosti jsou všechny jizvy (u lidí, ale ne například u králíka) prosté vlasy a potní žlázy. Kromě toho, vzhledem ke špatné regenerační schopnosti melanocytů, jsou jizvy často hypopigmentované.
Další články na téma „Léčba ran - oprava primárního záměru“
- Hojení ran
- Hojení ran - Evoluce reparačního procesu
- Hojení ran - fáze jizvy