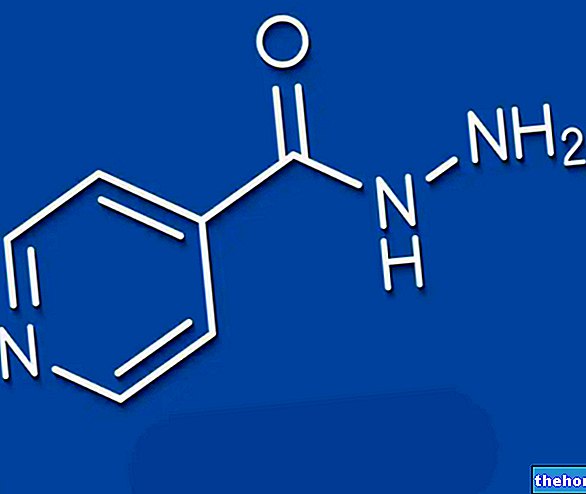
Účinné látky: Eltrombopag
Revolade 12,5 mg potahované tablety
Revolade 25 mg potahované tablety
Revolade 50 mg potahované tablety
Revolade 75 mg potahované tablety
Proč se používá Revolade? K čemu to je?
Revolade obsahuje eltrombopag, který patří do skupiny léků nazývaných agonisté trombopoietinového receptoru. Používá se ke zvýšení počtu krevních destiček v krvi Krevní destičky jsou krvinky, které slouží ke snížení nebo prevenci krvácení.
- Revolade se používá k léčbě poruchy srážení krve zvané autoimunitní (idiopatická) trombocytopenická purpura (ITP) u pacientů (starších 1 roku), kteří již užívali jiné léky (kortikosteroidy nebo imunoglobuliny), které nebyly účinné.
ITP je způsobena nízkým počtem krevních destiček v krvi (trombocytopenie). Lidé s ITP mají vyšší riziko krvácení. Příznaky u pacientů s ITP mohou zahrnovat petechie (malé ploché červené kulaté skvrny na kůži), podlitiny, epistaxe (krvácení z nosu), krvácení dásní a neschopnost kontrolovat krvácení v případě řezů nebo poranění.
- Revolade lze také použít k léčbě nízkého počtu krevních destiček (trombocytopenie) u pacientů s virem hepatitidy C (HCV), pokud měli problémy s nežádoucími účinky při užívání interferonu. Mnoho lidí s hepatitidou C má nízký počet krevních destiček. v důsledku samotného onemocnění, ale také kvůli některým antivirotikům, která se používají k jeho léčbě.
- Revolade lze také použít k léčbě dospělých pacientů s nízkým počtem krvinek způsobeným těžkou aplastickou anémií (SAA).
Kontraindikace Kdy by Revolade neměl být používán
Neužívejte přípravek Revolade
- jestliže jste alergický (á) na eltrombopag nebo na kteroukoli další složku tohoto přípravku (Co přípravek Revolade obsahuje).
- Pokud si myslíte, že se vás to týká, zeptejte se svého lékaře.
Opatření pro použití Co potřebujete vědět před užitím přípravku Revolade
Před užitím přípravku Revolade se poraďte se svým lékařem:
- jestliže máte problémy s játry. Lidé, kteří mají nízký počet krevních destiček a také chronické (dlouhotrvající) pokročilé onemocnění jater, jsou více ohroženi výskytem vedlejších účinků, včetně poškození jater a život ohrožujících krevních sraženin. Pokud se váš lékař domnívá, že přínosy užívání přípravku Revolade převažují nad riziky, budete během léčby pečlivě sledováni.
- pokud vám hrozí tvorba krevních sraženin v žilách nebo tepnách nebo pokud víte, že se ve vaší rodině krevní sraženiny běžně vyskytují.
- Můžete mít zvýšené riziko tvorby krevních sraženin:
- pokud jste v pokročilém věku
- pokud jste museli dlouho zůstat v posteli
- pokud máte nádor
- jestliže užíváte antikoncepční pilulku nebo hormonální substituční terapii
- pokud jste nedávno podstoupili operaci nebo jste utrpěli tělesné trauma - pokud máte velkou nadváhu (obezitu)
- pokud jste kuřák
- jestliže máte pokročilé chronické onemocnění jater
- Pokud se vás cokoli z výše uvedeného týká, informujte o tom svého lékaře před zahájením léčby. Revolade byste neměli užívat, pokud lékař nerozhodne, že očekávané přínosy převažují nad riziky tvorby sraženin.
- jestliže trpíte kataraktou (zakalením oční čočky)
- jestliže máte jinou krevní poruchu, jako je myelodysplastický syndrom (MDS). Váš lékař provede testy, aby zkontroloval, zda nemáte tuto krevní poruchu, než začnete užívat Revolade. Pokud máte MDS a užíváte Revolade, může se vaše MDS zhoršit.
- Informujte svého lékaře, pokud se vás cokoli z výše uvedeného týká.
Oční vyšetření
Váš lékař vám doporučí, abyste zkontrolovali šedý zákal. Pokud nemáte rutinní oční vyšetření, lékař vám naplánuje pravidelné vyšetření. Může být také zkontrolováno jakékoli krvácení v sítnici nebo kolem ní (vrstva buněk citlivých na světlo v zadní části oka).
Bude potřebovat pravidelné zkoušky
Než začnete užívat přípravek Revolade, lékař vám provede krevní testy ke kontrole krevních buněk, včetně krevních destiček. Tyto testy se budou opakovat v intervalech během užívání léku.
Krevní testy na funkci jater
Revolade může změnit výsledky krevních testů, které mohou naznačovat poškození jater - zvýšení některých jaterních enzymů, zejména bilirubinu a alanin / aspartát transamináz. Pokud jste léčeni interferonem v kombinaci s přípravkem Revolade k léčbě nízkého počtu krevních destiček v důsledku hepatitidy C, mohou se některé problémy s játry zhoršit.
Před zahájením léčby přípravkem Revolade a během léčby budete potřebovat krevní testy ke kontrole funkce jater. Možná budete muset přestat užívat Revolade, pokud se množství těchto enzymů příliš zvýší nebo se objeví fyzické známky poškození jater.
- Přečtěte si informace „Problémy s játry“ v bodě 4 této příbalové informace
Krevní testy na počet krevních destiček
Pokud přestanete užívat přípravek Revolade, počet vašich krevních destiček se pravděpodobně během několika dní opět sníží. Počet vašich krevních destiček bude sledován a lékař vám řekne o vhodných opatřeních.
Velmi vysoký počet krevních destiček může zvýšit riziko vzniku krevních sraženin, ale krevní sraženiny se mohou tvořit také při normálním nebo dokonce nízkém počtu krevních destiček. Váš lékař upraví dávku přípravku Revolade tak, aby se počet krevních destiček příliš nezvyšoval.
Okamžitě vyhledejte lékařskou pomoc, pokud máte některý z těchto příznaků krevní sraženiny:
- otok, bolest nebo citlivost v jedné noze
- náhlý nástup dušnosti, zvláště společně s prudkou bolestí na hrudi nebo zrychleným dýcháním
- bolest břicha (žaludku), otok břicha, krev ve stolici.
Testy ke kontrole kostní dřeně
U lidí, kteří mohou mít problémy s kostní dření, mohou léky jako Revolade tyto problémy ještě zhoršit. Známky změn kostní dřeně se mohou projevit jako abnormality ve výsledcích krevních testů. Lékař vám může provádět testy ke kontrole kostní dřeně přímo během léčby přípravkem Revolade.
Testy na trávicí krvácení
Pokud jste léčeni interferonovými léčivými přípravky kombinovanými s přípravkem Revolade, budete po ukončení užívání přípravku Revolade vyšetřeni na jakékoli známky krvácení do žaludku nebo střev.
Kontrola srdce
Váš lékař může považovat za nutné, aby vám během léčby přípravkem Revolade zkontroloval srdce a provedl elektrokardiogram (EKG).
Děti a dospívající
Revolade se nedoporučuje pro děti mladší než 1 rok s ITP. Nedoporučuje se také u osob mladších 18 let s nízkým počtem krevních destiček v důsledku hepatitidy C nebo těžké aplastické anémie.
Interakce Které léky nebo potraviny mohou změnit účinek přípravku Revolade
Informujte svého lékaře nebo lékárníka o všech lécích, které užíváte nebo jste v nedávné době užíval (a).
Některé běžné léky interagují s přípravkem Revolade - včetně léků na předpis a bez předpisu a minerálů. Tyto zahrnují:? antacidové léky k léčbě zažívacích potíží, pálení žáhy nebo žaludečních vředů Kdy je užívat)
- léky nazývané statiny, ke snížení cholesterolu
- některé léky k léčbě infekce HIV, jako je lopinavir a / nebo ritonavir
- cyklosporin používaný při transplantacích a imunitních chorobách
- minerály, jako je železo, vápník, hořčík, hliník, selen a zinek, které lze nalézt v vitamínových a minerálních doplňcích (Kdy je užívat)
- léky, jako je methotrexát a topotekan, k léčbě rakoviny
- Informujte svého lékaře, pokud užíváte některý z těchto léků. Některé z nich nelze užít s přípravkem Revolade, případně je třeba upravit dávku, kterou užíváte, nebo změnit dobu, po kterou ji užíváte. Váš lékař zkontroluje všechny léky, které užíváte, a v případě potřeby navrhne, abyste je podle potřeby vyměnili.
Pokud současně užíváte léky k prevenci krevních sraženin, existuje vyšší riziko krvácení. Váš lékař to s vámi prodiskutuje.
Pokud užíváte kortikosteroidy, danazol a / nebo azathioprin, možná budete muset během užívání přípravku Revolade užít nižší dávku nebo je přestat užívat.
Revolade s jídlem a pitím
Neužívejte přípravek Revolade s nápoji nebo mléčnými výrobky a sýrem, protože vápník v mléčných výrobcích ovlivňuje vstřebávání léku.
Varování Je důležité vědět, že:
Těhotenství a kojení
Nepoužívejte přípravek Revolade, pokud jste těhotná, pokud to výslovně nedoporučí lékař. Účinek přípravku Revolade během těhotenství není znám.
- Informujte svého lékaře, pokud jste těhotná, domníváte se, že můžete být těhotná, nebo plánujete otěhotnět.
- Během užívání přípravku Revolade používejte spolehlivou metodu antikoncepce, abyste zabránili otěhotnění
- Pokud otěhotníte během užívání přípravku Revolade, sdělte to prosím svému lékaři.
Během užívání přípravku Revolade nekojte. Není známo, zda Revolade přechází do mateřského mléka.
- Pokud kojíte nebo plánujete kojit, sdělte to prosím svému lékaři.
Řízení dopravních prostředků a obsluha strojů
- Revolade vám může způsobit závratě a další nežádoucí účinky, které vedou k menší pozornosti.
- Neřiďte vozidla ani neobsluhujte stroje, pokud si nejste jisti, že se vás to netýká.
Dávka, způsob a doba podání Jak používat Revolade: Dávkování
Vždy užívejte tento přípravek přesně podle pokynů svého lékaře. Pokud máte pochybnosti, poraďte se se svým lékařem nebo lékárníkem. Neměňte dávku ani rozvrh přípravku Revolade, pokud vám to nedoporučí lékař nebo lékárník. Během užívání přípravku Revolade vás bude léčit lékař se speciálními zkušenostmi s léčbou vašeho stavu.
Kolik vzít
Pro ITP
Dospělí a děti (6 až 17 let) - doporučená počáteční dávka pro ITP je jedna tableta Revolade 50 mg denně. Pokud jste východoasijského původu (Číňané, Japonci, Tchajwanci, Thajci nebo Korejci), možná budete muset začít s nižší dávkou 25 mg.
Děti (1 až 5 let) - doporučená počáteční dávka pro ITP je jedna 25mg tableta přípravku Revolade denně.
Pro hepatitidu C
Dospělí - Doporučená počáteční dávka pro hepatitidu C je jedna 25mg tableta přípravku Revolade denně. Pokud jste východoasijského původu (Číňané, Japonci, Tchajwanci, Thajci nebo Korejci), začnete stejnou dávkou 25 mg.
Pro SAA
Dospělí - doporučená počáteční dávka pro AAS je jedna tableta Revolade 50 mg denně. Pokud jste východoasijského původu (Číňané, Japonci, Tchajwanci, Thajci nebo Korejci), možná budete muset začít s nižší dávkou 25 mg.
Revolade může fungovat 1 až 2 týdny. Na základě vaší odpovědi na přípravek Revolade vám lékař může doporučit úpravu denní dávky.
Jak užívat tablety
Tabletu spolkněte celou a zapijte trochou vody.
Kdy to vzít
Ujistit se, že-
- 4 hodiny před užitím přípravku Revolade
- a 2 hodiny po užití přípravku Revolade
Nekonzumujete nic z následujícího:
- potraviny jako sýr, máslo, jogurt nebo zmrzlina
- mléko nebo mléčné smoothie, nápoje obsahující mléko, jogurt nebo smetanu
- antacida, typ léku na zažívací potíže a pálení žáhy
- některé vitamínové a minerální doplňky včetně železa, vápníku, hořčíku, hliníku, selenu a zinku.
Pokud ano, lék nebude správně absorbován do těla.
Další rady ohledně vhodného jídla a pití zeptejte se svého lékaře.
Pokud zapomenete užít Revolade
Další dávku užijte v obvyklou dobu. Neužívejte více než jednu dávku přípravku Revolade za den.
Pokud přestanete Revolade používat
Nepřestávejte užívat přípravek Revolade bez porady s lékařem. Pokud vám lékař doporučí léčbu ukončit, bude váš počet krevních destiček kontrolován každý týden po dobu čtyř týdnů.
Máte -li jakékoli další otázky týkající se používání tohoto přípravku, zeptejte se svého lékaře nebo lékárníka.
Předávkování Co dělat, když jste užil příliš mnoho přípravku Revolade
Okamžitě kontaktujte svého lékaře nebo lékárníka. Pokud je to možné, ukažte jim krabici nebo tento leták. Jakékoli známky nebo příznaky nežádoucích účinků budou zkontrolovány a budou okamžitě odpovídajícím způsobem ošetřeny.
Nežádoucí účinky Jaké jsou vedlejší účinky přípravku Revolade
Podobně jako všechny léky, může mít i tento přípravek nežádoucí účinky, které se ale nemusí vyskytnout u každého.
Příznaky, které vyžadují pozornost: Navštivte lékaře
U lidí užívajících přípravek Revolade na ITP nebo nízký počet krevních destiček v důsledku hepatitidy C se mohou objevit příznaky potenciálně závažných vedlejších účinků. Je důležité informovat svého lékaře, pokud se u vás tyto příznaky objeví.
Vyšší riziko vzniku krevních sraženin
Někteří lidé mohou mít vyšší riziko vzniku krevních sraženin a léky jako Revolade mohou tento problém ještě zhoršit. Náhlé zablokování cévy krevní sraženinou je neobvyklý vedlejší účinek a může postihnout až 1 ze 100 lidí.
Okamžitě vyhledejte lékařskou pomoc, pokud se u vás objeví příznaky a příznaky krevní sraženiny, jako například:
- otok, bolest, teplo, zarudnutí nebo citlivost na jedné noze
- náhlý nástup dušnosti, zvláště společně s prudkou bolestí na hrudi nebo zrychleným dýcháním
- bolest břicha (žaludku), otok břicha, krev ve stolici.
Problémy s játry
Revolade může způsobit změny, které se projeví v krevních testech a mohou být známkami poškození jater.Problémy s játry (zvýšení hladin enzymů zjištěných v krevních testech) jsou časté a mohou postihnout až 1 z 10 lidí. Jiné problémy s játry (špatně teče žluč) jsou neobvyklé a mohou postihnout až 1 z 10 lidí.
Pokud máte některý z těchto příznaků problémů s játry:
- zežloutnutí kůže nebo očního bělma (žloutenka)
- neobvykle tmavě zbarvená moč
- Okamžitě to sdělte svému lékaři.
Krvácení nebo tvorba modřin po ukončení léčby
Do dvou týdnů po ukončení léčby přípravkem Revolade se počet krevních destiček obvykle sníží na hodnotu, která byla před spuštěním Revolade. Nižší počet krevních destiček může zvýšit riziko krvácení nebo podlitin. Váš lékař zkontroluje počet krevních destiček nejméně 4 týdny poté, co přestanete užívat přípravek Revolade.
- Informujte svého lékaře, pokud po ukončení léčby přípravkem Revolade krvácíte nebo se vám tvoří modřiny.
Někteří lidé krvácí do trávicího systému poté, co přestali užívat peginterferon, ribavirin a Revolade. Příznaky zahrnují:
- tmavá stolice, změna barvy stolice je neobvyklý vedlejší účinek, který může postihnout až 1 ze 100 lidí)
- krev ve stolici
- zvracení krve nebo něco jako kávová sedlina
- Okamžitě informujte svého lékaře, pokud se u vás objeví některý z těchto příznaků.
Další možné vedlejší účinky u dospělých s ITP
Časté nežádoucí účinky Mohou postihnout až 1 z 10 lidí:
- nevolnost
- průjem
- katarakta (zakalení oční čočky)
- suché oko
- neobvyklé vypadávání nebo řídnutí vlasů
- vyrážka
- svědění
- bolest svalů, svalové křeče
- bolest zad
- bolest kostí
- brnění a necitlivost v rukou nebo nohou
- těžký menstruační cyklus
- vředy v ústech.
Časté nežádoucí účinky, které se mohou objevit v krevním testu:
- zvýšené jaterní enzymy
- zvýšený bilirubin (látka produkovaná játry)
- zvýšené hladiny některých bílkovin.
Méně časté nežádoucí účinky
Mohou postihnout až 1 ze 100 lidí:
- přerušení přívodu krve do části srdce
- náhlá dušnost, zvláště doprovázená prudkou bolestí na hrudi a / nebo zrychleným dýcháním, což může být známkou krevní sraženiny v plicích (viz „Vyšší riziko vzniku krevních sraženin“ na začátku části 4
- ztráta funkce části plic způsobená zablokováním plicní tepny
- problémy s játry, včetně zežloutnutí očí a kůže
- rychlý srdeční tep, nepravidelný srdeční tep, namodralé zbarvení kůže
- poruchy srdečního rytmu (prodloužení QT)
- zánět žíly
- pohmožděniny
- bolest v krku a nepříjemné pocity při polykání, záněty plic, dutin, mandlí, nosu a krku
- vliv
- zápal plic
- ztráta chuti k jídlu
- bolestivé otoky kloubů způsobené kyselinou močovou (dna)
- potíže se spánkem, deprese, ztráta zájmu, výkyvy nálad
- pocit ospalosti, problémy s rovnováhou, řečí a nervovými funkcemi, migréna, třes
- oční problémy, včetně rozmazaného a méně jasného vidění
- bolest ucha, závratě
- problémy s nosem, hrdlem a dutinami, problémy s dýcháním během spánku
- problémy s trávicím systémem zahrnující: zvracení, plynatost, časté pohyby střev, bolest a citlivost břicha, otravu jídlem
- rakovina konečníku
- problémy s ústy včetně sucha nebo bolesti v ústech, citlivosti jazyka, krvácení dásní,
- kožní změny zahrnující nadměrné pocení, puchýřovité a svědivé vyrážky, červené skvrny, změny vzhledu
- úžeh
- zarudnutí nebo otok kolem rány
- krvácení kolem katétru (pokud existuje)
- pocit cizího tělesa v místě vpichu
- svalová slabost
- problémy s ledvinami zahrnující: zánět ledvin, nadměrné močení v noci, selhání ledvin, infekce močových cest, bílé krvinky v moči
- malátnost, horečka, pocit horka, bolest na hrudi
- studený pot
- zánět dásní
- kožní infekce.
Méně časté nežádoucí účinky, které se mohou objevit v krevním testu:
- snížení počtu červených krvinek (anémie), bílých krvinek a krevních destiček
- zvýšený počet červených krvinek
- změny morfologie krve
- změny hladiny kyseliny močové, vápníku a draslíku.
Další možné vedlejší účinky u dětí s ITP
Velmi časté nežádoucí účinky
Mohou postihnout více než 1 z 10 dětí:
- bolest v krku, rýma, ucpaný nos a kýchání
- infekce nosu, dutin, hrdla a horních cest dýchacích, nachlazení (infekce horních cest dýchacích)
- průjem.
Časté nežádoucí účinky
Mohou postihnout až 1 z 10 dětí:
- potíže se spánkem (nespavost)
- bolest břicha
- bolest zubů
- kašel
- bolest v nosu a krku
- svědění v nose, rýma nebo ucpaný nos
- vysoká teplota.
Další možné vedlejší účinky u lidí s hepatitidou C.
Velmi časté nežádoucí účinky
Mohou postihnout více než 1 z 10 lidí:
- bolest hlavy
- snížená chuť k jídlu
- nespavost
- kašel
- nevolnost, průjem
- bolest svalů, svědění, nedostatek energie, vysoká teplota, neobvyklé vypadávání vlasů, pocit slabosti, onemocnění podobné chřipce, otoky rukou a nohou, zimnice.
Velmi časté nežádoucí účinky, které se mohou objevit v krevním testu:
- snížení počtu červených krvinek (anémie).
Časté nežádoucí účinky
Mohou postihnout až 1 z 10 lidí:
- infekce močového systému
- zánět nosních cest, hrdla a úst, příznaky podobné chřipce, sucho v ústech, bolest v ústech, bolest zubů
- ztráta váhy
- poruchy spánku, abnormální ospalost, zmatenost, deprese, úzkost, agitovanost
- závratě, problémy s koncentrací a pamětí
- brnění nebo necitlivost v rukou nebo nohou
- zánět v mozku
- oční problémy včetně katarakty (zakalení oční čočky) suché oko, malá žlutá ložiska v sítnici, zežloutnutí bělma očí
- krvácení do sítnice nebo kolem ní (přítomné v zadní části oka)
- pocit závratě, bušení srdce, dušnost
- kašel s hlenem
- problémy s trávicím systémem, včetně: zvracení, bolesti žaludku, zažívacích potíží, zácpy, otoku žaludku, poruchy chuti, zánětu žaludku, hemoroidů, oteklých cév a krvácení do jícnu (ezofagitida), podráždění střeva
- problémy s játry, včetně: krevní sraženiny, zežloutnutí bělma očí nebo kůže (žloutenka), rakoviny jater
- kožní změny, včetně: vyrážky, suché kůže, ekzému, zarudnutí kůže, svědění, nadměrného pocení, neobvyklého růstu kůže? bolest kloubů, bolest zad, bolest kostí, bolest rukou nebo nohou, svalové křeče
- podrážděnost, celkový pocit nevolnosti, bolesti na hrudi a nepohodlí
- reakce v místě vpichu
- poruchy srdečního rytmu (prodloužení QT).
Časté nežádoucí účinky, které se mohou objevit v krevním testu:
- zvýšená hladina cukru v krvi (hyperglykémie)
- snížení počtu bílých krvinek
- snížení krevních bílkovin
- rozpad červených krvinek (hemolytická anémie)
- zvýšený bilirubin (látka produkovaná játry)
- změny v enzymech, které řídí srážení krve.
Méně časté nežádoucí účinky
Mohou postihnout až 1 ze 100 lidí:
- bolest při močení.
Méně časté nežádoucí účinky
Četnost nelze z dostupných údajů určit
- změna barvy kůže
V souvislosti s léčbou přípravkem Revolade byly u pacientů s těžkou aplastickou anémií (SAA) hlášeny následující nežádoucí účinky.
Velmi časté nežádoucí účinky
Mohou postihnout až 1 z 10 lidí:
- kašel
- bolest hlavy
- sípání (dušnost)
- bolest v nosu a krku
- rýma
- bolest břicha
- průjem
- nevolnost
- pohmožděniny
- bolest kloubů
- svalové křeče
- bolest v pažích, nohou, rukou a chodidlech
- závrať
- cítit se velmi unavený
- horečka
- nespavost
Velmi časté nežádoucí účinky, které se mohou objevit v krevním testu:
- zvýšené jaterní enzymy (transaminázy). Krevní testy mohou ukázat abnormální změny v buňkách kostní dřeně.
Časté nežádoucí účinky
Mohou postihnout až 1 z 10 lidí:
- úzkost
- Deprese
- Cítit chlad
- celková malátnost
- oční problémy, které zahrnují: rozmazané a méně jasné vidění, šedý zákal, vidění skvrn v oku v důsledku nedokonalé průhlednosti sklivce, suché oči, svědění očí, žloutnutí kůže nebo očního bělma
- krvácení z nosu
- krvácení dásní
- puchýře v ústech
- problémy s trávicím systémem, které zahrnují: zvracení, změny chuti k jídlu (zvýšení nebo snížení), bolest / nepohodlí žaludku, nafouklý žaludek, vítr, změna barvy stolice
- mdloby
- kožní problémy, které zahrnují: malé červené nebo purpurové skvrny způsobené krvácením do kůže (petechie), vyrážka, svědění, kožní léze
- bolesti zad
- bolest ve svalech
- bolest kostí
- slabost
- otok tkání, obvykle dolních končetin, v důsledku zadržování vody
- abnormálně zbarvená moč
- narušení přívodu krve do sleziny (infarkt sleziny).
Časté nežádoucí účinky, které se mohou objevit v krevním testu:
- zvýšené enzymy v důsledku svalového poškození (kreatinfosfokináza)
- akumulace železa v krvi
- snížený počet bílých krvinek (neutropenie)
- snížená hladina cukru v krvi (hypoglykémie)
- zvýšený bilirubin (látka produkovaná játry)
Méně časté nežádoucí účinky
Četnost nelze z dostupných údajů určit
- změna barvy kůže
Hlášení nežádoucích účinků
Pokud se u vás vyskytne kterýkoli z nežádoucích účinků, sdělte to svému lékaři, lékárníkovi nebo zdravotní sestře. To zahrnuje všechny možné nežádoucí účinky, které nejsou uvedeny v této příbalové informaci. Nežádoucí účinky můžete hlásit také přímo prostřednictvím národního systému hlášení informace o bezpečnosti tohoto léku.
Expirace a retence
Uchovávejte tento přípravek mimo dohled a dosah dětí.
Nepoužívejte tento přípravek po uplynutí doby použitelnosti uvedené na krabičce a blistru za EXP. Datum exspirace se vztahuje k poslednímu dni uvedeného měsíce.
Tento léčivý přípravek nevyžaduje žádné zvláštní podmínky uchovávání.
Nevyhazujte žádné léčivé přípravky do odpadních vod nebo domácího odpadu. Zeptejte se svého lékárníka, jak naložit s přípravky, které již nepoužíváte. Pomůže to chránit životní prostředí.
Jiná informace
Co Revolade obsahuje
Účinnou látkou přípravku Revolade je eltrombopag.
12,5 mg potahované tablety
Jedna potahovaná tableta obsahuje eltrombopag olaminum, což odpovídá 12,5 mg eltrombopagu.
25 mg potahované tablety
Jedna potahovaná tableta obsahuje eltrombopag olaminum odpovídající 25 mg eltrombopag.
50 mg potahované tablety
Jedna potahovaná tableta obsahuje eltrombopag olaminum odpovídající 50 mg eltrombopag.
75 mg potahované tablety
Jedna potahovaná tableta obsahuje eltrombopag olaminum odpovídající 75 mg eltrombopag.
Dalšími složkami jsou: hypromelóza, makrogol 400, stearan hořečnatý, mannitol (E421), mikrokrystalická celulóza, povidon, sodná sůl karboxymetylškrobu, oxid titaničitý (E171).
Revolade 50 mg potahované tablety také obsahují červený oxid železitý (E172), žlutý oxid železitý (E172).
Revolade 75 mg potahované tablety také obsahují červený oxid železitý (E172), žlutý oxid železitý (E172).
Jak Revolade vypadá a obsah balení
Revolade 12,5 mg potahované tablety jsou kulaté, bikonvexní, bílé, s vyraženým „GS MZ1“ a „12,5“ na jedné straně.
25 mg potahované tablety Revolade jsou kulaté, bikonvexní, bílé, s vyraženým „GS NX3“ a „25“ na jedné straně.
50 mg potahované tablety Revolade jsou kulaté, bikonvexní, hnědé, s vyraženým „GS UFU“ a „50“ na jedné straně.
Revolade 75 mg potahované tablety jsou kulaté, bikonvexní, růžové, s vyraženým „GS FFS“ a „75“ na jedné straně.
Jsou dodávány v hliníkových blistrech v balení obsahujícím 14 nebo 28 potahovaných tablet a vícečetném balení obsahujícím 84 (3 balení po 28) potahovaných tablet.
Ve vaší zemi nemusí být uvedeny na trh všechny velikosti balení.
Zdroj příbalové informace: AIFA (Italská agentura pro léčivé přípravky). Obsah zveřejněný v lednu 2016. Přítomné informace nemusí být aktuální.
Abyste měli přístup k nejaktuálnější verzi, doporučujeme navštívit webovou stránku AIFA (Italská agentura pro léčivé přípravky). Prohlášení a užitečné informace.
01.0 NÁZEV LÉČIVÉHO PŘÍPRAVKU
TABLETY REVOLADE potažené filmem
02.0 KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ
Revolade 12,5 mg potahované tablety
Jedna potahovaná tableta obsahuje eltrombopag olaminum, což odpovídá 12,5 mg eltrombopagu.
Revolade 25 mg potahované tablety
Jedna potahovaná tableta obsahuje eltrombopag olaminum odpovídající 25 mg eltrombopag.
Revolade 50 mg potahované tablety
Jedna potahovaná tableta obsahuje eltrombopag olaminum odpovídající 50 mg eltrombopag.
Revolade 75 mg potahované tablety
Jedna potahovaná tableta obsahuje eltrombopag olaminum odpovídající 75 mg eltrombopag.
Úplný seznam pomocných látek viz bod 6.1.
03.0 LÉKOVÁ FORMA
Potahovaná tableta.
Revolade 12,5 mg potahované tablety
Kulaté, bikonvexní, bílé potahované tablety (o průměru přibližně 7,9 mm) s vyraženým „GS MZ1“ a „12,5“ na jedné straně.
Revolade 25 mg potahované tablety
Kulaté, bikonvexní, bílé potahované tablety (o průměru přibližně 10,3 mm) s vyraženým „GS NX3“ a „25“ na jedné straně.
Revolade 50 mg potahované tablety
Kulaté, bikonvexní, hnědé potahované tablety (o průměru přibližně 10,3 mm) s vyraženým „GS UFU“ a „50“ na jedné straně.
Revolade 75 mg potahované tablety
Kulaté, bikonvexní, růžové potahované tablety (o průměru přibližně 10,3 mm) s vyraženým „GS FFS“ a „75“ na jedné straně.
04.0 KLINICKÉ INFORMACE
04.1 Terapeutické indikace
Revolade je indikován u pacientů starších 1 roku s chronickou autoimunitní (idiopatickou) trombocytopenickou purpurou (ITP), kteří jsou refrakterní k jiné léčbě (např. Kortikosteroidy, imunoglobuliny) (viz body 4.2 a 5.1).
Revolade je indikován u dospělých pacientů s chronickou infekcí virem hepatitidy C (Virus hepatitidy C.HCV) k léčbě trombocytopenie, kde je stupeň trombocytopenie hlavním faktorem, který brání zahájení léčby nebo omezuje schopnost udržovat optimální terapii založenou na interferonu (viz body 4.4 a 5.1).
Revolade je indikován u dospělých pacientů s těžkou získanou aplastickou anémií (SAA), refrakterními na předchozí imunosupresivní terapii nebo silně předléčenými a nezpůsobilými pro transplantaci hematopoetických kmenových buněk (viz bod 5.1).
04.2 Dávkování a způsob podání
Léčba eltrombopagem by měla být zahájena a udržována pod dohledem lékaře se zkušenostmi s léčbou hematologických onemocnění nebo s léčbou chronické hepatitidy C a jejích komplikací.
Dávkování
Požadovaná dávka eltrombopagu by měla být individualizována na základě počtu krevních destiček pacienta. Cílem léčby eltrombopagem by neměla být normalizace počtu krevních destiček.
Prášek pro perorální suspenzi může vést k vyšší expozici eltrombopagu než tabletová formulace (viz bod 5.2). Při přechodu mezi tabletami a práškovými přípravky pro perorální suspenzi by měl být počet krevních destiček monitorován každý týden po dobu 2 týdnů.
Chronická autoimunitní (idiopatická) trombocytopenie
K dosažení a udržení počtu krevních destiček ≥ 50 000 / μl by měla být použita nejnižší dávka eltrombopagu. Úpravy dávky jsou založeny na reakci počtu krevních destiček.
Eltrombopag by neměl být používán k normalizaci počtu krevních destiček. V klinických studiích se počet krevních destiček obecně zvýšil během 1-2 týdnů po zahájení léčby eltrombopagem a snížil se během 1-2 týdnů po ukončení léčby.
Dospělí a pediatrická populace ve věku 6-17 let
Doporučená počáteční dávka eltrombopagu je 50 mg jednou denně. U pacientů východoasijského původu (jako jsou Číňané, Japonci, Tchajwanci, Korejci nebo Thajci) by měla být léčba eltrombopagem zahájena sníženou dávkou 25 mg jednou denně (viz bod 5.2).
Pediatrická populace ve věku 1 až 5 let
Doporučená počáteční dávka eltrombopagu je 25 mg jednou denně.
Monitorování a úprava dávky
Po zahájení léčby eltrombopagem by měla být dávka upravena tak, aby bylo dosaženo a udrženo množství krevních destiček ≥ 50 000 / μl nezbytné ke snížení rizika krvácení.Denní dávka 75 mg by neměla být překročena.
Během léčby eltrombopagem by měly být pravidelně sledovány parametry chemie krve a funkce jater a dávkovací režim eltrombopagu by měl být upraven na základě počtu krevních destiček, jak je uvedeno v tabulce 1. Během léčby eltrombopagem by měl být každý týden vyhodnocován kompletní krevní obraz, včetně počtu krevních destiček a periferního krevní stěr, dokud není dosaženo stabilního počtu krevních destiček (≥ 50 000 / μl po dobu nejméně 4 týdnů).
Následně by měl být každý měsíc prováděn kompletní krevní obraz včetně počtu krevních destiček a stěru z periferní krve.
Tabulka 1 Úpravy dávkování eltrombopagu u pacientů s ITP
* - U pacientů užívajících eltrombopag 25 mg jednou za dva dny zvyšte dávku na 25 mg jednou denně.
? - U pacientů užívajících eltrombopag 25 mg jednou denně by měla být zvážena dávka 12,5 mg jednou denně nebo alternativně dávka 25 mg jednou za dva dny.
Eltrombopag lze podávat současně s dalšími léky ITP. Dávkovací režim souběžných léků k léčbě ITP by měl být upraven, jak je klinicky vhodné, aby se zabránilo nadměrnému zvýšení počtu krevních destiček během léčby eltrombopagem.
Před zvažováním další úpravy dávky je nutné počkat alespoň 2 týdny, než se projeví účinek jakýchkoli změn dávky na odpověď krevních destiček pacienta.
Standardní úprava dávky eltrombopagu, směrem dolů nebo nahoru, by měla být 25 mg jednou denně.
Přerušení léčby
Léčba eltrombopagem by měla být ukončena, pokud se počet krevních destiček nezvýší na úroveň dostatečnou k zabránění klinicky významnému krvácení po čtyřech týdnech léčby 75 mg eltrombopagu jednou denně.
Pacienti by měli podstoupit pravidelné klinické hodnocení a o pokračování léčby by měl rozhodnout lékař na individuálním základě. U pacientů bez splenektomie by to mělo zahrnovat vyhodnocení splenektomie. Po přerušení léčby je možný opakovaný výskyt trombocytopenie (viz bod 4.4).
Trombocytopenie spojená s chronickou hepatitidou HCV
Pokud je eltrombopag podáván v kombinaci s antivirotiky, je třeba se seznámit se souhrnem údajů o přípravku příslušných souběžně podávaných léčivých přípravků a získat úplné podrobnosti o příslušných bezpečnostních informacích a kontraindikacích.
V klinických studiích se počet krevních destiček obecně začal zvyšovat do 1 týdne od zahájení léčby eltrombopagem. Cílem léčby eltrombopagem by mělo být dosažení minimálního počtu krevních destiček nutného k zahájení antivirové terapie v souladu s doporučeními v klinické praxi. Během antivirové terapie cílem léčby by mělo být udržení počtu krevních destiček na úrovni, která předchází riziku krvácivých komplikací, typicky kolem 50 000 - 75 000 / μl. Je třeba se vyvarovat počtu krevních destiček> 75 000 / μl Nejnižší dávka eltrombopagu nezbytná k dosažení cílů Úpravy dávky jsou založeny na reakci počtu krevních destiček.
Počáteční dávkovací režim
Léčba přípravkem Eltrombopag by měla být zahájena dávkou 25 mg jednou denně. U pacientů s chronickou hepatitidou HCV východoasijského původu nebo u pacientů s mírnou poruchou funkce jater není nutná úprava dávky (viz bod 5.2).
Monitorování a úprava dávky
Dávka eltrombopagu by měla být měněna v přírůstcích po 25 mg každé 2 týdny, aby se dosáhlo cílového počtu krevních destiček potřebného k zahájení antivirové terapie. Počty krevních destiček by měly být kontrolovány každý týden před zahájením antivirové terapie. Počty krevních destiček mohou po zahájení antivirové terapie klesnout, proto je třeba se vyvarovat okamžitých změn v dávce eltrombopagu (viz tabulka 2).
Během antivirové terapie by měla být dávka eltrombopagu podle potřeby upravena, aby se předešlo snížení dávky peginterferonu v důsledku snížení počtu krevních destiček, které by mohlo pacienta vystavit riziku krvácení (viz tabulka 2). Počty krevních destiček by měly být monitorovány jednou týdně během antivirové terapie, dokud není dosaženo stabilního počtu krevních destiček, obvykle kolem 50 000-75 000 / mikrolitr. Následně by měl být každý měsíc prováděn kompletní krevní obraz, včetně počtu krevních destiček a stěru z periferní krve. Pokud počet krevních destiček překročí požadovaný cíl, je třeba zvážit snížení dávky o 25 mg z denní dávky. Doporučuje se počkat 2 týdny, než se vyhodnotí účinky této a jakékoli další úpravy dávky.
Dávka 100 mg eltrombopagu jednou denně by neměla být překročena.
Tabulka 2 Úpravy dávkování eltrombopagu u pacientů s chronickou hepatitidou HCV během antivirové terapie
* - U pacientů užívajících eltrombopag 25 mg jednou denně je třeba zvážit opětovné zahájení léčby dávkou 25 mg obden.
? - Počty krevních destiček se mohou po zahájení antivirové terapie snížit, proto je třeba se vyhnout okamžitému snížení dávky eltrombopagu.
Přerušení léčby
Léčba eltrombopagem by měla být ukončena, pokud po 2 týdnech léčby 100 mg nebylo dosaženo počtu krevních destiček potřebného k zahájení antivirové terapie.
Pokud není odůvodněno jinak, léčba eltrombopagem by měla být ukončena po ukončení antivirové terapie. Nadměrné reakce na počet krevních destiček nebo závažné abnormality v testech jaterních funkcí také vyžadují přerušení léčby.
Těžká aplastická anémie
Počáteční režim dávkování
Léčba eltrombopagem by měla začít dávkou 50 mg jednou denně. U pacientů východoasijského původu by léčba eltrombopagem měla být zahájena sníženou dávkou 25 mg jednou denně (viz bod 5.2). Léčba by neměla být zahájena, pokud mají pacienti již existující cytogenetické abnormality chromozomu 7.
Monitorování a úprava dávky
Hematologická odpověď vyžaduje titraci dávky, obvykle až 150 mg, a může trvat až 16 týdnů po zahájení léčby eltrombopagem (viz bod 5.1). Dávku eltrombopagu je třeba měnit v přírůstcích po 50 mg. Každé 2 týdny, aby bylo dosaženo cíle počet krevních destiček ≥ 50 000 / μl. U pacientů užívajících 25 mg jednou denně by měla být dávka zvýšena na 50 mg denně před následnými přírůstky 50 mg. Neměla by být překročena. dávka 150 mg denně Klinické hematologické a jaterní testy monitorovány během léčby eltrombopagem a upraveným dávkovacím režimem eltrombopag na základě počtu krevních destiček, jak je uvedeno v tabulce 3.
Tabulka 3 Úpravy dávkování eltrombopagu u pacientů s těžkou aplastickou anémií
Redukce u pacientů s trilineární odpovědí (bílé krvinky, červené krvinky a krevní destičky)
U pacientů, kteří dosáhnou trilineární odpovědi, včetně nezávislosti na transfuzi, trvající alespoň 8 týdnů: dávku eltrombopagu lze snížit o 50%.
Pokud krevní obraz zůstane po 8 týdnech při snížené dávce stabilní, měl by být eltrombopag vysazen a krevní obraz monitorován. Pokud by počet krevních destiček klesl z hladiny hemoglobinu na úroveň neutrofilů na úroveň
Přerušení
Pokud po 16 týdnech léčby eltrombopagem nenastane žádná hematologická odpověď, léčba by měla být ukončena. Pokud by byly detekovány nové cytogenetické abnormality, mělo by být zváženo, zda je pokračování v léčbě eltrombopagem vhodné (viz body 4.4 a 4.8). Nadměrná odpověď na počet krevních destiček (jak je uvedeno v tabulce 3) nebo závažné abnormality jaterních testů také vyžadují vysazení eltrombopagu (viz bod 4.8).
Zvláštní populace
Selhání ledvin
U pacientů s renální insuficiencí není nutná úprava dávky. Pacienti s poruchou funkce ledvin by měli používat eltrombopag opatrně a pod pečlivým dohledem, například pomocí sérového kreatininu a / nebo analýzy moči (viz bod 5.2).
Jaterní nedostatečnost
Eltrombopag by neměl být používán u pacientů s ITP s jaterní insuficiencí (Child-Pugh skóre ≥ 5), pokud očekávaný přínos nepřeváží zjištěné riziko trombózy portální žíly (viz bod 4.4).
Pokud je použití eltrombopagu považováno za nezbytné u pacientů s ITP s jaterní insuficiencí, počáteční dávka by měla být 25 mg jednou denně. Po zahájení dávky eltrombopagu u pacientů s jaterní insuficiencí by měla být dodržena dávka. 3týdenní interval před zvýšením dávky .
U trombocytopenických pacientů s chronickou hepatitidou HCV a mírnou jaterní insuficiencí (Child-Pughovo skóre ≤ 6) není nutná úprava dávky. Pacienti s chronickou hepatitidou HCV a těžkou aplastickou anémií s jaterní nedostatečností by měli zahájit podávání eltrombopagu v dávce 25 mg jednou denně (viz bod 5.2). Po zahájení léčby eltrombopagem u pacientů s jaterní insuficiencí by měl být před zvýšením dávky dodržen interval 2 týdny.
U trombocytopenických pacientů s pokročilým chronickým onemocněním jater léčených eltrombopagem buď v rámci přípravy na invazivní zákroky, nebo u pacientů s chronickou hepatitidou HCV léčených antivirovou terapií existuje zvýšené riziko nežádoucích účinků, včetně dekompenzace jater a tromboembolických příhod (viz body 4.4 a 4.8).
Senioři
O použití eltrombopagu u pacientů s ITP ve věku 65 let a starších jsou omezené údaje a u pacientů s ITP ve věku nad 85 let nejsou žádné klinické zkušenosti. V klinických studiích s eltrombopagem nebyly klinicky pozorovány žádné celkové rozdíly. Významné v bezpečnosti eltrombopagu mezi subjekty starší 65 let a mladší subjekty.Jiné hlášené klinické zkušenosti nezjistily rozdíly v odpovědích mezi staršími a mladšími pacienty, ale nelze vyloučit větší citlivost některých starších subjektů (viz bod 5.2).
Údaje o použití eltrombopagu u pacientů s chronickou hepatitidou HCV a AAS staršími 75 let jsou omezené. U těchto pacientů je nutná opatrnost (viz bod 4.4).
Východoasijští pacienti
U pacientů východoasijského původu (jako jsou Číňané, Japonci, Tchajwanci, Korejci nebo Thajci), včetně pacientů s poruchou funkce jater, má být léčba eltrombopagem zahájena dávkou 25 mg jednou denně (viz bod 5.2).
Počet krevních destiček pacienta by měl být nadále monitorován a měla by být dodržována standardní kritéria pro další úpravu dávky.
Pediatrická populace
Revolade se nedoporučuje u dětí mladších než 1 rok s chronickou ITP kvůli nedostatečným údajům o bezpečnosti a účinnosti.Bezpečnost a účinnost eltrombopagu u dětí a dospívajících (
Způsob podání
Perorální podání.
Tablety je třeba užít alespoň dvě hodiny před nebo čtyři hodiny po jakémkoli produktu, jako jsou antacida, mléčné výrobky (nebo jiné potravinářské výrobky obsahující vápník) nebo minerální doplňky obsahující vícemocné kationty (např. Železo, vápník, hořčík, hliník, selen a zinek ) (viz body 4.5 a 5.2).
04.3 Kontraindikace
Přecitlivělost na eltrombopag nebo na kteroukoli pomocnou látku uvedenou v bodě 6.1.
04.4 Zvláštní upozornění a vhodná opatření pro použití
U pacientů s chronickou hepatitidou s trombocytopenickou HCV s pokročilým chronickým onemocněním jater je zvýšené riziko nežádoucích účinků, včetně život ohrožující jaterní dekompenzace a tromboembolických příhod, definovaných nízkým albuminem ≤ 35 g / l nebo modelem skóre. Onemocnění (MELD) ≥ 10 při léčbě eltrombopagem v kombinaci s terapií na bázi interferonu. Přínos léčby z hlediska podílu pacientů dosahujících trvalou virologickou odpověď (SVR) ve srovnání s placebem byl u těchto pacientů (zejména pacientů s výchozím albuminem ≤ 35 g / l) ve srovnání s celkovou skupinou mírný. Léčba eltrombopagem u těchto pacientů by měla být zahájena pouze lékaři, kteří mají zkušenosti s léčbou pokročilé chronické hepatitidy HCV, a pouze v případě, že rizika trombocytopenie nebo přerušení antivirové terapie vyžadují zásah. Pokud je léčba považována za klinicky indikovanou, je nutné pečlivé sledování těchto pacientů.
Kombinace s přímo působícími antivirotiky
Bezpečnost a účinnost nebyla stanovena v kombinaci s přímo působícími antivirotiky schválenými pro léčbu chronické hepatitidy HCV.
Riziko hepatotoxicity
Podání eltrombopagu může způsobit abnormální funkci jater a závažnou hepatotoxicitu, která může být život ohrožující. V kontrolovaných klinických studiích s eltrombopagem u chronické ITP bylo pozorováno zvýšení sérových alaninaminotransferáz (ALT), aspartátaminotransferázy (AST) a bilirubinu (viz bod 4.8).
Tyto změny byly většinou mírné (stupeň 1-2), reverzibilní a nebyly doprovázeny klinicky významnými příznaky, které by naznačovaly „zhoršenou funkci jater. V“ 3 placebem kontrolovaných studiích u dospělých s chronickou ITP, 1 pacient ze skupiny s placebem a 1 pacient skupiny eltrombopag měl „odchylku parametrů jaterních funkcí stupně 4. Ve dvou placebem kontrolovaných studiích u pediatrických pacientů (ve věku 1 až 17 let) s chronickou ITP byla hodnota ALT ≥ 3krát vyšší než horní hranice normálu ( x ULN) byl pozorován u 4,7% a 0% ve skupině s eltrombopagem a placebem.
Ve 2 kontrolovaných klinických studiích u pacientů s chronickou hepatitidou HCV byly ALT nebo AST ≥ 3násobek horní hranice normálu (ULN) hlášeny u 34%, respektive 38% skupin s eltrombopagem a placebem. U většiny pacientů, kteří dostávali eltrombopag v kombinaci s léčbou peginterferonem / ribavirinem, dojde k nepřímé hyperbilirubinémii. Celkově byl celkový bilirubin ≥ 1,5násobek ULN hlášen u 76% a 50% skupin s eltrombopagem a placebem.
Sérové ALT, AST a sérový bilirubin by měly být měřeny před zahájením léčby eltrombopagem, každé 2 týdny během fáze úpravy dávky a měsíčně po dosažení stabilní dávky.
Eltrombopag inhibuje UDP glukorosyltransferázu (UGT) 1A1 a organický aniontový transportní polypeptid (OATP) 1B1, což může vést k nepřímé hyperbilirubinémii. Pokud je bilirubin zvýšen, měla by být provedena frakcionace. Abnormality v sérových funkčních testech jater by měly být vyhodnoceny opakovaným testováním během 3–5 dny Pokud se abnormality potvrdí, je třeba monitorovat testy jaterních sérových funkcí, dokud abnormality nevymizí, stabilizují se nebo se nevrátí na výchozí hodnoty.
Podávání eltrombopagu by mělo být přerušeno, pokud se hladiny ALT zvýší (≥ 3krát ULN u pacientů s normální funkcí jater nebo ≥ 3krát výchozí hodnota nebo> 5krát ULN, podle toho, co je nižší, u pacientů s před léčbou zvýšením transamináz) a jsou:
- progresivní, popř
- přetrvávají po dobu ≥ 4 týdnů, nebo
- jsou doprovázeny zvýšením přímého bilirubinu, popř
- jsou doprovázeny klinickými příznaky poškození jater nebo známkami jaterní dekompenzace.
Při podávání eltrombopagu pacientům s onemocněním jater je nutná opatrnost.U pacientů s ITP a SAA by měla být použita nižší počáteční dávka eltrombopagu.Při podávání pacientům s jaterní insuficiencí je nutné pečlivé sledování (viz bod 4.2).
Selhání jater (použití s interferonem)
Jaterní dekompenzace u pacientů s chronickou hepatitidou HCV: Monitorování je nutné u pacientů s nízkými hladinami albuminu (≤ 35 g / l) nebo s výchozím skóre MELD ≥ 10.
U pacientů s chronickou hepatitidou HCV a cirhózou může být při léčbě interferonem alfa riziko jaterní dekompenzace. Ve 2 kontrolovaných klinických studiích u trombocytopenických pacientů s chronickou HCV hepatitidou byla jaterní dekompenzace (ascites, hepatální encefalopatie, varixové krvácení, spontánní bakteriální peritonitida) hlášena častěji v rameni s eltrombopagem (11%) než v rameni s placebem (6%). U pacientů s nízkými hladinami albuminu (≤ 35 g / l) nebo MELD skóre ≥ 10 na počátku bylo trojnásobně vyšší riziko dekompenzace jater a zvýšené riziko smrtelných nežádoucích účinků ve srovnání s pacienty s méně pokročilým onemocněním jater. Přínosy léčby z hlediska míry dosažení SVR ve srovnání s placebem byly u těchto pacientů (zejména u pacientů s výchozím albuminem ≤ 35 g / l) ve srovnání s celkovou skupinou mírné. Eltrombopag by měl být těmto pacientům podáván pouze po pečlivém zvážení očekávaných přínosů oproti rizikům. U pacientů s těmito vlastnostmi je třeba pečlivě sledovat známky a příznaky jaterní dekompenzace. Kritéria přerušení je třeba odkázat na příslušný souhrn údajů o přípravku Interferon. Eltrombopag by měl být vysazen, pokud je antivirová terapie ukončena z důvodu dekompenzace jater.
Trombotické / tromboembolické komplikace
V kontrolovaných klinických studiích u trombocytopenických pacientů s chronickou HCV hepatitidou léčených interferonovou terapií (n = 1439) 38 z 955 (4%) subjektů léčených eltrombopagem a 6 ze 484 (1%) subjektů ve skupině s placebem vykazovalo tromboembolické příhody (TEE). Zprávy o trombotických / tromboembolických komplikacích zahrnovaly žilní i arteriální příhody. Většina TEE nebyla závažná a byla vyřešena do konce studie. Trombóza portální žíly byla nejčastější TEE v obou léčebných skupinách (2% u pacientů léčených eltrombopagem ve srovnání se známkami a příznaky TEE.
Riziko TEE bylo zvýšené u pacientů s chronickým onemocněním jater (chronické onemocnění jater(CLD) léčeni 75 mg eltrombopagu jednou denně po dobu dvou týdnů v rámci přípravy na invazivní procedury.
Šest ze 143 (4%) dospělých pacientů s CLD léčených eltrombopagem mělo TEE (všechny zahrnující portální žilní systém) a dva ze 145 subjektů (1%) ve skupině s placebem zažili TEE (jeden zahrnující portální žilní systém a infarkt myokardu) . U pěti ze 6 pacientů léčených eltrombopagem došlo k trombotickým komplikacím s počtem krevních destiček> 200 000 / mikrolitr a do 30 dnů od poslední dávky eltrombopagu. Eltrombopag není indikován k léčbě trombocytopenie u pacientů s chronickým onemocněním jater v rámci přípravy na invazivní postupy .
V klinických studiích s eltrombopagem v ITP byly pozorovány tromboembolické příhody s nízkým a normálním počtem krevních destiček. Opatrnosti je třeba při podávání eltrombopagu pacientům se známými rizikovými faktory tromboembolie, mimo jiné včetně dědičných (např. Faktor V Leiden) nebo získaných (např. Nedostatek ATIII, antifosfolipidový syndrom) rizikových faktorů, vyšší věk, pacienti s prodlouženou dobou imobilizace , malignity, antikoncepční nebo hormonální substituční terapie, operace / trauma, obezita a kouření. Pokud počet krevních destiček překročí požadované hodnoty, je třeba pečlivě sledovat počet krevních destiček a zvážit snížení dávky nebo vysazení eltrombopagu (viz bod 4.2). U pacientů s rizikem TEE jakékoli etiologie je třeba zvážit poměr přínosu a rizika.
Eltrombopag by neměl být používán u pacientů s ITP s jaterní insuficiencí (Child-Pugh skóre ≥ 5), pokud očekávaný přínos nepřeváží identifikované riziko trombózy portální žíly. Pokud je léčba považována za vhodnou, je nutná opatrnost, pokud je eltrombopag podáván pacientům s poruchou funkce jater (viz body 4.2 a 4.8).
Krvácení po vysazení eltrombopagu
Trombocytopenie se pravděpodobně znovu objeví po přerušení léčby eltrombopagem. Po vysazení eltrombopagu se počet krevních destiček u většiny pacientů vrátí do 2 týdnů na výchozí hodnoty, což zvyšuje riziko krvácení a v některých případech může vést ke krvácení.Toto riziko se zvyšuje, pokud je léčba eltrombopagem ukončena za přítomnosti antikoagulancií a krevních destiček. Doporučuje se, aby byla léčba ITP obnovena podle současných pokynů, pokud je léčba eltrombopagem ukončena. Kromě toho může lékařská péče zahrnovat ukončení antikoagulační a / nebo antikoagulační terapie. -destičky, reverze antikoagulace nebo podpora krevních destiček. počty by měly být sledovány jednou týdně po dobu 4 týdnů po vysazení eltrombopagu.
V klinických studiích s chronickou hepatitidou HCV byl po vysazení peginterferonu, ribavirinu a eltrombopagu hlášen vyšší výskyt žaludečního krvácení, včetně závažných a smrtelných případů.
Po přerušení léčby by měli být pacienti sledováni na jakékoli známky nebo příznaky žaludečního krvácení.
Tvorba retikulinu kostní dřeně a riziko fibrózy kostní dřeně Eltrombopag může zvýšit riziko rozvoje nebo progrese retikulinových vláken v kostní dřeni.
Před zahájením léčby eltrombopagem by měl být pečlivě vyšetřen nátěr periferní krve, aby se stanovila základní hladina buněčných morfologických abnormalit. Po identifikaci stabilní dávky eltrombopagu by měl být každý měsíc proveden kompletní krevní obraz s diferenciálním počtem bílých krvinek. Pokud jsou pozorovány nezralé nebo dysplastické buňky, měl by se u nátěru periferní krve vyšetřit nové morfologické abnormality (například červené krvinky slzy (dakryocyty) a nukleované, nezralé bílé krvinky) nebo zhoršení nebo cytopenie.Pokud se u pacienta objeví nové nebo zhoršující se morfologické odchylky nebo cytopenie, léčba eltrombopagem by měla být ukončena a zahájena.Zvažte biopsii kostní dřeně včetně vyšetření na fibrózu.
Progrese stávajícího myelodysplastického syndromu (MDS)
Agonisté TPO-R jsou růstové faktory, které indukují proliferaci a diferenciaci trombopoietických progenitorových buněk a produkci krevních destiček. TPO-R je převážně exprimován na povrchu buněk myeloidní linie. U agonistů TPO-R existuje riziko, že mohou stimulovat progresi již existujících neoplastických hemopatií, jako je myelodysplastický syndrom.
V klinických studiích s agonistou TPO-R u pacientů s MDS byly pozorovány případy přechodného zvýšení počtu blastových buněk a byly hlášeny případy progrese onemocnění z MDS na akutní myeloidní leukémii (AML).
Diagnóza ITP nebo SAA u dospělých a starších pacientů by měla být potvrzena vyloučením jiných patologií s trombocytopenií, zejména by měla být vyloučena diagnóza MDS. V průběhu onemocnění a léčby je třeba zvážit aspiraci kostní dřeně a biopsii, zejména u pacientů starších 60 let se systémovými příznaky nebo abnormálními příznaky, jako je zvýšení počtu periferních blastových buněk.
Účinnost a bezpečnost eltrombopagu nebyla stanovena pro použití u jiných trombocytopenických stavů, včetně trombocytopenie vyvolané chemoterapií nebo MDS.
Eltrombopag by neměl být používán mimo klinická hodnocení k léčbě trombocytopenie způsobené MDS nebo jakoukoli jinou příčinou trombocytopenie, kromě schválených indikací.
Cytogenetické abnormality a progrese MDS / AML u pacientů s AAS
Je známo, že u pacientů s AAS se vyvíjejí cytogenetické abnormality. Není známo, zda eltrombopag zvyšuje riziko cytogenetických abnormalit u pacientů s AAS. V klinické studii fáze II, ve které byl eltrombopag použit v AAS, byl výskyt nových cytogenetických abnormalit pozorován u 19% pacientů [8/43 (z toho 5 mělo abnormality chromozomu 7)]. Střední doba výskytu cytogenetické abnormality během studie byla 2,9 měsíce.
V klinických studiích s eltrombopagem v ASA byly 4% pacientů (5/133) diagnostikovány s MDS. Medián doby do diagnostiky od zahájení léčby eltrombopagem byly tři měsíce.
U pacientů s refrakterní nebo silně předléčenou SAA a podstupujících předchozí imunosupresivní terapii se před zahájením léčby eltrombopagem, po 3 měsících léčby a poté každých 6 měsíců, doporučuje vyšetření cytogenetiky aspirátu kostní dřeně. V případě detekce nových. Cytogenetických abnormalit by mělo zvážit, zda je vhodné pokračovat v eltrombopagu.
Oční změny
Katarakta byla pozorována v toxikologických studiích eltrombopag u hlodavců (viz bod 5.3). V kontrolovaných klinických studiích u trombocytopenických pacientů s chronickou hepatitidou HCV léčených interferonem (n = 1439) byla u 8% skupiny eltrombopag a u 5% pacientů hlášena progrese již existující výchozí katarakty nebo výskyt nové katarakty. retinální krvácení, hlavně stupně 1 nebo 2, bylo hlášeno u pacientů s chronickou hepatitidou HCV léčených interferonem, ribavirinem a eltrombopagem (2% ve skupině s eltrombopagem a 2% ve skupině s placebem). sítnice (preretinální), pod sítnicí (subretinální) nebo uvnitř sítnicové tkáně. Doporučuje se rutinní oftalmologické sledování pacientů.
Rozšíření QT / QTc
Studie QTc u zdravých dobrovolníků v dávce 150 mg eltrombopagu denně neprokázala klinicky významný účinek na srdeční repolarizaci. V klinických studiích s pacienty s ITP a trombocytopenickými pacienty s chronickou hepatitidou HCV bylo hlášeno prodloužení QTc intervalu. Klinický význam těchto případů prodloužení QTc není znám.
Ztráta odpovědi na eltrombopag
Ztráta odpovědi nebo neschopnost udržet odpověď destiček na léčbu eltrombopagem v doporučeném terapeutickém rozmezí by měla vyvolat hledání příčinných faktorů, včetně zvýšení retikulinu v kostní dřeni.
Pediatrická populace
Výše uvedená varování a bezpečnostní opatření ITP platí také pro pediatrickou populaci.
04.5 Interakce s jinými léčivými přípravky a jiné formy interakce
Účinky eltrombopagu na jiné léčivé přípravky
Inhibitory HMG CoA reduktázy
Vzdělávání in vitro prokázali, že eltrombopag není substrátem organického aniontového transportního polypeptidu OATP1B1, ale je inhibitorem tohoto transportéru. Vzdělávání in vitro také ukázali, že eltrombopag je substrátem a inhibitorem proteinu rezistence na rakovinu prsu (BCRP). Podání 39 zdravým dospělým subjektům eltrombopag 75 mg jednou denně po dobu 5 dnů s jednou dávkou 10 mg rosuvastatinu, substrátu OATP1B1 a BCRP, zvýšilo plazmatickou C rosuvastatinu o 103% (90% interval spolehlivosti [CI]: 82 %, 126%) a AUC0-? 55% (90% CI: 42%, 69%). Očekávají se také interakce s jinými inhibitory HMG-CoA reduktázy, včetně atorvastatinu, fluvastatinu, lovastatinu, pravastatinu a simvastatinu. Při současném podávání s eltrombopagem je třeba zvážit snížení dávky statinů a provést pečlivé sledování nežádoucích účinků statinů (viz bod 5.2).
Substráty OATP1B1 a BCRP
Souběžné podávání eltrombopagu a substrátů OATP1B1 (např. Methotrexát) a BCRP (např. Topotekan a methotrexát) by mělo být prováděno s opatrností (viz bod 5.2).
Substráty cytochromu P450
Ve studiích využívajících lidské jaterní mikrozomy eltrombopag (až 100 mcM) nevykazoval žádnou inhibici. in vitro enzymů CYP450 1A2, 2A6, 2C19, 2D6, 2E1, 3A4 / 5 a 4A9 / 11 a byl inhibitorem CYP2C8 a CYP2C9 měřeným pomocí paklitaxelu a diklofenaku jako substrátů sondy. Podávání eltrombopagu 75 mg jednou denně po dobu 7 dnů 24 zdravým mužským subjektům neinhibovalo ani neindukovalo metabolismus substrátů sondy pro 1A2 (kofein), 2C19 (omeprazol), 2C9 (flurbiprofen) nebo 3A4 (midazolam) u „člověka“. Při současném podávání substrátů eltrombopag a CYP450 se neočekávají žádné klinicky významné interakce (viz bod 5.2).
Inhibitory proteázy HCV
Při současném podávání eltrombopagu s telaprevirem nebo boceprevirem není nutná žádná úprava dávky.
Současné podávání jedné dávky eltrombopagu 200 mg s telaprevirem 750 mg každých 8 hodin neměnilo plazmatickou expozici telapreviru.
Současné podávání jedné dávky eltrombopagu 200 mg s boceprevirem 800 mg každých 8 hodin nezměnilo plazmatickou AUC (0-?) Bocepreviru, ale zvýšilo C o 20% a snížilo C o 32%. Klinický význam pokles Cmin nebyl stanoven: k potlačení HCV se doporučuje bližší klinické a laboratorní sledování.
Účinky jiných léčivých přípravků na eltrombopag
Cyklosporin
Studie in vitro ukázaly, že eltrombopag je substrátem a inhibitorem BCRP. Snížení expozice eltrombopagu bylo pozorováno při současném podávání 200 mg a 600 mg cyklosporinu (inhibitor BCRP) (viz bod 5.2) Úprava dávky eltrombopagu v průběhu léčby je povolena na základě počtu krevních destiček pacienta (viz bod 4.2) Pokud je eltrombopag podáván současně s cyklosporinem, měl by být počet krevních destiček sledován alespoň jednou týdně po dobu 2 až 3 týdnů.
Polyvalentní kationty (chelace)
Eltrombopag chelátuje vícemocné kationty, jako je železo, vápník, hořčík, hliník, selen a zinek. Podání jedné 75mg dávky eltrombopagu s antacidem obsahujícím polyvalentní kationt (1524 mg hydroxidu hlinitého a 1425 mg uhličitanu hořečnatého) snižuje AUC0-? plazmatický eltrombopag až 70% (90% CI: 64%, 76%) a Cmax až 70% (90% CI: 62%, 76%).
Eltrombopag by měl být podáván nejméně 2 hodiny před nebo 4 hodiny po jakémkoli přípravku antacidového typu, mléčném výrobku nebo minerálním doplňku obsahujícím polyvalentní kationty, aby se zabránilo významnému snížení absorpce eltrombopagu v důsledku chelace (viz body 4.2 a 5.2).
Interakce s jídlem
Podávání tablet nebo prášku pro perorální suspenzi eltrombopag s jídlem s vysokým obsahem vápníku (např. S jídlem obsahujícím mléčné výrobky) významně snížilo AUC0-? a plazmatické Cmax eltrombopagu. Naopak podání eltrombopagu 2 hodiny před nebo 4 hodiny po jídle s vysokým obsahem vápníku nebo jídle s nízkým obsahem vápníku [
Lopinavir / ritonavir
Souběžné podávání eltrombopagu s lopinavirem / ritonavirem může způsobit snížení koncentrace eltrombopagu. Studie na 40 zdravých dobrovolnících prokázala, že souběžné podání jedné 100mg dávky eltrombopagu s opakovanou dávkou 400/100 mg lopinaviru / ritonaviru dvakrát denně vedlo ke snížení AUC (0-?) Eltrombopagu o 17% (90 %CI: 6,6%; 26,6%). Při podávání eltrombopagu souběžně s lopinavirem / ritonavirem je proto nutná opatrnost. Počty krevních destiček by měly být pečlivě sledovány, aby byla zajištěna vhodná klinická dávka eltrombopagu při zahájení nebo ukončení léčby lopinavirem / ritonavirem.
Inhibitory a induktory CYP1A2 a CYP2C8
Eltrombopag je metabolizován několika cestami, včetně CYP1A2, CYP2C8, UGT1A1 a UGT1A3 (viz bod 5.2). Léčivé přípravky, které inhibují nebo indukují jeden enzym, pravděpodobně významně neovlivní plazmatické koncentrace eltrombopagu; zatímco léčivé přípravky, které inhibují nebo indukují více enzymů, mají potenciál zvýšit (např. Fluvoxamin) nebo snížit (např. Rifampicin) koncentrace eltrombopagu.
Inhibitory proteázy HCV
Výsledky farmakokinetické studie lékových interakcí ukazují, že současné podávání opakovaných dávek bocepreviru 800 mg každých 8 hodin nebo telapreviru 750 mg každých 8 hodin s jednou dávkou eltrombopagu 200 mg nezměnilo plazmatickou expozici eltrombopagu. klinicky významné úrovně.
Léky k léčbě ITP
Mezi léky používané v klinických studiích při léčbě ITP v kombinaci s eltrombopagem patří kortikosteroidy, danazol a / nebo azathioprin, intravenózní imunoglobulin (IVIG) a anti-D imunoglobulin. Pokud je eltrombopag podáván v kombinaci s jinými léčivými přípravky k léčbě ITP, je třeba sledovat počet krevních destiček, aby se zabránilo tomu, že počet krevních destiček bude mimo doporučený rozsah (viz bod 4.2).
04.6 Těhotenství a kojení
Těhotenství
Údaje o použití eltrombopagu u těhotných žen nejsou k dispozici, nebo je jich omezené. Studie na zvířatech prokázaly reprodukční toxicitu (viz bod 5.3). Potenciální riziko pro člověka není známo.
Revolade se během těhotenství nedoporučuje.
Ženy ve fertilním věku / Antikoncepce u mužů a žen
Revolade se nedoporučuje u žen ve fertilním věku, které nepoužívají antikoncepci.
Čas krmení
Není známo, zda se eltrombopag / jeho metabolity vylučují do lidského mléka. Studie na zvířatech ukázaly, že eltrombopag se pravděpodobně vylučuje do mléka (viz bod 5.3); proto nelze vyloučit riziko pro kojence.Je třeba rozhodnout, zda přerušit kojení nebo pokračovat / zdržet se léčby Revolade, přičemž se zváží přínos kojení pro dítě a přínos terapie pro ženu.
Plodnost
Fertilita nebyla u samců a samic potkanů ovlivněna expozicemi, které byly srovnatelné s expozicemi u lidí. Riziko pro člověka však nelze vyloučit (viz bod 5.3).
04.7 Účinky na schopnost řídit a obsluhovat stroje
Eltrombopag má zanedbatelný vliv na schopnost řídit nebo obsluhovat stroje. Při zvažování schopnosti pacienta plnit úkoly vyžadující úsudek, motoriku a kognitivní schopnosti je třeba mít na paměti klinický stav pacienta a profil nežádoucích účinků eltrombopagu, včetně závratí a nedostatku pozornosti.
04.8 Nežádoucí účinky
Shrnutí bezpečnostního profilu
Ve 4 kontrolovaných a 2 nekontrolovaných klinických studiích bylo 530 dospělých pacientů s chronickou ITP léčeno eltrombopagem%. Průměrná doba expozice eltrombopagu byla 260 dní. Nejdůležitějšími závažnými nežádoucími účinky byla hepatotoxicita a trombotické / tromboembolické příhody. Mezi nejběžnější nežádoucí účinky, které se vyskytly u nejméně 10% pacientů, patří: bolest hlavy, anémie, snížená chuť k jídlu, nespavost, kašel, nevolnost, průjem, alopecie, svědění, myalgie, horečka, únava, onemocnění podobné chřipce, astenie, zimnice a periferní edém.
Ve 2 kontrolovaných klinických studiích bylo 171 pediatrických pacientů s chronickou ITP léčeno eltrombopagem. Střední doba expozice byla 171 dní. Profil nežádoucích účinků byl srovnatelný s profilem pozorovaným u dospělých s dalšími nežádoucími účinky, označenými? V následující tabulce.
Nejčastějšími nežádoucími účinky u pediatrických pacientů ve věku 1 rok a starších s ITP (≥ 3% a více než placebo) byly závažné infekce dýchacích cest, nazofaryngitida, kašel, průjem, pyrexie, rýma, bolest břicha, orofaryngeální bolest, bolest zubů, kožní vyrážka, zvýšená AST a rýma.
Ve 2 kontrolovaných klinických studiích bylo eltrombopagem léčeno 955 trombocytopenických pacientů s infekcí HCV. Střední doba expozice byla 183 dní. Nejdůležitějšími závažnými nežádoucími účinky byly hepatotoxicita a trombotické / tromboembolické příhody. Mezi nejčastější nežádoucí účinky, které se vyskytly u nejméně 10% pacientů, patří: bolest hlavy, anémie, snížená chuť k jídlu, nespavost, kašel nevolnost, průjem, alopecie, svědění, myalgie, horečka, únava, onemocnění podobné chřipce, astenie, zimnice a periferní edém.
Bezpečnost eltrombopagu u těžké aplastické anémie byla hodnocena v otevřené, jednoramenné klinické studii (N = 43), ve které bylo 12 pacientů (28%) léčeno déle než 6 měsíců a 9 pacientů (21%) bylo léčeno po dobu> 1 roku. Nejdůležitějšími závažnými nežádoucími účinky byly febrilní neutropenie a sepse / infekce. Mezi nejčastější nežádoucí účinky, které se vyskytly (u nejméně 10% pacientů), patří: bolest hlavy, závratě, nespavost, kašel, dušnost, orofaryngeální bolest, rýma, nevolnost, průjem, bolest břicha, zvýšené transaminázy, podlitiny, artralgie, svalové křeče, bolesti končetin, únava, febrilní neutropenie a pyrexie.
Seznam nežádoucích účinků
Nežádoucí účinky ve studiích ITP u dospělých (N = 550), pediatrických studiích ITP (N = 107) a studiích infikovaných HCV (N = 955), studiích AAS (N = 43) a postmarketingových hlášeních jsou uvedeny níže podle třídy orgánových systémů MedDRA a četnosti .
Velmi časté (≥ 1/10)
Časté (≥ 1/100 až
Méně časté (≥ 1/1 000 až
Vzácné (≥ 1/10 000 až
Velmi vzácné (
Není známo (z dostupných údajů nelze určit)
Populace klinického hodnocení v ITP
Infekce a infestace
Velmi časté
Nasofaryngitida?, infekce horních cest dýchacích?
běžný
Rýma?
Méně časté
Faryngitida, infekce močových cest, chřipka, orální herpes, pneumonie, sinusitida, tonzilitida, infekce dýchacích cest, gingivitida, infekce kůže
Novotvary benigní, maligní a blíže neurčené (včetně cyst a polypů)
Méně časté
Nádor rektosigmoidního traktu
Poruchy krve a lymfatického systému
Méně časté
Anémie, anizocytóza, eozinofilie, hemolytická anémie, leukocytóza, myelocytóza, trombocytopenie, zvýšený hemoglobin, zvýšený počet pásmových neutrofilů, snížený hemoglobin, přítomnost myelocytů, zvýšený počet krevních destiček, snížený počet bílých krvinek.
Poruchy imunitního systému
Méně časté
Přecitlivělost
Poruchy metabolismu a výživy
Méně časté
Anorexie, hypokalémie, snížená chuť k jídlu, dna, hypokalcemie, zvýšená hladina kyseliny močové v krvi
Psychiatrické poruchy
Méně časté
Poruchy spánku, deprese, apatie, změny nálady, snadný pláč
Poruchy nervového systému
běžný
Parestézie
Méně časté
Hypoestézie, somnolence, migréna, třes, poruchy rovnováhy, dysestézie, hemiparéza, migréna s aurou, periferní neuropatie, periferní senzorická neuropatie, poruchy řeči, toxická neuropatie, vaskulární bolest hlavy
Oční poruchy
běžný
Suché oko
Méně časté
Rozmazané vidění, lentikulární opacita, astigmatismus, kortikální katarakta, bolest očí, zvýšené slzení, retinální krvácení, retinální pigmentová epiteliopatie, snížená zraková ostrost, poškození zraku, abnormality testů zrakové ostrosti, blefaritida a keratokonjunktivitida sicca
Poruchy ucha a labyrintu
Méně časté
Bolest uší, závratě
Srdeční patologie
Méně časté
Tachykardie, akutní infarkt myokardu, kardiovaskulární poruchy, cyanóza, sinusová tachykardie, prodloužení QT intervalu na elektrokardiogramu
Cévní patologie
Méně časté
Trombóza hlubokých žil, embolie, zrudnutí, povrchová tromboflebitida, zarudnutí, hematom
Respirační, hrudní a mediastinální poruchy
běžný
Kašel?, Orofaryngeální bolest?, Rýma?
Méně časté
Plicní embolie, plicní infarkt, nepříjemné pocity v nose, puchýře v orofaryngu, bolest v orofaryngu, poruchy dutin, syndrom spánkové apnoe
Gastrointestinální poruchy
běžný
Nevolnost, průjem *, ulcerace v ústech, bolest zubů?
* Velmi časté u pediatrických pacientů s ITP
Méně časté
Sucho v ústech, zvracení, bolest břicha, glosodynie, krvácení v ústech, napětí břicha, změna barvy stolice, plynatost, otrava jídlem, časté pohyby břicha, hemateméza, nepříjemné pocity v ústech
Poruchy jater a žlučových cest
běžný
Zvýšení alaninaminotransferázy *, zvýšení aspartátaminotransferázy *, hyperbilirubinémie, abnormality jaterních funkcí
Méně časté
Cholestáza, poškození jater, hepatitida, poškození jater vyvolané léky
* Ke zvýšení alaninaminotransferázy a aspartátaminotransferázy může dojít současně, i když s nižší frekvencí.
Poruchy kůže a podkožní tkáně
běžný
Vyrážka, alopecie
Méně časté Hyperhidróza, generalizované svědění, kopřivka, dermatóza, petechie, studený pot, erytém, melanóza, poruchy pigmentace, změna barvy kůže, olupování kůže
Poruchy svalové a kosterní soustavy a pojivové tkáně
běžný
Myalgie, svalové křeče, muskuloskeletální bolest, bolest kostí, bolest zad
Méně časté
Svalová slabost
Poruchy ledvin a močových cest
Méně časté
Selhání ledvin, leukocyturie, lupoidní nefritida, nykturie, proteinurie, zvýšená hladina močoviny v krvi, zvýšený kreatinin v krvi, zvýšený poměr protein / kreatinin
Nemoci reprodukčního systému a prsu
běžný
Menoragie
Celkové poruchy a reakce v místě aplikace
běžný
Pyrexie?
Méně časté
Bolest na hrudi, pocit horka, krvácení v místě parenterální injekce, astenie, nervozita, zánět rány, malátnost, pyrexie, pocit cizího tělesa
Diagnostické testy
Méně časté
Zvýšený krevní albumin, zvýšená hladina alkalické fosfatázy v krvi, zvýšený celkový protein, snížený krevní albumin, zvýšené pH moči
Zranění, otravy a procedurální komplikace
Méně časté
Úžeh
? Další nežádoucí účinky pozorované ve studiích pediatrické populace (1 až 17 let)
Populace klinického hodnocení infikovaná HCV (v kombinaci s interferonovou a ribavirinovou antivirovou léčbou)
Infekce a infestace
běžný
Infekce močových cest, infekce horních cest dýchacích, bronchitida, nazofaryngitida, chřipka, orální herpes, gastroenteritida, faryngitida.
Novotvary benigní, maligní a blíže neurčené (včetně cyst a polypů)
běžný
Zhoubný nádor jater
Poruchy krve a lymfatického systému
Velmi časté
Anémie
běžný lymfocytopenie, hemolytická anémie
Poruchy metabolismu a výživy
Velmi časté
Snížená chuť k jídlu
běžný
Hyperglykémie, abnormální ztráta hmotnosti
Psychiatrické poruchy
Velmi časté
Nespavost
běžný
Deprese, úzkost, poruchy spánku, zmatenost, agitovanost
Poruchy nervového systému
Velmi časté
Bolest hlavy
běžný
Závrať, poruchy pozornosti, dysgeuzie, jaterní encefalopatie, letargie, poruchy paměti, parestézie
Oční poruchy
běžný
Katarakta, retinální exsudáty, suché oko, sklerální žloutenka, retinální krvácení
Poruchy ucha a labyrintu
běžný
Závrať
Srdeční patologie
běžný
Bušení srdce
Respirační, hrudní a mediastinální poruchy
Velmi časté
Kašel
běžný
Dušnost, orofaryngeální bolest, dušnost při námaze, produktivní kašel
Gastrointestinální poruchy
Velmi časté
Nevolnost, průjem
běžný
Zvracení, ascites, bolest břicha, bolest v nadbřišku, dyspepsie, sucho v ústech, zácpa, distenze břicha, bolest zubů, stomatitida, refluxní choroba jícnu, hemoroidy, abdominální diskomfort, gastritida, jícnové varixy, aftózní stomatitida, jícnové varixy
Poruchy jater a žlučových cest
běžný
Hyperbilirubinémie, žloutenka, trombóza portální žíly, selhání jater, poškození jater vyvolané léky
Poruchy kůže a podkožní tkáně
Velmi časté
Svědění, alopecie
běžný
Vyrážka, suchá kůže, ekzém, svědivá vyrážka, erytém, hyperhidróza, generalizované svědění, noční pocení, kožní léze
Méně časté
Zbarvení kůže, hyperpigmentace kůže
Poruchy svalové a kosterní soustavy a pojivové tkáně
Velmi časté
Myalgie
běžný
Artralgie, svalové křeče, bolest zad, bolest končetin, muskuloskeletální bolest, bolest kostí
Poruchy ledvin a močových cest
Méně časté
Dysurie
Celkové poruchy a reakce v místě aplikace
Velmi časté
Pyrexie, únava, onemocnění podobné chřipce, astenie, zimnice, periferní edém
běžný
Podrážděnost, bolest, malátnost, reakce v místě vpichu, nekardiální bolest na hrudi, edém, vyrážka v místě vpichu, nepříjemné pocity na hrudi, svědění v místě vpichu
Diagnostické testy
běžný
Zvýšení bilirubinu v krvi, snížení hmotnosti, snížení počtu bílých krvinek, snížení hemoglobinu, snížení počtu neutrofilů, zvýšení mezinárodního normalizovaného poměru (INR), prodloužení aktivovaného parciálního tromboplastinového času, zvýšení hladiny glukózy v krvi, snížení albuminu v krvi, prodloužení QT na elektrokardiogramu
Populace klinické studie v AAS
Poruchy krve a lymfatického systému
běžný
Neutropenie, infarkt sleziny
Poruchy metabolismu a výživy
běžný
Přetížení železem, ztráta chuti k jídlu, hypoglykémie, zvýšená chuť k jídlu
Psychiatrické poruchy
Velmi časté
Nespavost
běžný
Úzkost, deprese
Poruchy nervového systému
Velmi časté
Bolest hlavy, závratě
běžný
Synkopa
Oční poruchy
běžný
Suché oko, svědění očí, katarakta, oční žloutenka, rozmazané vidění, zhoršení zraku, plováky
Respirační, hrudní a mediastinální poruchy
Velmi časté
Kašel, dušnost, bolest orofaryngu, rýma
běžný
Epistaxe
Gastrointestinální poruchy
Velmi časté
Bolest břicha, průjem, nevolnost
běžný
Krvácení dásní, puchýře na sliznici úst, bolest v ústech, zvracení, nepříjemné pocity v břiše, bolesti břicha, zácpa, distenze břicha, dysfagie, změna barvy stolice, oteklý jazyk, poruchy střevní motility, plynatost
Poruchy jater a žlučových cest
Velmi časté
Zvýšené transaminázy
běžný
Zvýšený bilirubin v krvi (hyperbilirubinémie), žloutenka
Neznámý
Lékem vyvolané poškození jater *
* U pacientů s ITP a HCV byly hlášeny případy lékem způsobeného poškození jater
Poruchy kůže a podkožní tkáně
Velmi časté
Modřiny
běžný
Petechie, vyrážka, svědění, kopřivka, kožní léze, makulární vyrážka
Méně časté
Zbarvení kůže, hyperpigmentace kůže
Poruchy svalové a kosterní soustavy a pojivové tkáně
Velmi časté
Artralgie, svalové křeče, bolest v končetinách
běžný
Bolest zad, myalgie, bolest kostí
Poruchy ledvin a močových cest
běžný
Chromaturie
Celkové poruchy a reakce v místě aplikace
Velmi časté
Únava, febrilní neutropenie, pyrexie
běžný
Astenie, periferní edém, zimnice, malátnost
Diagnostické testy
běžný
Krevní kreatininfosfokináza se zvýšila
Popis vybraných nežádoucích účinků
Trombotické / tromboembolické příhody (TEE)
Ve 3 kontrolovaných a 2 nekontrolovaných klinických studiích mezi dospělými pacienty s chronickou ITP, kteří dostávali eltrombopag (n = 446), 17 subjektů zaznamenalo celkem 19 tromboembolických příhod, které zahrnovaly (v pořadí podle klesající frekvence) trombózu hlubokých žil (n = 6) plicní embolie (n = 6), akutní infarkt myokardu (n = 2), mozkový infarkt (n = 2), embolie (n = 1) (viz bod 4.4).
V placebem kontrolované studii (n = 288, bezpečná populace) po 2 týdnech léčby v rámci přípravy na invazivní procedury zažilo 6 ze 143 (4%) dospělých pacientů s chronickým onemocněním jater, kteří dostávali eltrombopag, 7 TEE. Portální žilní systém a 2 ze 145 subjektů (1%) ve skupině s placebem mělo 3 TEE. Pět ze 6 pacientů léčených eltrombopagem mělo TEE s počtem krevních destiček> 200 000 / μl.
U subjektů, u nichž došlo k TEE, nebyly identifikovány žádné specifické rizikové faktory, s výjimkou počtu krevních destiček ≥ 200 000 / μl (viz bod 4.4).
V kontrolovaných studiích u trombocytopenických pacientů infikovaných HCV (n = 1439) mělo TEE 38 z 955 (4%) subjektů léčených eltrombopagem a 6 ze 484 subjektů (1%) ve skupině s placebem. Trombóza portální žíly byla nejčastější TEE v obou léčebných skupinách (2% u pacientů léčených eltrombopagem proti
Selhání jater (použití s interferonem)
U pacientů s chronickou hepatitidou HCV s cirhózou může být při léčbě interferonem alfa riziko jaterní dekompenzace. Ve 2 kontrolovaných klinických studiích u trombocytopenických pacientů s infekcí HCV byla jaterní dekompenzace (ascites, jaterní encefalopatie, varixové krvácení, spontánní bakteriální peritonitida) hlášena častěji v rameni s eltrombopagem (11%) než v rameni s placebem (6%). U pacientů s nízkými hladinami albuminu (≤ 35 g / l) nebo MELD skóre ≥ 10 na počátku bylo třikrát vyšší riziko jaterní dekompenzace a zvýšené riziko smrtelných nežádoucích účinků ve srovnání s pacienty s menším onemocněním jater. Pokročilý. Eltrombopag by měl být těmto pacientům podáván pouze po pečlivém zvážení očekávaných přínosů oproti rizikům. U pacientů s těmito vlastnostmi je třeba pečlivě sledovat známky a příznaky jaterní dekompenzace (viz bod 4.4).
Trombocytopenie po přerušení léčby
Ve 3 klinických studiích kontrolovaných ITP byl po ukončení léčby pozorován přechodný pokles počtu krevních destiček pod výchozí hodnoty u 8% skupiny s eltrombopagem a 8% ve skupině s placebem (viz bod 4.4).
Zvýšený retikulin v kostní dřeni
V rámci programu neměli žádní pacienti známky klinicky relevantních abnormalit kostní dřeně nebo klinické příznaky naznačující dysfunkci kostní dřeně.U malého počtu pacientů s ITP byla léčba eltrombopagem přerušena kvůli retikulinu kostní dřeně. (Viz bod 4.4).
Cytogenetické anomálie
V jednoramenné, otevřené klinické studii u AAS pacienti podstoupili aspiráty kostní dřeně k vyhodnocení cytogenetických abnormalit. Nová cytogenetická abnormalita byla hlášena u osmi (19%) pacientů, včetně 5 pacientů, u nichž byla nalezena změna chromozomu 7. Ve dvou probíhajících studiích (ELT116826 a ELT116643) byly cytogenetické abnormality zjištěny u 4/28 (14%) a 4/62 (6%) subjektů.
Hematologické novotvary
U tří (7%) pacientů v jednoramenné, otevřené klinické studii AAS byl MDS diagnostikován po léčbě eltrombopagem, ve dvou probíhajících studiích (ELT116826 a ELT116643) byl MDS nebo AML diagnostikován u 1/28 (4 %) a 1/62 (2%) subjektů v každé studii.
Hlášení podezření na nežádoucí účinky
Hlášení podezření na nežádoucí účinky, které se vyskytnou po registraci léčivého přípravku, je důležité, protože umožňuje průběžné sledování poměru přínosu a rizika léčivého přípravku. Zdravotničtí pracovníci jsou požádáni, aby hlásili jakékoli podezření na nežádoucí účinky prostřednictvím italské agentury pro léčivé přípravky. , webové stránky: www.agenziafarmaco.gov.it/it/responsabili.
04.9 Předávkování
V případě předávkování se počet krevních destiček může nadměrně zvýšit a vést k trombotickým / tromboembolickým komplikacím. V případě předávkování je třeba zvážit orální podání přípravku obsahujícího kovový kation, jako jsou přípravky obsahující vápník, hliník nebo hořčík, k chelátování eltrombopagu a tím k omezení jeho absorpce. Počty krevních destiček je třeba pečlivě sledovat. Léčba eltrombopagem by měla být znovu zahájena podle doporučení pro dávkování a podávání (viz bod 4.2).
V klinických studiích byla hlášena předávkování, při které subjekt požil 5 000 mg eltrombopagu. Hlášené nežádoucí účinky zahrnovaly mírnou vyrážku, přechodnou bradykardii, zvýšení ALT a AST a únavu. Jaterní enzymy měřené mezi 2. a 18. dnem po požití měly vrchol v AST 1,6krát l "ULN a ALT 3,9 krát l" ULN a celkový bilirubin 2,4krát l. "ULN. Počet krevních destiček byl 672 000 / μl 18. den po požití a maximální počet krevních destiček byl 929 000 / μl. Všechny příhody po léčbě odezněly bez následků.
Protože eltrombopag není významně vylučován ledvinami a je vysoce vázán na plazmatické proteiny, neočekává se, že by hemodialýza byla účinnou metodou ke zvýšení eliminace eltrombopagu.
05.0 FARMAKOLOGICKÉ VLASTNOSTI
05.1 Farmakodynamické vlastnosti
Farmakoterapeutická skupina: antihemoragika, jiná systémová hemostatika.
ATC kód: B02BX 05.
Mechanismus účinku
Trombopoietin (TPO) je hlavní cytokin zapojený do regulace megakarypoézy a produkce krevních destiček a je endogenním ligantem pro receptor TPO (TPO-R). Eltrombopag interaguje s transmembránovou doménou lidského TPO-R a iniciuje signální kaskádu podobnou, ale ne identickou s endogenním TPO, což indukuje proliferaci a diferenciaci z progenitorových buněk kostní dřeně.
Klinická účinnost a bezpečnost
Studie chronické autoimunitní (idiopatické) trombocytopenie (ITP)
Dvě randomizované, dvojitě zaslepené, placebem kontrolované studie fáze III, RAISE (TRA102537) a TRA100773B a dvě otevřené studie, REPEAT (TRA108057) a EXTEND (TRA105325) hodnotily bezpečnost a účinnost eltrombopagu u dospělých pacientů s dříve léčenými chronická ITP.
Celkově byl eltrombopag podáván 277 pacientům s ITP po dobu nejméně 6 měsíců a 202 pacientům po dobu alespoň 1 roku.
Dvojitě zaslepené placebem kontrolované studie
RAISE: 197 pacientů s ITP bylo randomizováno v poměru 2: 1 k eltrombopagu (n = 135) a placebu (n = 62) a randomizace byla stratifikována splenektomií, výchozím použitím pro TPI a výchozím počtem krevních destiček. Dávka eltrombopag byla upraveno po dobu 6 měsíců léčby na základě individuálního počtu krevních destiček. Všichni pacienti zahájili léčbu eltrombopagem v dávce 50 mg. 29. den až do konce léčby, od 15. dne do konce léčby. 28% pacientů léčených eltrombopagem bylo udržováno na ≤ 25 mg a 29 až 53% dostalo 75 mg.
Kromě toho by pacienti mohli postupně snižovat souběžné léky s ITP a dostávat záchrannou léčbu podle místních doporučení pro léčbu. Více než polovina všech pacientů v každé léčebné skupině měla ≥ 3 předchozí terapie ITP a 36% mělo předchozí splenektomii.
Medián počátečního počtu krevních destiček byl 16 000 / μl u obou léčebných skupin a ve skupině s eltrombopagem byl vyšší než 50 000 / μl při všech návštěvách během terapie, počínaje 15. dnem; střední počet krevních destiček ve skupině s placebem však zůstal
Odpověď na počet krevních destiček mezi 50 000-400 000 / μl při absenci záchranné léčby bylo dosaženo významně vyšším počtem pacientů ve skupině s eltrombopagem během 6měsíčního léčebného období, p
Tabulka 4: Výsledky sekundární účinnosti ze studie RAISE
a Logistický regresní model upravený pro randomizované stratifikační proměnné
b 21 ze 63 (33%) pacientů léčených eltrombopagem, kteří užívali základní lék na ITP, trvale vysadilo všechny základní léky na ITP.
Na začátku více než 70% pacientů s ITP v každé léčebné skupině hlásilo krvácení jakéhokoli typu (WHO stupeň 1-4) a více než 20% hlásilo klinicky významné krvácení (WHO stupeň 2-4). Podíl pacientů léčených eltrombopagem s krvácením jakéhokoli typu (stupně 1-4) a klinicky významným krvácením (stupně 2-4) se od 15. dne do konce léčby po dobu 6 měsíců léčby od počátku snížil přibližně o 50% .
TRA100773B: L "koncový bod primární účinnost byla podíl respondenti, definováni jako pacienti s ITP, u nichž došlo ke zvýšení počtu krevních destiček na ≥ 50 000 / μl v 43. den od výchozí hodnoty 200 000 / μl respondentibyli vzati v úvahu ti, kteří přerušili činnost z jakéhokoli jiného důvodu nereagující bez ohledu na počet krevních destiček. Celkem 114 pacientů s dříve léčenou chronickou ITP bylo randomizováno 2: 1 na eltrombopag (n = 76) a placebo (n = 38).
Tabulka 5: Výsledky účinnosti ze studie TRA100773B
a - Logistický regresní model upravený pro randomizované stratifikační proměnné
V RAISE i TRA100773B byla odpověď na eltrombopag ve srovnání s placebem podobná bez ohledu na používané léčivo ITP, splenektomii a výchozí počet krevních destiček (≤ 15 000 / μl,> 15 000 / μl) při randomizaci.
Ve studiích RAISE a TRA100773B v podskupině pacientů s ITP s výchozím počtem krevních destiček ≤ 15 000 / μl nebylo dosaženo požadované úrovně (> 50 000 / μl) mediánu počtu krevních destiček, ačkoli v obou studiích reagovalo 43% těchto pacientů léčených eltrombopagem na konci 6týdenního léčebného období. Ve studii RAISE navíc 42% pacientů s počátečním počtem krevních destiček ≤ 15 000 / μl léčených eltrombopagem reagovalo na konci 6měsíčního léčebného období. Čtyřicet dva až 60% pacientů léčených eltrombopagem ve studii RAISE dostalo 75 mg od 29. dne do konce léčby.
Otevřená studie opakovaných dávek (3 cykly po 6 týdnech léčby, proložené 4 týdny bez léčby) ukázala, že epizodické použití s více cykly eltrombopagu nevedlo ke snížení odpovědi.
Eltrombopag byl podán 302 pacientům s ITP v otevřené pokračovací studii EXTEND (TRA105325), 218 dokončeno 1 rok, 180 dokončeno 2 roky, 107 dokončeno 3 roky, 75 dokončeno 4 roky, 34 dokončeno 5 let a 18 dokončeno 6 let. Střední počet krevních destiček na počátku byl 19 000 / μl před podáním eltrombopagu. Střední počet krevních destiček v 1, 2, 3, 4, 5, 6 a 7 letech studie byl 85 000 / mikrolitr, 85 000 / mikrolitr, 105 000 / mikrolitr, 64 000 / mikrolitr, 75 000 / mikroliter, 119 000 / mikrolitr a 76 000 / mikrolitr mikrolitr, resp.
Nebyly provedeny žádné klinické studie srovnávající eltrombopag s jinými terapeutickými možnostmi (např. Splenektomie). Před zahájením léčby by měla být zvážena dlouhodobá bezpečnost eltrombopagu.
Pediatrická populace (ve věku 1-17 let)
Bezpečnost a účinnost eltrombopagu u pediatrických pacientů byla hodnocena ve dvou studiích. TRA115450 (PETIT2): Primárním cílovým parametrem byla trvalá odpověď definovaná jako podíl subjektů léčených eltrombopagem ve srovnání s placebem, kteří dosáhli počtu krevních destiček ≥ 50 000 / mcl po dobu alespoň 6 z 8 týdnů (při absenci záchranné terapie) mezi 5. a 5. týdnem 12 během randomizovaného dvojitě zaslepeného období. Subjekty, u nichž byla diagnostikována chronická ITP po dobu alespoň 1 roku a kteří byli refrakterní nebo relapsovali alespoň na jednu předchozí léčbu ITP nebo z nějakého důvodu nemohli pokračovat v jiné léčbě ITP a měli počet krevních destiček
Celkově signifikantně vyšší procento subjektů ve skupině s eltrombopagem (40%) dosáhlo primárního cílového parametru (poměr pravděpodobnosti: 18,0 [95% CI: 2,3, 140,9] p
Tabulka 6: Trvalá míra odpovědi krevních destiček podle kohortového věku u pediatrických subjektů s chronickou ITP
Statisticky méně subjektů léčených eltrombopagem vyžadovalo během randomizovaného období záchrannou léčbu než subjekty léčené placebem (19% [12/63] vs 24% [7/29], p = 0,032).
Na začátku hlásilo krvácení 71% subjektů ve skupině s eltrombopagem a 69% ve skupině s placebem (WHO stupně 1-4).Ve 12. týdnu byl podíl subjektů léčených eltrombopagem, kteří hlásili krvácení, na polovinu oproti výchozím hodnotám (36%). Pro srovnání, ve 12. týdnu 55% subjektů léčených placebem nehlásilo žádné krvácení.
Subjektům bylo dovoleno omezit nebo ukončit základní terapii pro ITP pouze během otevřené fáze studie a 53% (8/15) subjektů bylo schopno snížit (n = 1) nebo přerušit (n = 7) základní terapii pro ITP, hlavně kortikosteroidy, bez nutnosti záchranné terapie.
TRA108062 (PETIT): Primárním cílovým parametrem byl podíl subjektů, které dosáhly počtu krevních destiček ≥ 50 000 / mcl alespoň jednou mezi 1. a 6. týdnem randomizovaného období. Subjekty byly refrakterní nebo relapsovaly na alespoň jednu předchozí terapii ITP a s trombocyty
Celkově dosáhlo primárního cílového parametru výrazně vyšší procento subjektů ve skupině s eltrombopagem (62%) (poměr pravděpodobnosti: 4,3 [95% CI: 1,4, 13,3] p = 0,011).
Trvalá odpověď byla pozorována u 50% počátečních respondentů za 20 z 24 týdnů ve studii PETIT 2 a 15 z 24 týdnů ve studii PETIT.
Studie trombocytopenie spojené s chronickou hepatitidou HCV
Účinnost a bezpečnost eltrombopagu pro léčbu trombocytopenie u pacientů infikovaných HCV byla hodnocena ve dvou randomizovaných, dvojitě zaslepených, placebem kontrolovaných studiích. ENABLE 1 používal k antivirové léčbě peginterferon alfa-2a plus ribavirin a ENABLE 2 používal peginterferon alfa- 2b plus ribavirin.Pacienti nedostali přímo působící antivirotika.V obou studiích byli zařazeni pacienti s vyšetřeným počtem krevních destiček (
Počáteční charakteristiky onemocnění byly v obou studiích podobné a byly v souladu s populací pacientů infikovaných HCV s kompenzovanou cirhózou. Většina pacientů měla HCV genotypu 1 (64%) a měla přemosťující fibrózu / cirhózu. Třicet jedna procent pacientů bylo dříve léčeno terapiemi pro infekci HCV, hlavně pegylovaným interferonem plus ribavirinem. Střední počet krevních destiček na počátku byl 59 500 / μl v obou léčebných skupinách: 0,8%, 28% a 72% přijatých pacientů mělo destičky počítá
Studie se skládala ze dvou fází - fáze antivirové předúpravy a fáze antivirové léčby. Ve fázi před léčbou antivirotiky dostávali subjekty otevřený eltrombopag ke zvýšení počtu krevních destiček na ≥ 90 000 / mcl pro ENABLE 1 a ≥ 100 000 / mcl pro ENABLE 2. Medián doby do dosažení cíle počtu trombocytů ≥ 90 000 / mcl (ENABLE 1 ) nebo ≥ 100 000 / mcl (POVOLIT 2) byly 2 týdny.
L "koncový bod primární účinnost v obou studiích byla trvalá virologická odpověď (trvalé virologická odpověď, SVR), definovaný jako procento pacientů s infekcí HCV s nedetekovatelnou HCV RNA 24 týdnů po dokončení plánovaného období léčby.
V obou studiích infikovaných HCV dosáhl významně vyšší podíl pacientů léčených eltrombopagem (n = 201, 21%) SVR ve srovnání s pacienty léčenými placebem (n = 65, 13%) (viz tabulka 7). Zlepšení v podílu pacientů dosahujících SVR bylo konzistentní ve všech podskupinách napříč randomizačními vrstvami (výchozí počet krevních destiček (vs.> 50 000), virová nálož (vs. ≥ 800 000 IU / ml) a genotyp (2/3) vs. 1/4/6).
Tabulka 7: Virologická odpověď pacientů s infekcí HCV v ENABLE 1 a ENABLE 2
a Eltrombopag podávaný v kombinaci s peginterferonem alfa-2a (180 μg jednou týdně po dobu 48 týdnů pro genotypy 1/4/6; po dobu 24 týdnů pro genotypy 2/3) plus ribavirin (od 800
při 1200 mg denně ve 2 rozdělených dávkách perorálně)
b Eltrombopag podávaný v kombinaci s peginterferonem alfa-2b (1,5 mcg/kg jednou týdně po dobu 48 týdnů pro genotyp 1/4/6; po dobu 24 týdnů pro genotyp 2/3) plus ribavirin (800 až 1400 mg perorálně ve 2 rozdělených dávkách)
c Cílový počet krevních destiček byl ≥ 90 000 / mcl pro ENABLE 1 a ≥ 100 000 / mcl pro ENABLE 2. Pro ENABLE 1 bylo 682 pacientů randomizováno do fáze antivirové léčby; 2 subjekty však poté svůj souhlas stáhly před zahájením antivirové terapie.
d hodnota p oproti placebu
a 64% subjektů účastnících se studie ENABLE 1 a ENABLE 2 mělo genotyp 1
F Post-hoc analýzy
Další sekundární pozorování ze studií zahrnovaly následující: Významně méně pacientů léčených eltrombopagem předčasně ukončilo antivirovou terapii ve srovnání s pacienty léčenými placebem (45% vs. 60%, p = oproti 27%). Léčba eltrombopagem zpozdila a snížila počet snížení dávek peginterferonu.
Těžká aplastická anémie
Eltrombopag byl studován v jednoramenné, středové, otevřené klinické studii u 43 pacientů s těžkou aplastickou anémií s refrakterní trombocytopenií po alespoň jedné předchozí imunosupresivní terapii (STI) a s počtem krevních destiček ≤ 30 000 / μl.
Většina subjektů, 33 (77%), byla považována za „primární refrakterní nemoc“, definovanou jako „nepřítomnost adekvátní první odpovědi na imunosupresivní terapii v jakékoli linii. Zbývajících 10 subjektů mělo odpověď krevních destiček. Všech 10 přijatých podstoupilo alespoň 2 předchozí režimy imunosupresivní terapie a 50% dostalo alespoň 3 předchozí režimy imunosupresivní terapie. Pacienti s diagnostikovanou anémií
Fanconi, infekce nereagující na vhodnou terapii, klon PNH v neutrofilech velikosti ≥ 50%, byl ze studie vyloučen.
Na počátku byl střední počet krevních destiček 20 000 / μl, hemoglobin 8,4 g / dl, absolutní počet neutrofilů 0,58 x 109 / l a absolutní počet retikulocytů 24,3 x 109 / 1. Osmdesát šest procent pacientů bylo závislých na erytrocytech transfuze a 91% bylo závislých na transfuzi krevních destiček. Většina pacientů (84%) absolvovala alespoň 2 předchozí imunosupresivní terapie. Tři pacienti měli na počátku cytogenetické abnormality.
Primárním cílovým parametrem byla hematologická odpověď hodnocená po 12 týdnech léčby eltrombopagem. Hematologická odpověď byla definována jako dosažení jednoho nebo více z následujících kritérií: 1) zvýšení počtu krevních destiček na 20 000 / μl nad výchozí hodnotu nebo počet krevních destiček stabilní s nezávislostí na transfuzi minimálně 8 týdnů; 2) zvýšení hemoglobinu o> 1,5 g / dl nebo snížení transfuzí o ≥ 4 jednotky červených krvinek (RBC) po dobu 8 po sobě jdoucích týdnů; 3) zvýšení absolutního počtu neutrofilů (ANC) o 100% nebo zvýšení ANC> 0,5 x 109 / l.
Míra hematologické odpovědi byla 40% (17/43 pacientů; 95% CI 25, 56) a většina odpovědí byla omezena na jednu linii (13 / 17,76%), přičemž byly zaznamenány 3 odpovědi. Bi-lineární a 1 tri -lineární odpověď ve 12. týdnu. Eltrombopag byl po 16 týdnech vysazen, pokud nebyla pozorována žádná hematologická odpověď nebo nezávislost na transfuzi. Respondenti pokračovali v terapii v prodloužené fázi studie. Prodlužovací fáze studie se zúčastnilo celkem 14 pacientů. z těchto pacientů dosáhlo vícelinární odpovědi, 4 z 9 pokračující léčby a 5 postupně snižující léčbu eltrombopagem a udržující odpověď (medián sledování: 20,6 měsíce, rozmezí: 5,7 až 22,5 měsíce) Zbývajících 5 pacientů přerušilo léčbu, tři kvůli relaps pozorovaný při třetí měsíční návštěvě prodloužené fáze.
Během léčby eltrombopagem bylo 59% (23/39) nezávislých na transfuzi krevních destiček (28 dní bez transfuze trombocytů) a 27% (10/37) bylo nezávislých na transfuzi červených krvinek (56 dní bez transfuze červených krvinek). Nejdelší období bez transfuze krevních destiček u nereagujících pacientů bylo 27 dní (medián). Nejdelší doba bez transfuze krevních destiček byla u respondérů 29 dní (medián). Nejdelší doba bez transfuze erytrocytů pro respondéry byla 266 dní (medián).
Více než 50% respondentů, kteří byli na začátku závislí na transfuzi, mělo> 80% snížení potřeby transfuzí destiček i erytrocytů oproti výchozímu stavu.
Předběžné výsledky z podpůrné studie (studie ELT116826), probíhající nerandomizované, jednoramenné, otevřené pauzy fáze II u refrakterních subjektů s AAS, ukázaly konzistentní výsledky. Údaje jsou omezeny na 21 ze 60 predikovaných pacientů a hematologická odpověď byla pozorována u 52% pacientů po 6 měsících. Multilinární reakce byly hlášeny u 45% pacientů.
05.2 Farmakokinetické vlastnosti
Farmakokinetika
Údaje o plazmatické koncentraci eltrombopagu - čas shromážděný u 88 pacientů s ITP u TRA100773A a TRA100773B byly kombinovány s údaji od 111 zdravých dospělých subjektů v populační farmakokinetické analýze. Jsou uvedeny odhady plazmatických AUC (0-?) A Cmax eltrombopagu u pacientů s ITP (tabulka 8).
Tabulka 8: Geometrický průměr (95% interval spolehlivosti) plazmatických farmakokinetických parametrů eltrombopagu v ustáleném stavu u dospělých s ITP
a-Odhady AUC (0-?) a Cmax na základě post-hoc populačních farmakokinetických hodnot.
Údaje o plazmatických koncentracích eltrombopagu v čase shromážděné u 590 subjektů infikovaných HCV zařazených do studií fáze III TPL103922 / ENABLE 1 a TPL108390 / ENABLE 2 byly kombinovány s údaji od pacientů infikovaných HCV zařazených do studie fáze II TPL102357 a zdravých dospělých subjektů v populační farmakokinetická analýza. Odhady plazmatické Cmax a AUC (0-?) plazmatické eltrombopagu u pacientů infikovaných HCV zařazených do studií fáze 3 jsou uvedeny pro každou dávku v tabulce 9.
Tabulka 9 Geometrický průměr (95% CI) alo ustálený stav plazmatické farmakokinetické parametry eltrombopag u pacientů s chronickou infekcí HCV
Data jsou uvedena jako geometrický průměr (95% CI).
AUC (0-?) A Cmax na základě odhadů post-hoc populační farmakokinetika při nejvyšší dávce u každého pacienta.
Absorpce a biologická dostupnost
Eltrombopag je absorbován s maximální koncentrací za 2 až 6 hodin po perorálním podání. Podávání eltrombopagu souběžně s antacidy a jinými přípravky obsahujícími polyvalentní kationty, jako jsou mléčné výrobky a minerální doplňky, významně snižuje expozici eltrombopagu (viz bod 4.2).. Ve studii relativní biologické dostupnosti u dospělých dosáhl prášek pro perorální suspenzi eltrombopag o 22% vyšší plazmatické AUC (0-?) Ve srovnání s tabletovou formulací. Absolutní orální biologická dostupnost eltrombopagu po podání člověku nebyla stanovena.Na základě vylučování močí a metabolitů vylučovaných stolicí byla orální absorpce látek souvisejících s léčivem po podání jedné dávky roztoku ze 75 mg eltrombopagu odhadnuta alespoň na 52%.
Rozdělení
Eltrombopag se silně váže na proteiny lidské plazmy (> 99,9%), převážně na albumin.Eltrombopag je substrátem BCRP, ale není substrátem P-glykoproteinu ani OATP1B1.
Biotransformace
Eltrombopag je primárně metabolizován štěpením, oxidací a konjugací s kyselinou glukuronovou, glutathionem nebo cysteinem. V radioaktivně značené studii na lidech představuje eltrombopag přibližně 64% AUC0-? plazmatická koncentrace radioaktivně značeného uhlí. Byly také nalezeny drobné metabolity způsobené glukuronidací a oxidací. Vzdělávání in vitro naznačují, že za oxidační metabolismus eltrombopagu jsou zodpovědné CYP1A2 a CYP2C8. Uridindifosfoglukuronyltransferázy UGT1A1 a UGT1A3 jsou zodpovědné za glukuronidaci a za štěpení mohou bakterie z dolního gastrointestinálního traktu.
Odstranění
Jakmile je eltrombopag absorbován, je značně metabolizován. Převládající způsob vylučování eltrombopagu je stolicí (59%), přičemž 31% dávky bylo nalezeno v moči jako metabolity. Nezměněná sloučenina (eltrombopag) není v moči detekována. Nezměněný eltrombopag vyloučený stolicí představuje přibližně 20% dávky. Plazmatický poločas eliminace eltrombopagu je přibližně 21-32 hodin.
Farmakokinetické interakce
Na základě studie na lidech s radioaktivně značeným eltrombopagem hraje glukuronidace v metabolismu eltrombopagu menší roli. Studie na lidských jaterních mikrosomech identifikovaly UGT1A1 a UGT1A3 jako enzymy zodpovědné za glukuronidaci eltrombopagu. Eltrombopag je inhibitorem několika UGT enzymů. in vitro. Klinicky významné lékové interakce zahrnující glukuronidaci se neočekávají kvůli omezenému příspěvku jednotlivých enzymů UGT při glukuronidaci eltrombopag a potenciálním souběžně podávaným lékům.
Přibližně 21% dávky eltrombopagu by mohlo podstoupit oxidační metabolismus. Studie na mikrosomech lidských jater identifikovaly CYP1A2 a CYP2C8 jako enzymy zodpovědné za oxidaci eltrombopagu.Eltrombopag na základě údajů neinhibuje ani neindukuje enzymy CYP in vitro a in vivo (viz bod 4.5)
Vzdělávání in vitro prokázal, že eltrombopag je inhibitorem transportéru OATP1B1 a je inhibitorem transportéru BCRP a eltrombopag v klinické interakční studii zvyšuje expozici OATP1B1 a BCRP substrátu rosuvastatinu (viz bod 4.5) .V klinických studiích s eltrombopagem bylo doporučeno 50% snížení dávky statinů. Souběžné podávání 200 mg cyklosporinu (inhibitor BCRP) snížilo Cmax eltrombopagu o 25% a AUCinf o 18%. Souběžné podávání 600 mg cyklosporinu snížilo Cmax a AUCinf eltrombopagu o 39% a 24%, resp.
Eltrombopag chelátuje vícemocné kationty, jako je železo, vápník, hořčík, hliník, selen a zinek (viz body 4.2 a 4.5).
Podání jedné 50mg dávky eltrombopagu v tabletách se standardním vysokokalorickým jídlem, snídaní s vysokým obsahem tuku, zahrnující mléčné výrobky, snížilo průměrnou plazmatickou AUC eltrombopagu o 59% a Cmax. Průměrně o 65%.
Podání jedné 25mg dávky prášku eltrombopagu pro perorální suspenzi s jídlem s vysokým obsahem vápníku, mírného tuku a kalorií snížilo průměrnou plazmatickou AUC0-? Eltrombopagu o 75% a průměrnou Cmax o 79%. Toto snížení expozice bylo utlumeno, když jedna 25mg dávka prášku eltrombopagu pro perorální suspenzi byla podána 2 hodiny před jídlem s vysokým obsahem vápníku (průměrná AUC0-a snížena o 20% a průměrná Cmax 14%).
Potraviny s nízkým obsahem vápníku (ovoce, libová šunka, hovězí maso a ovocná šťáva bez přidaného vápníku, hořčíku nebo železa), sójové mléko bez přidání a pšenice nemají významný vliv na plazmatickou expozici eltrombopagu, bez ohledu na obsah kalorií a tuku (viz body 4.2 a 4.5).
Zvláštní populace pacientů
Selhání ledvin
Farmakokinetika eltrombopagu byla studována po podání eltrombopagu dospělým subjektům s renální insuficiencí. Po podání jedné dávky 50 mg byla AUC0-? Eltrombopagu o 32% až 36% nižší u subjektů s mírnou až středně těžkou poruchou funkce ledvin a o 60% nižší u subjektů s těžkou poruchou funkce ledvin. Ve srovnání se zdravými dobrovolníky. variabilita a významné překrývání expozic mezi pacienty s renální insuficiencí a zdravými dobrovolníky. Koncentrace volného (aktivního) eltrombopagu pro tento vysoce vázaný léčivý přípravek na bílkoviny nebyly měřeny. pacienti s poruchou funkce ledvin by měli používat eltrombopag opatrně a za pečlivého sledování, např. provádění sérového kreatininu a / nebo analýzy moči (viz bod 4.2) Účinnost a bezpečnost eltrombopagu nebyla stanovena u subjektů se středně těžkou až těžkou renální insuficiencí a jaterní insuficiencí.
Jaterní nedostatečnost
Farmakokinetika eltrombopagu byla studována po podání eltrombopagu dospělým subjektům s jaterní insuficiencí. Po podání jedné dávky 50 mg byla AUC0-a eltrombopagu o 41% vyšší u subjektů s lehkou poruchou funkce jater a o 80% až 93% vyšší u subjektů se středně těžkou až středně těžkou poruchou funkce jater. Těžká ve srovnání se zdravými dobrovolníky. Mezi pacienty s jaterní insuficiencí a zdravými dobrovolníky docházelo k značné variabilitě a významnému překrývání expozic. Koncentrace volného (aktivního) eltrombopagu pro tento vysoce vázaný léčivý přípravek na bílkoviny nebyly měřeny.
Vliv jaterní insuficience na farmakokinetiku eltrombopagu po opakovaném podání byl hodnocen pomocí populační farmakokinetické analýzy u 28 zdravých dospělých a 714 pacientů s poruchou funkce jater (673 pacientů s infekcí HCV a 41 pacientů s chronickým onemocněním jater jiné etiologie). Z těchto 714 pacientů mělo 642 mírnou jaterní insuficienci, 67 středně těžkou jaterní insuficienci a 2 těžkou jaterní insuficienci. Ve srovnání se zdravými dobrovolníky měli pacienti s mírnou poruchou funkce jater plazmatické hodnoty AUC eltrombopagu (0-?) Hodnoty vyšší než přibližně 111% (95% CI: 45% až 283%) a pacienti se středně těžkou poruchou funkce jater měli plazmatické hodnoty AUC eltrombopagu ( 0-?) Větší než přibližně 183% (95% CI: 90% až 459%).
Eltrombopag by proto neměl být používán u pacientů s ITP se středně těžkou až těžkou poruchou funkce jater (Child-Pugh skóre ≥ 5), pokud očekávaný přínos nepřeváží identifikované riziko trombózy portální žíly (viz body 4.2 a 4.4). U pacientů infikovaných HCV zahajte eltrombopag v dávce 25 mg jednou denně (viz bod 4.2).
Závod
Vliv východoasijské etnicity na farmakokinetiku eltrombopagu byl hodnocen pomocí populační farmakokinetické analýzy u 111 zdravých dospělých (31 východoasijských) a 88 pacientů s ITP (18 východoasijských). Na základě odhadů. Z populačních farmakokinetických analýz východoasijské pacienty s ITP ( Japonci, Číňané, Tchajwanci a Korejci) měli přibližně o 49% vyšší hodnoty AUC (0-?) eltrombopagu v plazmě ve srovnání s pacienty z jiných zemí než východní Asie, kteří byli převážně kavkazští (viz bod 4.2).
Vliv východoasijské etnicity (například čínské, japonské, tchajwanské, korejské a thajské) na farmakokinetiku eltrombopagu byl hodnocen pomocí populační farmakokinetické analýzy u 635 pacientů infikovaných HCV (145 východoasijských a 69 jihovýchodní asiatů) Na základě odhadů z populace farmakokinetickou analýzou měli pacienti východoasijské národnosti přibližně o 55% vyšší hodnoty plazmatické hodnoty AUC (0-?) eltrombopagu ve srovnání s pacienty jiných ras, kteří byli převážně běloši (viz bod 4.2).
Sex
Vliv pohlaví na farmakokinetiku eltrombopagu byl hodnocen pomocí populační farmakokinetické analýzy u 111 zdravých dospělých (14 žen) u 88 pacientů s ITP (57 žen). Na základě odhadů z populačních farmakokinetických analýz měly pacientky s ITP přibližně o 23% vyšší plazmatické hodnoty AUC (0-?) Eltrombopagu v plazmě ve srovnání s pacienty mužského pohlaví, bez úpravy hmotnostních rozdílů.
Vliv pohlaví na farmakokinetiku eltrombopagu byl hodnocen pomocí populační farmakokinetické analýzy u 635 pacientů infikovaných HCV (260 žen). Na základě modelových odhadů měly pacientky s infekcí HCV přibližně o 41% vyšší hodnoty AUC (0-?) Eltrombopagu v plazmě ve srovnání s pacienty mužského pohlaví.
Stáří
Vliv věku na farmakokinetiku eltrombopagu byl hodnocen pomocí populační farmakokinetické analýzy u 28 zdravých subjektů, 673 pacientů s infekcí HCV a 41 pacientů s chronickým onemocněním jater jiné etiologie s věkovým rozsahem 19. věk 74. Farmakokinetické údaje nejsou k dispozici. použití eltrombopagu u pacientů ≥ 75 let. Na základě modelových odhadů měli starší pacienti (≥ 65 let) přibližně o 41% vyšší plazmatické hodnoty AUC (0-?) Eltrombopagu v plazmě ve srovnání s mladšími pacienty (viz bod 4.2).
Pediatrická populace (ve věku 1-17 let)
Farmakokinetika eltrombopagu byla hodnocena u 168 pediatrických subjektů s ITP ve dvou studiích jednou denně, TRA108062 / PETIT a TRA115450 / PETIT-2. Zjevná plazmatická clearance eltrombopagu po perorálním podání (CL / F) se zvyšovala se zvyšující se tělesnou hmotností.
Účinky rasy a pohlaví na plazmatické odhady CL / F eltrombopagu byly u pediatrických a dospělých pacientů konzistentní. Východoasijští dětští pacienti s ITP měli přibližně o 43% vyšší plazmatickou AUC eltrombopagu (0-?) Ve srovnání s pacienty mimo východní Asii. Dětské pacientky s ITP měly přibližně 25% zvýšení plazmatické AUC. "Plazmatická AUC (0-?) Eltrombopagu ve srovnání s pacienty mužského pohlaví.
Farmakokinetické parametry eltrombopagu u pediatrických subjektů s ITP jsou uvedeny v tabulce 10.
Tabulka 10. Geometrický průměr (95% CI) farmakokinetických parametrů ustáleného stavu plazmatické koncentrace eltrombopagu u pediatrických subjektů s ITP (dávkovací režim 50 mg jednou denně)
Data jsou uvedena jako geometrický průměr (95% CI). AUC (0-?) A Cmax jsou založeny na post hoc populačních farmakokinetických odhadech.
05.3 Předklinické údaje vztahující se k bezpečnosti
Eltrombopag nestimuluje produkci krevních destiček u myší, potkanů nebo psů kvůli specifičnosti jedinečného receptoru TPO. Data odvozená od těchto zvířat tedy nepředstavují úplný model pro hodnocení potenciálních nežádoucích účinků eltrombopagu souvisejících s farmakologií na člověka, včetně reprodukční a karcinogenní studie.
U hlodavců byl detekován katarakta související s léčbou a byla závislá na dávce a čase. Při expozicích větších než 6násobek klinické expozice u dospělých pacientů s ITP v dávce 75 mg / den a při expozicích 3násobku klinické expozice u dospělých pacientů infikovaných HCV při dávce 100 mg / den byly expozice na základě AUC a katarakty pozorováno u myší po 6 týdnech a u potkanů po 28 týdnech léčby.Při expozicích vyšších nebo rovných 4násobku klinické expozice u pacientů s ITP v dávce 75 mg / den a expozicích, které jsou dvojnásobkem klinické expozice u lidí infikovaných HCV pacienti v dávce 100 mg / den, expozice na základě AUC, katarakta byla pozorována u myší po 13 týdnech a u potkanů po 39 týdnech léčby. Při netolerovaných dávkách u mladistvých potkanů před odstavem podaných od 4. do 32. dne (přibližně 2 lidské roky na konci dávkovacího období) byly při stejných dávkách 75 mg / den pozorovány oční opacity (histologie neprovedena). 9násobek maximální klinické expozice člověka u pediatrických pacientů s ITP na základě AUC. U mladistvých potkanů, kterým byly tolerovány dávky 5násobku klinické expozice u pediatrických pacientů s ITP na základě AUC, však nebyl pozorován žádný šedý zákal. Po 52 týdnech léčby nebyl u dospělých psů pozorován žádný šedý zákal. nebo dětští pacienti s ITP v dávce 75 mg / den a ekvivalentní klinické expozici u lidí u pacientů s infekcí HCV v dávce 100 mg / den, na základě AUC).
Ve studiích na myších a potkanech trvajících až 14 dní byla renální tubulární toxicita pozorována při expozicích, které byly obecně spojeny s morbiditou a mortalitou. Tubulární toxicita byla také pozorována ve 2leté studii orální karcinogenity u myší v dávkách 25, 75 a 150 mg / kg / den. Účinky byly méně závažné při nižších dávkách a byly charakterizovány řadou regeneračních modifikací. Expozice při nejnižší dávce byla 1,2 nebo 0,8násobek klinické expozice u člověka na základě AUC u dospělých nebo pediatrických pacientů s ITP při dávce 75 mg / den a 0,6násobku klinické expozice člověka u pacientů s HCV při dávce 100 mg / den, expozice na základě AUC. Renální účinky nebyly u potkanů pozorovány po 28 týdnech ani u psů po 52 týdnech při expozicích 4 a 2násobku klinické expozice. u lidí u dospělých pacientů s ITP a 3 a 2násobku klinické expozice u lidí u pediatrických pacientů s ITP v dávce 75 mg / den a při expozicích 2krát a ekvivalentních klinické klinické expozici u pacientů s HCV v dávce 100 mg / den, expozice na základě AUC.
Degenerace a nekróza hepatocytů, často doprovázená zvýšenými sérovými jaterními enzymy, byla pozorována u myší, potkanů a psů v dávkách, které byly spojeny s morbiditou a mortalitou nebo byly špatně tolerovány. Po chronické léčbě u potkanů (28 týdnů) a psů (52 týdnů) nebyly pozorovány žádné jaterní účinky při expozicích 4 nebo 2násobku klinické expozice u dospělých pacientů s ITP a expozicích 3 nebo 2násobku klinické expozice. Člověk u pediatrických pacientů s ITP v dávce 75 mg / den a 2krát nebo ekvivalentní klinické expozici člověka u pacientů infikovaných HCV při dávce 100 mg / den, expozice na základě AUC.
V krátkodobých studiích se špatně tolerovanými dávkami u potkanů a psů (expozice vyšší než 10 nebo 7násobek klinické expozice u dospělých nebo pediatrických pacientů s ITP v dávce 75 mg / den a expozice vyšší než 4krát l byla pozorována expozice u pacientů infikovaných HCV v dávce 100 mg / den, expozice na základě AUC), snížený počet retikulocytů a regenerační erytroidní hyperplazie kostní dřeně (pouze potkan) .Pozorné účinky na počty červených krvinek nebo retikulocytů po léčbě po dobu až 28 týdnů u potkanů, 52 týdnů u psů a 2 roky u myší nebo potkanů v maximálně tolerovaných dávkách, což odpovídalo 2 až 4násobné expozici lidské klinické expozice u dospělých nebo pediatrických pacientů s ITP v dávce 75 mg / den a při expozicích menších než 2násobek klinické expozice člověka u pacientů infikovaných HCV v dávce 100 mg / den, ionty založené na AUC.
Endosteální hyperostóza byla pozorována ve 28týdenní studii toxicity na potkanech při nesnesitelné dávce 60 mg / kg / den (6krát nebo 4krát vyšší než klinická expozice u dospělých nebo pediatrických pacientů s ITP v dávce 75 mg / den a 3násobek klinické expozice člověka u pacientů infikovaných HCV v dávce 100 mg / den, expozice na základě AUC).Nebyly pozorovány žádné změny kostí u myší nebo potkanů po celoživotní (2leté) expozici 4krát nebo 2krát vyšší než je klinická expozice člověka u dospělých nebo pediatrických pacientů s ITP při dávce 75 mg / den. A 2násobku klinické expozice u lidí u pacientů infikovaných HCV při dávka 100 mg / den, na základě AUC.
Eltrombopag nebyl karcinogenní u myší v dávkách do 75 mg / kg / den nebo u potkanů v dávkách do 40 mg / kg / den (expozice až 4 nebo 2krát vyšší než klinická expozice u dospělých nebo pediatrických pacientů s ITP při dávka 75 mg / den a dvojnásobek klinické expozice člověka u pacientů infikovaných HCV v dávce 100 mg / den, expozice na základě AUC) .Eltrombopag nebyl mutagenní ani klastogenní v testovací mutaci na bakteriích nebo ve dvou testech in vivo u potkanů (mikrojádro a neplánovaná syntéza DNA, 10násobek nebo 8násobek klinické expozice u dospělých nebo pediatrických pacientů s ITP v dávce 75 mg / den a 7násobek klinické expozice u lidí s infekcí HCV v dávce 100 mg / den, expozice na základě Cmax). V testu in vitro na myším lymfomu byl eltrombopag okrajově pozitivní (zvýšené mutace). Tato pozorování in vitro A in vivo naznačují, že eltrombopag nepředstavuje genotoxické riziko pro člověka.
Eltrombopag neovlivňuje samičí plodnost, časný vývoj embrya ani embryofetální vývoj u potkanů v dávkách až 20 mg / kg / den (2násobek klinické expozice u dospělých nebo dospívajících pacientů (12 až 17 let) s ITP v dávce 75 mg / den a odpovídá klinické expozici člověka u pacientů s infekcí HCV v dávce 100 mg / den, expozice na základě AUC). Kromě toho nebyl žádný účinek na embryofetální vývoj u králíků v dávkách až 150 mg / kg / den, což je nejvyšší testovaná dávka (0,3 až 0,5násobek klinické expozice u pacientů s ITP při dávce 75 mg / den a HCV -infikovaní pacienti v dávce 100 mg / den, expozice na základě AUC). klinická expozice u lidí u pacientů s ITP v dávce 75 mg / den a 3násobek klinické expozice u lidí s infekcí HCV v dávce 100 mg / den, expozice na základě AUC), léčba eltrombopagem byla spojena s embryonální letalitou (zvýšené před a po implantační ztrátě), sníženou tělesnou hmotností plodu a hmotností těhotné dělohy ve studii plodnosti žen a nízkým výskytem děložního čípku žebra a snížená tělesná hmotnost plodu ve studii plodnosti žen studie embryofetálního vývoje Eltrombopag by měl být během těhotenství používán pouze tehdy, očekávaný přínos odůvodňuje potenciální riziko pro plod (viz bod 4.6). Eltrombopag neovlivňoval plodnost u samců potkanů v dávkách až 40 mg / kg / den, což je nejvyšší testovaná dávka (3násobek klinické expozice u pacientů s ITP při dávce 75 mg / den a 2násobek klinické expozice u lidí u pacientů infikovaných HCV při dávce 100 mg / den, expozice na základě AUC. mg / kg / den) a žádný vliv na růst, vývoj, neurologické chování nebo reprodukční funkce potomků (F1).
Eltrombopag byl detekován v plazmě všech potomků potkanů F1 během celého 22hodinového období odběru po podání léku matkám F0, což naznačuje, že expozice neonatálních potkanů eltrombopagu byla pravděpodobná prostřednictvím laktace.
Vzdělávání in vitro s eltrombopag naznačují potenciální riziko fototoxicity; u hlodavců však nebyl prokázán kožní fototoxicita (10 nebo 7násobek klinické expozice u dospělých nebo pediatrických pacientů s ITP při dávce 75 mg / den a 5násobek klinické expozice u lidí s infekcí HCV při dávce 100 mg / den den, expozice na základě AUC) nebo oční fototoxicita (expozice vyšší než 4násobek klinické expozice u dospělých nebo pediatrických pacientů s ITP v dávce 75 mg / den a 3násobek klinické expozice u pacientů s infekcí HCV při dávce 100 mg / den, expozice na základě AUC). Klinická farmakologická studie u 36 subjektů dále neprokázala, že by po podání 75 mg eltrombopagu byla zvýšena fotosenzitivita. To bylo měřeno zpožděným fototoxickým indexem, avšak nelze vyloučit potenciální riziko fotoalergie, protože nelze provést specifické preklinické studie.
U mladistvých potkanů nejsou k dispozici žádné nálezy, které by naznačovaly vyšší riziko toxicity při léčbě eltrombopagem u pediatrických pacientů než u dospělých s ITP.
06.0 FARMACEUTICKÉ INFORMACE
06.1 Pomocné látky
Revolade 12,5 mg potahované tablety
Jádro tabletu
Stearát hořečnatý
Mannitol (E421)
Mikrokrystalická celulóza
Povidon (K30)
Glykolát sodného škrobu
Potah tablety
Hypromelóza
Macrogol 400
Polysorbát 80
Oxid titaničitý (E171)
Revolade 25 mg potahované tablety
Jádro tabletu
Stearát hořečnatý
Mannitol (E421)
Mikrokrystalická celulóza
Povidon
Glykolát sodného škrobu
Potah tablety
Hypromelóza
Macrogol 400
Polysorbát 80
Oxid titaničitý (E171)
Revolade 50 mg potahované tablety
Jádro tabletu
Stearát hořečnatý
Mannitol (E421)
Mikrokrystalická celulóza
Povidon
Glykolát sodného škrobu
Potah tablety
Hypromelóza
Červený oxid železitý (E172)
Žlutý oxid železitý (E172)
Macrogol 400
Oxid titaničitý (E171)
Revolade 75 mg potahované tablety
Jádro tabletu
Stearát hořečnatý
Mannitol (E421)
Mikrokrystalická celulóza
Povidon
Glykolát sodného škrobu
Potah tablety
Hypromelóza
Červený oxid železitý (E172)
Černý oxid železitý (E172)
Macrogol 400
Oxid titaničitý (E171)
06.2 Neslučitelnost
Irelevantní.
06.3 Doba platnosti
4 roky.
06.4 Zvláštní opatření pro skladování
Tento léčivý přípravek nevyžaduje žádné zvláštní podmínky uchovávání.
06.5 Charakter vnitřního obalu a obsah balení
Potahované tablety
Hliníkové blistry (PA / Alu / PVC / Alu) v balení obsahujícím 14 nebo 28 potahovaných tablet a ve vícečetném balení obsahujícím 84 (3 balení po 28) potahovaných tablet.
Na trhu nemusí být všechny velikosti balení.
06.6 Návod k použití a zacházení
Nepoužitý léčivý přípravek a odpad z tohoto přípravku musí být zlikvidován v souladu s místními předpisy.
07.0 DRŽITEL ROZHODNUTÍ O REGISTRACI
Novartis Europharm Limited
Business park Frimley
Camberley GU16 7SR
Spojené království
08.0 REGISTRAČNÍ ČÍSLO
Revolade 12,5 mg potahované tablety
EU/1/10/612/010
039827100
EU/1/10/612/011
039827112
EU/1/10/612/012
039827124
Revolade 25 mg potahované tablety
EU/1/10/612/001
039827011
EU/1/10/612/002
039827023
EU/1/10/612/003
039827035
Revolade 50 mg potahované tablety
EU/1/10/612/004
039827047
EU/1/10/612/005
039827050
EU/1/10/612/006
039827062
Revolade 75 mg potahované tablety
EU/1/10/612/007
039827074
EU/1/10/612/008
039827086
EU/1/10/612/009
039827098
09.0 DATUM PRVNÍ REGISTRACE NEBO PRODLOUŽENÍ REGISTRACE
Datum první registrace: 11. března 2010
Datum posledního obnovení: 15. ledna 2015
10.0 DATUM REVIZE TEXTU
Listopadu 2016