Co je parodontitida?
Prof. Filippo Graziani
Parodontitida je zánětlivé onemocnění, které postihuje podpůrné tkáně zubu (dásně, parodontální vaz, cementum kořene a kosti).
Hlavním rysem parodontitidy je destrukce nosné tkáně zubu, která se měří pomocí parametru zvaného ztráta klinické připoutanosti.
Podívejte se na video
- Podívejte se na video na youtube
Ztráta připevnění má za následek vznik kapes dásní, ustupující dásně a ztrátu alveolární kosti. Dochází také ke krvácení dásní, v důsledku zánětu dásní.
Parodontitida je jedním z nejčastějších chronických onemocnění na světě:
- 11% světové populace je postiženo těžkou parodontitidou
- 50% lidí starších 30 let trpí nějakým problémem s dásněmi
- Pravděpodobnost rozvoje parodontitidy se zvyšuje po 30 letech, vrchol nových případů je mezi 35 a 40 lety.
- S rostoucím věkem se zvyšuje pravděpodobnost vzniku závažných forem parodontitidy, které postihují více než 30% lidí starších 60 let.
Od roku 2017 se používá nový systém hodnocení a klasifikace periodontálních chorob a stavů, velmi podobný tomu, který se používá v onkologii. Tento systém umožňuje diagnostikovat parodontitidu porozuměním závažnosti onemocnění a složitosti jeho zvládání (fáze I - IV), ale také zvážením dodatečných informací o biologických charakteristikách onemocnění, jako je rychlost progrese a riziko pacienta (stupeň A - C). V závislosti na počtu zubů postižených onemocněním může být parodontitida definována jako lokalizovaná (méně než 30% postižených zubů) nebo generalizovaná (více než 30% postižených zubů).
Neošetřená parodontitida vede ke ztrátě zubů, což způsobuje progresivní částečný edentulismus, který může vést k narušení funkce žvýkání. Parodontitidu proto nelze považovat za lokalizované onemocnění, které postihuje pouze ústa, protože také narušuje estetiku úsměvu, výživu, kvalitu života a sebehodnocení a také ukládá socioekonomickou zátěž léčby.
Co způsobuje zánětlivá onemocnění parodontu?
Parodontitida je multifaktoriální zánětlivé onemocnění, které je způsobeno mnoha faktory.
Hlavními příčinnými faktory jsou určité patogenní, anaerobní a gramnegativní bakterie nacházející se v biofilmu nad a pod dásněmi. Jedná se tedy o nemoc způsobenou bakteriemi, ale ne infekční - ve skutečnosti, ačkoli je způsobena bakteriemi, není technicky nakažlivá.
Zánětlivá reakce na akumulaci bakterií, a tedy náchylnost k onemocnění, se mění pomocí takzvaných rizikových faktorů.Tyto faktory jsou rozděleny do 2 skupin: modifikovatelné rizikové faktory (které lze ovlivnit a kontrolovat) a nemodifikovatelné riziko faktory (které nelze ovládat).Řízení rizikových faktorů je nezbytnou součástí prevence a léčby onemocnění parodontu.
GENETICKÉ POZADÍ
Známost - nemoc běžná v rodině
Genetické variace - polymorfismy (IL -1; PgE atd.)
DEMOGRAFIKAStáří
SYSTÉMOVÉ PODMÍNKY A PATOLOGIE
Pre-diabetes
Cukrovka
Obezita
Hormonální změny (puberta, těhotenství, menopauza)
Léky
Deprese imunitního systému (například v důsledku nemocí, jako je HIV)
Časté virové infekceZVYKY ŽIVOTA
Špatná ústní hygiena
Kouř
Strava
Stres a další přispívající psychologické faktory
Konzumace alkoholuParodontitida se vyvíjí ze zánětu dásní. Gingivitida je definována jako zánět dásní, bez ztráty kostní hmoty, který je při včasné léčbě reverzibilní. Čím déle zánět dásní přetrvává a není kontrolován, tím vyšší je šance, že zánět dásní u vnímavých lidí přejde do zánětu dásní. Parodontitida. Je však důležité zdůraznit, že ne všechny případy zánětu dásní se vyvinou v parodontitidu a ne u všech lidí s gingivitidou se parodontitida vyvine.
K progresi parodontitidy mohou přispívat různé faktory:
Patogenní (choroboplodné) bakterie v biofilmu.
- Špatné návyky ústní hygieny a nedostatek profesionální péče.
- Nesprávně umístěné výplně nebo zuby, které zachycují a drží biofilm.
- Některé léky, které vedou ke zvýšení zánětlivé reakce dásní.
- Místní rizikové faktory: neadekvátní zubní náhrady (přetékající výplně, korunky a můstky).
Systémová onemocnění a paradentóza
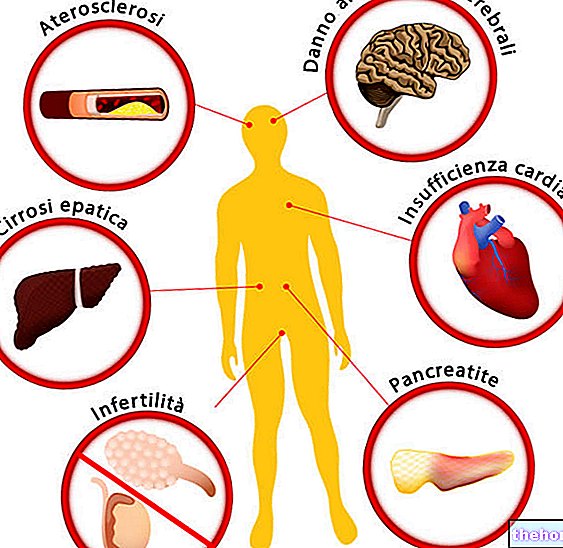
Přestože je paradentóza onemocněním ústní dutiny, je spojena s celkovým zdravotním stavem. V současné době je parodontitida spojena s 57 systémovými onemocněními, která zjevně nemají žádnou souvislost s ústy, jako je revmatoidní artritida, Alzheimerova choroba, chronické onemocnění ledvin, bronchopneumopatie a nemoci spojené s těhotenstvím (jako je preeklampsie a předčasný porod) atd.
S parodontitidou jsou spojena zejména dvě velmi častá onemocnění: aterosklerotická kardiovaskulární onemocnění a diabetes.
Aterosklerotická kardiovaskulární onemocnění a parodontitida
CVD (kardiovaskulární onemocnění) je zastřešující termín, který označuje širokou škálu nemocí a stavů zahrnujících srdce a cévy. Aterosklerotická vaskulární onemocnění jsou hlavní příčinou úmrtí na celém světě; mezi nimi jsou ischemická choroba srdeční a mrtvice nejčastějšími příčinami úmrtnosti u všech KVO. Vědecké důkazy naznačují, že zvýšení systémového zánětu může být spojeno se zvýšením tloušťky stěn tepen, což pak může vést k KV příhodám. Chronická zánětlivá onemocnění, jako je revmatoidní artritida, psoriáza a chronické onemocnění střev, jsou spojována se zvýšeným rizikem budoucích KV příhod. Výzkum ukázal, že mezi onemocnění patří také paradentóza. Za chronická zánětlivá onemocnění, která jsou ve světě nejčastější, lze považovat rizikový faktor pro KVO.
- Parodontitida zvyšuje riziko aterosklerózy a endoteliální dysfunkce.
- Může vést k cerebrovaskulárním příhodám, jako je přechodný ischemický záchvat nebo cévní mozková příhoda, ale také ke kardiovaskulárním příhodám, jako je angina pectoris, srdeční infarkt a srdeční selhání.
- Jedinci se středně těžkou parodontitidou mají o 20% vyšší pravděpodobnost vzniku hypertenze, zatímco jedinci se závažnou parodontitidou mají až 49%.
Nechirurgická kauzální periodontální léčba je však také prospěšná z hlediska kardiovaskulárního zdraví. To je indikováno snížením rizika srdečního infarktu a systolického krevního tlaku, zlepšením funkce endotelu, lipidovým profilem a ztuhlostí tepen.
Diabetes a parodontitida
Diabetes, stejně jako parodontitida, je jedním z nejčastějších chronických onemocnění na světě, který postihuje více než 420 milionů lidí. 90% diabetiků má cukrovku typu 2, kvůli neúčinnému používání inzulínu tělem. Tento typ diabetu je hlavně důsledkem nadváhy a nedostatku fyzické aktivity. Spojením mezi oběma chorobami je zánět, který se podílí na patogenezi diabetu i parodontitidy. Jejich vztah mezi těmito dvěma nemocemi je obousměrný: osoby s diabetem jsou častěji postiženy parodontitidou a osoby s parodontitidou mají větší riziko dostat cukrovku.
- Lidé s diabetem mají větší pravděpodobnost vzniku parodontitidy - zejména parodontitida je považována za 6. komplikaci diabetu.
- Pacienti s diabetem typu II s parodontitidou mají zhoršenou kontrolu glykémie a vyšší stupeň komplikací
- Lidé s diabetem typu II a parodontitidou mají tendenci vyvíjet více komplikací než parodontálně zdraví diabetici (jako jsou retinopatie, makroalbuminurie a onemocnění ledvin).
- Pacienti s nekontrolovaným diabetem mají horší reakci na periodontální léčbu- jedinci s parodontitidou mají o 30% vyšší pravděpodobnost vzniku diabetu 2. typu než ti, kteří jsou parodontálně zdraví
- čím je parodontitida závažnější, tím je neadekvátnější kontrola glykémie, jak ukazuje „zvýšený“ HbA1c, zhoršená tolerance glukózy (nebo metabolický syndrom) a prevalence před diabetem.Vědecké důkazy zdůrazňují schopnost nechirurgické periodontální léčby snížit glykovaný hemoglobin (HbA1C) o 0,4%. „Důležitá redukce stejná jako u druhého hypoglykemického léku. Z tohoto důvodu Evropská federace parodontologie a Mezinárodní federace diabetu vypracovaly společné pokyny.
Parodontitida a systémová onemocnění: souvislost mezi nimi
Jak již bylo zmíněno, bronchopneumopatie, revmatoidní artritida, chronické onemocnění ledvin, Alzheimerova choroba a některá onemocnění spojená s těhotenstvím (jako jsou preeklampsie a předčasný porod) jsou jen některá ze systémových onemocnění spojených s parodontitidou.
Existují dva mechanismy, které vysvětlují spojení mezi ústní dutinou a zbytkem těla: bakterémie a systémový zánět.
- bakterie zubního plaku pronikají do epitelu dásňového sulku, až do dásňové pojivové tkáně, odkud pak bakterie mikrocirkulací vstupují do krevního oběhu.
- Bakterémie se vyskytuje denně během nejběžnějších postupů, jako je čištění zubů. Typ a počet bakterií se však liší u zdravého jedince a člověka s parodontitidou.
- akumulace biofilmu v dásňovém sulku určuje lokální zánětlivou reakci, charakterizovanou produkcí molekul podporujících zánět - cytokinů a interleukinů, které vyvolávají systémovou zánětlivou reakci počínaje játry
- lidé s parodontitidou vykazují vyšší systémové hladiny zánětlivých molekul než neovlivnění lidé
- přetrvávající chronický zánětlivý stav, byť minimální, je spojen s nástupem četných systémových patologiíZánět dásní
U „zdravého“ jedince jsou zánětlivé procesy v těle dobře kontrolovány a vyváženy přirozenými léčebnými cestami.
Obecně přítomnost mikrobů nebo lézí spouští sebeobrannou reakci těla, představovanou zánětlivou a imunitní odpovědí. Jakmile je původce odstraněn prostřednictvím těchto odpovědí, rovnováha se obnoví. Akutní (krátkodobý) zánět je proto považován za pozitivní věc, za normální evoluční ochranný mechanismus.Při periodontálních zánětlivých onemocněních, tj. Gingivitidě a parodontitidě, je příčinný faktor (bakteriální biofilm) trvale přítomen nad a pod dásněmi; způsobuje konstantní stav bdělosti organismu, který určuje chronický a dlouhodobý zánětlivý stav.
U vnímavých lidí se tyto reakce dále mění. Proto v případě procentního nárůstu nejpatogennějších bakterií v bakteriálním biofilmu mohou nastat destruktivní procesy, které se projevují ztrátou tkáně, tj. Parodontitidou.
Každý symptom zánětu má svou vlastní funkci.
Další čtení
Genco, R. J., & Borgnakke, W. S. Rizikové faktory pro onemocnění parodontu. Parodontologie 2000, 62, 59–94. https://doi.org/10.1111/j.1600-0757.2012.00457.x
Graziani, F. (2020, 20. ledna). Parodontitida: Zvyšuje onemocnění dásní riziko hypertenze, infarktu a mrtvice? Vláda s otevřeným přístupem. https://www.openaccessgovernment.org/gum-disease-increase-hypertension-heart-attack-stroke/81055/
Graziani, F., Gennai, S., Solini, A., & Petrini, M .. Systematický přehled a metaanalýza epidemiologických pozorovacích důkazů o vlivu parodontitidy na diabetes Aktualizace přehledu EFP-AAP. Journal of Clinical Parodontology, 45, 167–187. https://doi.org/10.1111/jcpe.12837
Hasturk, H., & Kantarci, A .. Aktivace a řešení parodontálního zánětu a jeho systémový dopad. Parodontologie 2000, 69, 255-273. https://doi.org/10.1111/prd.12105
Sanz, M., Ceriello, A., Buysschaert, M., Chapple, I., Demmer, RT, Graziani, F., Herrera, D., Jepsen, S., Lione, L., Madianos, P., Mathur , M., Montanya, E., Shapira, L., Tonetti, M., & Vegh, D .. Vědecké důkazy o souvislostech mezi parodontálními chorobami a diabetem: Konsensuální zpráva a pokyny společného workshopu o periodontálních chorobách a diabetu Mezinárodní diabetické federace a Evropské federace parodontologie. Výzkum diabetu a klinická praxe, 137, 231–241. https://doi.org/10.1016/j.diabres.2017.12.001
Sanz, M., Marco del Castillo, A., Jepsen, S., Gonzalez - Juanatey, JR, D "Help, F., Bouchard, P., Chapple, I., Dietrich, T., Gotsman, I., Graziani, F., Herrera, D., Loos, B., Madianos, P., Michel, J., Perel, P., Pieske, B., Shapira, L., Shechter, M., Tonetti, M., … Wimmer, G. Parodontitida a kardiovaskulární onemocnění: konsensuální zpráva. Journal of Clinical Parodontology, 47, 268–288. https://doi.org/10.1111/jcpe.13189