Všeobecnost
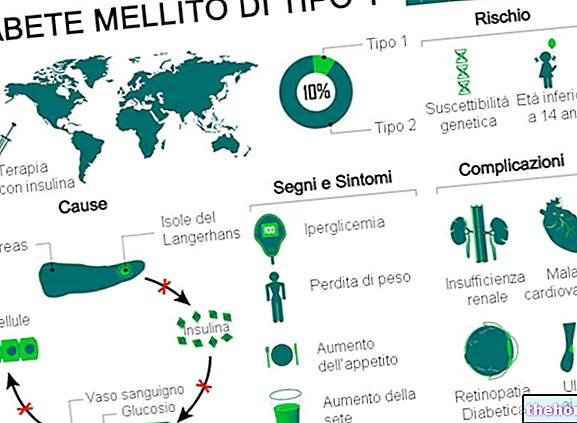
Diabetes mellitus 1. typu je metabolická porucha způsobená nedostatkem (nebo závažnou nedostatečností) inzulinu, hormonu produkovaného slinivkou břišní.
Klasické příznaky se týkají hlavně zvýšeného močení, žízně a chuti k jídlu a hubnutí.

Základní příčiny této autoimunitní reakce jsou špatně pochopeny; předpokládá se, že mohou být genetického typu nebo endogenního nebo exogenního stresu.
Hlavní test, který umožňuje diagnostikovat diabetes mellitus 1. typu a odlišit jej od diabetu 2. typu, je založen na hledání autoprotilátek zapojených do autoimunitní reakce.
K životu vyžaduje diabetik 1. typu podávání exogenního inzulínu, což je syntetická forma hormonu, podobná té přirozené. Tuto terapii je nutné dodržovat neomezeně a obecně neohrožuje běžné denní činnosti. Všichni diabetici 1. typu jsou vzdělaní a vyškoleni v self-managementu inzulinové lékové terapie.
Neléčený diabetes mellitus 1. typu způsobuje různé závažné komplikace, akutní i chronické. Další komplikace diabetes mellitus 1. typu jsou kolaterální povahy a jsou založeny především na hypoglykémii způsobené podáním nadměrné dávky inzulínu.
Diabetes mellitus 1. typu představuje 5–10% z celkového počtu případů diabetu na celém světě.
Slinivka a diabetes mellitus 1. typu
Krátké anatomo-funkční odvolání
Pankreas je žlázový orgán, který zasahuje podporou trávicího systému a endokrinního systému obratlovců.
U lidí se nachází v břišní dutině, za žaludkem.
Je to endokrinní žláza, která produkuje několik důležitých hormonů, včetně inzulínu, glukagonu, somatostatinu a pankreatického polypeptidu.
Hraje také exokrinní roli, protože vylučuje trávicí šťávu obsahující specifické enzymy pro trávení uhlohydrátů, bílkovin a lipidů v chymu.
U diabetes mellitus 1. typu je narušena pouze endokrinní funkce inzulínu.
Patofyziologie
Typ 1 (také známý jako T1D) je forma diabetes mellitus způsobená autoimunitní lézí beta buněk pankreatu. Po poškození tyto buňky již neprodukují inzulín, bez ohledu na to, jaké mohou být rizikové faktory a původci.
V minulosti byl diabetes mellitus 1. typu označován také jako inzulín-dependentní nebo juvenilní diabetes, ale dnes jsou tyto definice považovány za zásadně nesprávné nebo neúplné.
Jednotlivé příčiny diabetu mellitu 1. typu se mohou týkat různých patofyziologických procesů, které naopak ničí beta buňky pankreatu. Proces probíhá pomocí následujících kroků:
- Nábor autoreaktivních pomocných T buněk CD4 a cytotoxických T buněk CD8
- Nábor autoprotilátek B
- Aktivace vrozeného imunitního systému.

Příčiny
Příčiny diabetes mellitus 1. typu nejsou známy.
Bylo zdokonaleno několik vysvětlujících teorií a příčin může být jedna nebo více z těch, které uvedeme:
- Genetická predispozice
- Přítomnost diabetogenního aktivátoru (imunitní faktor)
- Vystavení antigenu (např. Viru).
Genetika a dědičnost
Diabetes mellitus 1. typu je onemocnění zahrnující více než 50 genů.
V závislosti na lokusu nebo kombinaci lokusů může být onemocnění: dominantní, recesivní nebo střední.
Nejsilnějším genem je IDDM1 a nachází se na chromozomu 6, přesněji v oblasti barvení 6p21 (MHC třída II). Některé varianty tohoto genu zvyšují riziko snížené charakteristiky histokompatibility typu 1. Mezi ně patří: DRB1 0401, DRB1 0402, DRB1 0405, DQA 0301, DQB1 0302 a DQB1 0201, které jsou běžnější v evropské a severoamerické populaci. Je pozoruhodné, že se zdá, že někteří hrají ochrannou roli.
Riziko vzniku diabetes mellitus 1. typu u dítěte je:
- 10%, pokud je ovlivněn otec
- 10%, pokud je bratr ovlivněn
- 4%, pokud je matka postižena a v době porodu jí bylo 25 nebo mladší
- 1%, pokud je matka postižena a měla v době porodu více než 25 let.
Faktory prostředí
Faktory prostředí ovlivňují expresi diabetes mellitus 1. typu.
U monozygotických dvojčat (která mají stejné genetické dědictví), když je jedno z těchto dvou postiženo nemocí, má druhé pouze 30–50% šanci, že se projeví. To znamená, že v 50–70% případů nemoc útočí pouze jedno ze dvou identických dvojčat. Takzvaný index shody je menší než 50%, což naznačuje VELMI důležitý „vliv prostředí“.
Další faktory životního prostředí se týkají obytné oblasti. Některé evropské oblasti, ve kterých žije bělošská populace, mají 10krát vyšší riziko vzniku než mnohé jiné. V případě přemístění se zdá, že se nebezpečí zvyšuje nebo snižuje v závislosti na zemi určení.
Role virů
Teorie příčin nástupu diabetes mellitus 1. typu je založena na interferenci viru. To by spustilo imunitní systém, který ze stále záhadných důvodů končí útokem také na beta buňky pankreatu.
Virová rodina CoxsackieZdá se, že do tohoto mechanismu je zapojen virus rubeoly, ale důkazy zatím nejsou dostatečné k jeho prokázání. Ve skutečnosti tato citlivost neovlivňuje celou populaci a pouze u některých jedinců postižených zarděnkami se vyvine diabetes mellitus 1. typu.
To naznačovalo určitou genetickou zranitelnost a nebylo překvapením, že byla identifikována dědičná tendence konkrétních genotypů HLA. Jejich korelace a autoimunitní mechanismus však zůstávají nepochopeny.
Chemikálie a drogy
Některé chemikálie a některá léčiva selektivně ničí pankreatické buňky.
The pyrinuron, rodenticid vydaný v roce 1976, selektivně ničí pankreatické beta buňky způsobující diabetes mellitus typu 1. Tento produkt byl stažen z většiny trhů na konci 70. let, ale ne všude.
Tam streptozotocin, antibiotikum a protirakovinné činidlo používané v chemoterapii rakoviny slinivky břišní, zabíjí beta buňky orgánu tím, že ho zbavuje endokrinní kapacity pro inzulín.
Příznaky
Mezi klasické příznaky diabetes mellitus 1. typu patří:
- Polyurie: nadměrné močení
- Polydipsie: zvýšená žízeň
- Xerostomie: sucho v ústech
- Polyfágie: zvýšená chuť k jídlu
- Chronická únava
- Neoprávněné hubnutí.
Akutní komplikace
Mnoho diabetiků 1. typu je diagnostikováno na počátku určitých komplikací typických pro toto onemocnění, jako jsou:
- Diabetická ketoacidóza
- Neketotické hyperosmolárně-hyperglykemické kóma.
Diabetická ketoacidóza: Jak vzniká?
Ke ketoacidóze diabetes mellitus 1. typu dochází v důsledku akumulace ketolátek.
Jedná se o metabolické odpady způsobené spotřebou tuků a aminokyselin pro energetické účely. Tato okolnost se projevuje nedostatkem inzulínu a následným deficitem glukózy v tkáních.
Příznaky a příznaky diabetické ketoacidózy zahrnují:
- Xeroderma: suchá kůže
- Hyperventilace a tachypnoe: hluboké a rychlé dýchání
- Ospalost
- Bolest břicha
- Zvracel.
Neketotická hyperosmolárně-hyperglykemická kóma
Velmi často je vyvolána „infekcí nebo užíváním drog v přítomnosti diabetes mellitus 1. typu, má úmrtnost až 50%.
Patologický mechanismus poskytuje:
- Nadměrná koncentrace glykémie
- Intenzivní renální filtrace pro vylučování glukózy
- Nedostatek rehydratace.
Často se projevuje výskytem fokálních nebo generalizovaných záchvatů.
Chronické komplikace
Dlouhodobé komplikace diabetes mellitus 1. typu souvisejí hlavně s makro a mikro angiopatiemi (komplikace cév).
Komplikace špatně zvládnutého diabetes mellitus 1. typu mohou zahrnovat:
- Cévní onemocnění makrocirkulace (makroangiopatie): mrtvice, infarkt myokardu
- Cévní onemocnění mikrocirkulace (mikroangiopatie): retinopatie, nefropatie a neuropatie
- Jiné, související nebo nesouvisející s výše uvedeným: diabetické selhání ledvin, citlivost na infekce, amputace diabetické nohy, katarakta, infekce močových cest, sexuální dysfunkce atd.
- Klinická deprese: ve 12% případů.
Patologický základ makroangiopatií je ateroskleróza.
Kardiovaskulární onemocnění a neuropatie však mohou mít také autoimunitní základ. U tohoto typu komplikací mají ženy o 40% vyšší riziko úmrtí než muži.
Infekce močových cest
Lidé s diabetes mellitus 1. typu vykazují zvýšený výskyt infekcí močových cest.
Důvodem je dysfunkce močového měchýře související s diabetickou nefropatií. To může způsobit snížení citlivosti, což následně vede ke zvýšení retence moči (rizikový faktor infekcí).
Sexuální dysfunkce
Sexuální dysfunkce je často důsledkem fyzických faktorů (jako je poškození nervů a / nebo špatný oběh) a psychologických faktorů (jako je stres a / nebo deprese způsobené požadavky nemoci).
- Muži: Nejčastějšími sexuálními problémy u mužů jsou problémy s erekcí a ejakulací (retrográdní komplikace).
- Žena: Statistické studie prokázaly existenci významné korelace mezi diabetes mellitus 1. typu a sexuálními problémy u žen (i když mechanismus není jasný). Mezi nejčastější dysfunkce patří snížená citlivost, suchost, obtížnost / neschopnost dosáhnout orgasmu, bolest při sexu a snížené libido.
Diagnóza
Diabetes mellitus 1. typu je charakterizován opakující se a přetrvávající hyperglykémií, u které může být diagnostikován jeden nebo více z následujících požadavků:
- Hladina glukózy v krvi nalačno rovná nebo vyšší než 126 mg / dl (7,0 mmol / l)
- Glukóza v krvi nejméně 200 mg / dl (11,1 mmol / l), 2 hodiny po orálním podání orální dávky 75 g glukózy (test tolerance glukózy)
- Příznaky hyperglykémie a diagnostické potvrzení (200 mg / dl nebo 11,1 mmol / l)
- Glykovaný hemoglobin (typ A1c) rovný nebo větší než 48 mmol / mol.
Pozn. Tato kritéria doporučuje Světová zdravotnická organizace (WHO).
Debut
Asi ¼ lidí s diabetes mellitus 1. typu začíná diabetickou ketoacidózou. Toto je definováno jako „metabolická acidóza způsobená“ zvýšením počtu ketolátek v krvi; toto zvýšení je zase způsobeno výhradním energetickým využitím mastných kyselin a aminokyselin.
Vzácněji může diabetes mellitus 1. typu začít hypoglykemickým kolapsem (nebo kómatem). To je způsobeno nadměrnou produkcí inzulínu v několika okamžicích před konečným přerušením. To je docela nebezpečná okolnost.
Diferenciální diagnostika
Diagnóza jiných typů diabetu se vyskytuje za různých okolností.
Například s běžným screenengem, s náhodnou detekcí hyperglykémie a rozpoznáváním sekundárních symptomů (únava a poruchy zraku).
Diabetes typu 2 je často identifikován pozdě pro nástup dlouhodobých komplikací, jako jsou: mrtvice, infarkt myokardu, neuropary, vředy na nohou nebo potíže s hojením ran, problémy s očima, plísňové infekce a porod trpící makrosomií nebo hypoglykemií.
Pozitivní výsledek při absenci jednoznačné hyperglykémie musí být v každém případě potvrzen opakováním pozitivního výsledku.
Diferenciální diagnostika diabetes mellitus 1. a 2. typu, charakterizovaná hyperglykemií, se týká hlavně příčiny metabolické poruchy.
Zatímco u typu 1 dochází k výrazné redukci inzulinu v důsledku destrukce beta buněk pankreatu, u typu 2 je inzulínová rezistence (u typu 1 chybí).
Dalším faktorem, který charakterizuje diabetes mellitus 1. typu, je přítomnost protilátek zaměřených na destrukci beta buněk pankreatu.
Detekce autoprotilátek
Ukázalo se, že výskyt v krvi autoprotilátek spojených s diabetes mellitus 1. typu dokáže předvídat nástup onemocnění ještě před hyperglykemií.
Hlavní autoprotilátky jsou:
- Autoprotilátky buněk ostrůvků
- Inzulinové autoprotilátky
- Autoprotilátky cílené na 65 kDa izoformu dekarboxylázy kyseliny glutamové (GAD),
- Autoprotilátky proti tyrosin-fosfatáze anti-IA-2
- Transportér zinku 8 autoprotilátek (ZnT8).
Diagnóza diabetu 1. typu NEMŮŽE být stanovena před nástupem symptomů a klinických příznaků. Vzhled autoprotilátek však stále může vymezovat stav „latentní autoimunitní cukrovky“.
Ne u všech subjektů, které vykazují jednu nebo některé z těchto autoprotilátek, se vyvine diabetes mellitus 1. typu. Riziko se zvyšuje, jak se zvyšuje; například u tří nebo čtyř různých typů protilátek je dosažena úroveň rizika 60. 100%.
Časový interval mezi výskytem autoprotilátek v krvi a nástupem klinicky diagnostikovatelného diabetes mellitus 1. typu může být několik měsíců (kojenci a malé děti); na druhou stranu, u některých jedinců to může trvat několik let.
Pouze test autoprotilátek proti ostrůvkovým buňkám vyžaduje konvenční imunofluorescenční detekci, zatímco ostatní jsou měřeny specifickými testy radiové vazby.
Prevence a terapie
Diabetes mellitus 1. typu nelze v současné době předcházet.
Někteří vědci tvrdí, že by se tomu dalo vyhnout, kdyby byl řádně léčen v latentní autoimunitní fázi, než se imunitní systém aktivuje proti pankreatickým beta buňkám.
Imunosupresivní léky
Zdá se, že cyklosporin A, imunosupresivum, je schopné blokovat destrukci beta buněk. Jeho renální toxicita a další vedlejší účinky jej však činí velmi nevhodným pro dlouhodobé užívání.
Anti-CD3 protilátky, včetně teplizumab a "otelixizumabZdá se, že zachovává produkci inzulínu. Mechanismus tohoto účinku je pravděpodobně způsoben ochranou regulačních T buněk. Tyto mediátory potlačují aktivaci imunitního systému, udržují homeostázu a toleranci vůči vlastním antigenům. Doba trvání těchto účinků je stále neznámá
Protilátky anti-CD20 z rituximab inhibují B buňky, ale dlouhodobé účinky nejsou známy.
Strava
Některé výzkumy naznačují, že kojení snižuje riziko vzniku diabetes mellitus 1. typu.
Příjem vitaminu D 2 000 IU v prvním roce života byl prokázán jako preventivní, ale příčinný vztah mezi živinou a nemocí není jasný.
Děti s protilátkami proti proteinům beta buněk, pokud jsou léčeny vitamínem B3 (PP nebo niacin), vykazují drastické snížení výskytu během prvních sedmi let života.
Stres a deprese
Psychologický stres spojený se životním stylem diabetika 1. typu má značný rozsah; není překvapením, že komplikace této patologie zahrnují také depresivní příznaky a velkou depresi.
Aby se tomu zabránilo, existují preventivní opatření, která zahrnují: cvičení, koníčky a účast na charitativních akcích.
Inzulín
Na rozdíl od diabetes mellitus 2. typu není dieta a cvičení lék.
U endokrinní insuficience jsou diabetici 1. typu nuceni podávat inzulín subkutánně nebo pumpováním.
Dnes je inzulín v přírodě syntetický; v minulosti se používaly hormony živočišného původu (skot, koně, ryby atd.).
Existují čtyři hlavní typy inzulínu:
- Rychle působící: „efekt se dostaví za 15“ minut, vrcholí mezi 30 a 90 “.
- Krátkodobě působící: „efekt se dostaví za 30“ minut, vrcholí mezi 2 a 4 hodinami.
- Meziprodukt: účinek se dostaví za 1–2 hodiny, s vrcholem mezi 4 a 10 hodinami.
- Dlouhodobě působící: podává se jednou denně, účinek se dostaví za 1–2 hodiny s „prodlouženým působením, které trvá všech 24.
POZORNOST! Přebytek inzulínu může vyvolat hypoglykémii (
Dietní management a detekce glykémie jsou dva velmi důležité faktory, které slouží k zamezení nadbytku a defektu exogenního inzulínu.
Pokud jde o dietu, jedním ze základních kamenů je počítání sacharidů; k tomu, co se týká odhadu glykémie, však stačí použít elektronické zařízení (glukometr).
Viz také: Dieta diabetes mellitus 1. typu.
Cílem dietního / hormonálního managementu je udržet glykémii kolem 80-140mg / dl v krátkodobém horizontu a glykovaný hemoglobin pod 7%, aby se předešlo dlouhodobým komplikacím.
Další informace: Léky k léčbě diabetu 1. typu “
Transplantace slinivky břišní
U diabetes mellitus 1. typu, zejména v případech, kdy je inzulínová terapie obtížnější, je také možné provést transplantaci beta buněk ve slinivce břišní.
Potíže souvisejí s náborem kompatibilních dárců a s vedlejšími účinky při užívání léků proti odmítnutí.
Úspěšnost v prvních 3 letech (definována jako nezávislost na inzulínu) se odhaduje kolem 44%.
Epidemiologie
Diabetes 1. typu představuje 5–10% všech případů diabetu, což je 11–22 000 000 na celém světě.
V roce 2006 postihl diabetes mellitus 1. typu 440 000 dětí mladších 14 let a byl primární příčinou diabetu u osob mladších 10 let.
Diagnóza diabetes mellitus 1. typu se každoročně zvyšuje přibližně o 3%.
Ceny se v jednotlivých zemích velmi liší:
- Ve Finsku 57 případů na 100 000 ročně
- V severní Evropě a USA 8–17 případů na 100 000 ročně
- V Japonsku a Číně 1-3 případy na 100 000 ročně.
Asijští Američané, hispánští Američané a hispánští Američané barvy mají větší pravděpodobnost vzniku diabetes mellitus 1. typu než nehispánští běloši.
Výzkum
Výzkum diabetu 1. typu je financován vládami, průmyslem (např. Farmaceutickými společnostmi) a charitativními organizacemi.
V současné době se experimentování pohybuje ve dvou různých směrech:
- Pluripotentní kmenové buňky: Jedná se o buňky, které lze použít ke generování dalších specifických beta buněk. V roce 2014 přinesl experiment na myších pozitivní výsledek, ale než budou tyto techniky použity u lidí, je zapotřebí dalšího výzkumu.
- Vakcína: Vakcíny k léčbě nebo prevenci diabetu 1. typu jsou navrženy tak, aby navodily imunitní toleranci na pankreatické beta buňky a inzulín. Po některých neúspěšných výsledcích v současné době neexistuje funkční vakcína. Od roku 2014 byly zahájeny nové protokoly.