„Pankreatitida
Komplikace
Bez léčby je pankreatitida spíše invalidizujícím a život ohrožujícím stavem. U akutních forem mohou například nastat respirační problémy, renální insuficience a pankreatické pesudocysty (dutiny způsobené nekrotickými procesy, které se plní tekutinami s rizikem prasknutí a infekce).

Diagnóza
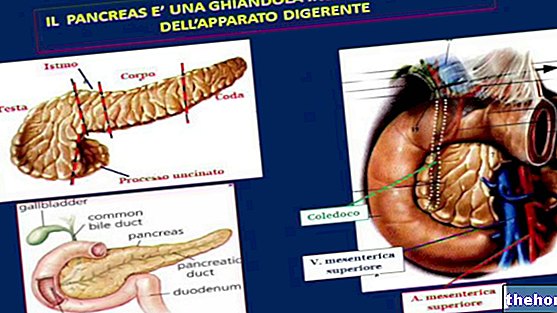
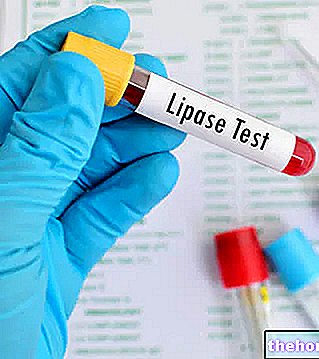
Diagnóza pankreatitidy může využívat krevní testy, stolici a instrumentální testy. Sérové stanovení amyláz a lipáz je velmi užitečné pro diagnostiku pankreatitidy, vzhledem k jejich charakteristickému nárůstu za podobných okolností. S ohledem na častou obstrukční etiologii jsou často zvýšené také hodnoty Gamma-GT, sérové aspartát transferázy nebo AST (SGOT), bilirubinu a laktát dehydrogenázy; někdy je přítomna žloutenka. Vzestup hladiny cukru v krvi je často důsledkem pankreatitidy zatímco triglyceridémie je častěji přispívající příčinou.
Ve stolici lze zaznamenat nízkou koncentraci pankreatických enzymů trypsinu a chymotrypsinu.
Zejména u chronických forem je užitečný test na stimulaci exokrinního pankreatu sekretinovým hormonem. K diagnostickým účelům se používá také břišní nebo endoskopický ultrazvuk, coumputerizovaná tomografie (CT - TAC), magnetická rezonance a l ". ERCP (endoskopická retrográdní cholangiopancreatografie).
Péče a léčba
Další informace: Léky k léčbě pankreatitidy
Akutní pankreatitida, na rozdíl od chronické pankreatitidy, má tendenci se uzdravovat, pokud je příčina odstraněna. Jeho léčba velmi často vyžaduje hospitalizaci pacienta; první terapeutické intervence mají za cíl vyřešit zánětlivý proces, uvést pankreas do klidu. Za tímto účelem je na několik dní přerušeno orální krmení, po kterém následuje pomalé a postupné opětovné zavádění jídla. . Současně může být nutné podávat intravenózní tekutiny kapáním a nasogastrickou sondou, aby se zabránilo vniknutí žaludečních šťáv do duodena, což stimuluje aktivitu slinivky. je zaměřen na prevenci jakýchkoli infekcí poškozené tkáně pankreatu.
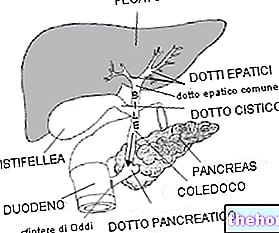
Jakmile je zánětlivý proces pod kontrolou, léčba se přesune k příčinám, které vyvolaly pankreatitidu. Proto může být nutné odstranit všechny kameny v žlučových cestách, často prováděné prostřednictvím výše uvedeného ERCP (endoskopická retrográdní cholangiopancreatografie), která spočívá v sestupu trubice orálně, dokud se nedostane do extrahepatálního biliárního traktu. Díky videu kamera namontovaná na vrcholu a možnost zasunutí velmi tenkých chirurgických nástrojů do ní, v případě potřeby tato technika umožňuje terapeutické manévry, jako je odstranění kamenů nebo obnovení průchodnosti uzavřených kanálů).
Při léčbě pankreatitidy lze také použít chirurgickou terapii s odstraněním nekrotického pankreatického traktu (subtotální pankreatektomie) nebo drenáží tekutin nahromaděných v něm. Na druhé straně lze odstranění žlučníku (cholecystektomii) provést v případě konkrementů s rizikem nových epizod obstrukční pankreatitidy.
Velmi důležité - zejména v chronických formách, kde je nejčastějším původcem alkoholu - je definitivní odstranění alkoholických nápojů z jídelníčku, za tímto účelem může být nutné zadat specifické psychoterapeutické skupiny pro závislost na alkoholu.
Při chronické pankreatitidě s nedostatečností žlázy se podávají pankreatické extrakty (pankreatin) při každém jídle, aby bylo umožněno normální dokončení trávicích procesů. Strava, ve jménu střídmosti, by měla být obzvláště nízkotučná, s preferencí čerstvého ovoce a zeleniny, celozrnných produktů, semen a chudých bílkovin. V přítomnosti pankreatitidy je stejně důležité přestat kouřit.
Další články na téma "Pankreatitida: diagnostika, léčba a léčba"
- Pankreatitida
- Pankreatitida - léky k léčbě pankreatitidy
- Dieta proti pankreatitidě