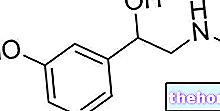
Účinné látky: levothyroxin (sodná sůl levothyroxinu)
Tirosint® 25 mikrogramů / 1 ml perorální roztok
Tirosint® 50 mikrogramů / 1 ml perorální roztok
Tirosint® 75 mikrogramů / 1 ml perorální roztok
Tirosint ® 100 mikrogramů / 1 ml perorální roztok
Příbalové letáky Tirosint jsou k dispozici pro velikosti balení: - Tablety Tirosint® 50 mikrogramů, tablety Tirosint® 100 mikrogramů, Tirosint® 100 mikrogramů / ml perorální kapky, roztok
- Tirosint® 25 mikrogramů / 1 ml perorální roztok, Tirosint® 50 mikrogramů / 1 ml perorální roztok, Tirosint® 75 mikrogramů / 1 ml perorální roztok, Tirosint® 100 mikrogramů / 1 ml perorální roztok
Proč se používá přípravek Tirosint? K čemu to je?
FARMAKOTERAPEUTICKÁ KATEGORIE
Hormony štítné žlázy.
TERAPEUTICKÉ INDIKACE
Stavy hypotyreózy jakéhokoli původu a povahy: struma, profylaxe relapsů po strumektomii, hypofunkce štítné žlázy, zánět štítné žlázy, během terapie antityroidem.
Kontraindikace Kdy by neměl být přípravek Tirosint používán
Přecitlivělost na léčivou látku nebo na kteroukoli pomocnou látku tohoto přípravku.
Tyreotoxikóza, neléčená nedostatečnost nadledvin, neléčená nedostatečnost hypofýzy. Léčba přípravkem Tirosint by neměla být zahájena u akutního infarktu myokardu, akutní myokarditidy a pancarditidy.
Opatření pro použití Co potřebujete vědět před užitím přípravku Tirosint
Přípravek by měl být používán s opatrností a pod přísným lékařským dohledem u pacientů s kardiovaskulárními chorobami, jako je infarkt myokardu, angina pectoris, myokarditida, srdeční selhání s tachykardií, hypertenze, koronární insuficience.
Před zahájením hormonální terapie štítné žlázy nebo před provedením testu potlačení štítné žlázy je třeba vyloučit nebo léčit následující stavy: arterioskleróza, nedostatečnost hypofýzy nebo nadledvin, autonomie štítné žlázy.
Je třeba se vyhnout indukci i mírné hypertyreózy u pacientů s koronární insuficiencí, srdečním selháním nebo tachyarytmiemi, a proto je v těchto případech nutné časté sledování hladin hormonů štítné žlázy.
U starších pacientů a u pacientů, u nichž je hypotyreóza přítomna dlouhodobě, by měla být léčba hormonem štítné žlázy zahájena se zvláštní opatrností, počínaje nižší počáteční dávkou a postupnými úpravami terapie.
Pacienti trpící panhypopituitarismem nebo jinými predisponujícími příčinami adrenální insuficience mohou na levothyroxin reagovat nepříznivě: proto je vhodné zahájit léčbu kortikosteroidy před léčbou přípravkem Tirosint.
Přípravek by měl být také používán s opatrností u diabetických pacientů. (Viz odstavec „Interakce“).
Interakce Které léky nebo potraviny mohou ovlivnit účinek přípravku Tirosint
Informujte svého lékaře nebo lékárníka o všech lécích, které jste v nedávné době užíval (a), a to i bez lékařského předpisu.
Inzulin a orální hypoglykemická činidla. Levothyroxin může snížit hypoglykemický účinek inzulínu a perorálních hypoglykemických látek. Proto by u diabetických pacientů, zejména na začátku léčby hormony štítné žlázy, měla být pravidelně monitorována glykémie, aby se zvýraznily všechny jevy interakce, a proto se přizpůsobilo dávkování hypoglykemických léků.
Kumarinové deriváty. Levothyroxin může zesílit účinek derivátů kumarinu v důsledku kompetice o vazbu na plazmatický albumin. V případě souběžné léčby by měly být pravidelně sledovány koagulační faktory; nakonec bude muset být upravena dávka antikoagulancia.
Pryskyřice pro výměnu iontů. Iontoměničové pryskyřice, jako je cholestyramin a kolestipol, snižují absorpci levothyroxinu; podávání těchto pryskyřic proto musí probíhat 4-5 hodin po podání Tirosintu.
Antacida na bázi hliníku, sukralfát, léky na bázi železa nebo uhličitanu vápenatého. Tyto léky snižují absorpci levothyroxinu a snižují jeho účinek. Proto by měl být přípravek Tirosint užíván nejméně čtyři hodiny před užitím těchto léků.
Salicyláty, dikumarol, furosemid, klofibrát, fenytoin. Salicyláty, dikumarol, vysoké dávky furosemidu (250 mg), klofibrát, fenytoin a další látky mohou vytlačit levothyroxin sodný z plazmatických proteinů, což vede k „vysoké frakci fT4.
Propylthiouracil, glukokortikoidy, beta-sympatolytika. Tyto látky inhibují periferní přeměnu T4 na T3.
Sójové produkty. Mohou snížit střevní absorpci levothyroxinu, a proto zejména na začátku a po přerušení stravy bohaté na sóju může být nutná úprava dávkování přípravku Tirosint.
Induktory metabolizujících enzymů. Barbituráty, rifampicin, karbamazepin, fenytoin a další induktory jaterních enzymů mohou zvýšit jaterní clearance levothyroxinu.
Fenytoin (difenylhydantoin) by neměl být podáván intravenózně během léčby přípravkem Tirosint
Propranolol. Levothyroxin zrychluje metabolismus propranololu.
Estrogen. Souběžné užívání estrogenní nebo estrogenové antikoncepce pro postmenopauzální hormonální substituční terapii může vyžadovat zvýšení dávky levothyroxinu.
Sertralin, chlorochin, proguanil. Tyto látky snižují účinnost levotyroxinu a zvyšují hladinu TSH v séru.
Kontrastní látky na bázi amiodaronu a jódu. Vzhledem k vysokému obsahu jódu mohou tato léčiva způsobit hypertyreózu nebo hypotyreózu. Zvláštní opatrnosti je třeba věnovat v případě stromatu s možnou funkční autonomií štítné žlázy.
Orlistat. Po souběžném podávání orlistatu a levothyroxinu se může objevit hypotyreóza a / nebo zhoršená kontrola hypotyreózy.
Varování Je důležité vědět, že:
Používání léků s hormonální aktivitou na štítnou žlázu k léčbě obezity je nebezpečné, protože v nezbytných dávkách může způsobit sekundární reakce, a to i značné závažnosti. Protože u subjektů léčených přípravky na štítnou žlázu byly hlášeny vzácné případy jaterní dysfunkce, doporučuje se snížit dávku nebo léčbu přerušit, pokud se během léčby objeví horečka, svalová slabost nebo abnormální laboratorní testy jater.
Při „primární hypotyreóze“ by měly být k monitorování terapie použity samotné hladiny TSH (měřené citlivou metodou).
Před podáním substituční terapie by měla být stanovena příčina sekundární hypotyreózy a v případě potřeby by měla být zahájena substituční léčba kompenzované „adrenální insuficience“.
V případech, kdy existuje podezření na autonomii štítné žlázy, by měl lékař před zahájením terapie vyhodnotit potřebu testu TRH nebo supresního skenu.
U postmenopauzálních žen s hypotyreózou a vysokým rizikem osteoporózy je nutné vyvarovat se sérových hladin levothyroxinu nad fyziologické; proto musí být funkce štítné žlázy pečlivě sledována.
Frekvence kontrol TSH během fáze úpravy dávky závisí na klinické situaci, ale obecně se doporučuje v 6–8 týdenních intervalech, dokud není dosaženo požadovaných hladin. Zejména u pacientů s diferencovaným karcinomem štítné žlázy, kteří zahájili léčbu po tyreoidektomii a možné radioizotopové terapii, se doporučuje dávka TSH 2 měsíce po zahájení léčby k potvrzení potlačení TSH a kontroly po přibližně 6 a 12 měsících . U jedinců usuzovaných na úplnou remisi onemocnění se doporučuje upravit úroveň potlačení TSH na základě lékařského posouzení.
U pacientů, jejichž hladiny TSH dosáhly požadované úrovně, au pacientů, u nichž byl změněn léčivý přípravek nebo dávkování levothyroxinu, by měla být koncentrace TSH zkontrolována po 8 až 12 týdnech a dávka by měla být upravena podle výsledků. Jakmile je dosaženo udržovací dávky, měly by se klinické a biochemické kontroly opakovat každých 6–12 měsíců na základě lékařského posouzení.
Důležité informace o některých složkách přípravku Tirosint
Perorální roztok Tirosint obsahuje 28,8 obj.% Ethanolu (ethylalkohol). Každý jednodávkový obal obsahuje 243 mg ethanolu (ethylalkoholu). Škodlivý pro osoby trpící alkoholismem. Zvažte léčbu během těhotenství a kojení a léčbu dětí a rizikových pacientů, jako jsou pacientky s onemocněním jater nebo epilepsií.
Pro ty, kteří provozují sportovní aktivity, může užívání léků obsahujících ethylalkohol stanovit pozitivní dopingové testy ve vztahu k limitům koncentrace alkoholu uvedeným některými sportovními federacemi.
Těhotenství a kojení
Před užitím jakéhokoli léku se poraďte se svým lékařem nebo lékárníkem.
TĚHOTENSTVÍ
U těhotných žen a během laktace by podávání přípravku nemělo být přerušeno, nicméně jeho podávání, stejně jako u jiných léků podávaných během těhotenství, by mělo být prováděno pouze v případě skutečné potřeby a pod přímým dohledem lékaře.
Potřebné dávky se mohou také zvýšit během těhotenství.
Zkušenosti ukázaly, že neexistuje žádný důkaz o teratogenitě vyvolané léčivem a / nebo fetální toxicitě u lidí v doporučených terapeutických dávkách. Příliš vysoké dávky levothyroxinu během těhotenství mohou mít negativní vliv na vývoj plodu a postnatální vývoj.
Během těhotenství by levothyroxin neměl být podáván v kombinaci s léky na hypertyreózu (antityroidní léky), protože přidání levotyroxinu může vyžadovat vyšší dávku antityroidního léčiva.
Vzhledem k tomu, že antityroidní léčiva, na rozdíl od levotyroxinu, mohou procházet placentou v dostatečném množství, aby se projevily farmakologické účinky, souběžná léčba levotyroxinem vyžadující vyšší dávku antityroidního léčiva by mohla u plodu vyvolat hypotyreózu. V důsledku toho musí být antithyroidní léky při hypertyreóze v těhotenství vždy podávány samostatně.
ČAS KRMENÍ
Levothyroxin se vylučuje do mateřského mléka během laktace, ale koncentrace dosažené při doporučených terapeutických dávkách nejsou dostatečné k vyvolání vývoje hypertyreózy nebo potlačení sekrece TSH u novorozenců.
Vezměte prosím na vědomí, že orální kapky Tirosint obsahují ethanol.
Řízení dopravních prostředků a obsluha strojů
Nejsou známy žádné účinky na schopnost řídit a obsluhovat stroje.Vzhledem k možnému vzniku bolesti hlavy je však při řízení vozidel nebo provádění činností vyžadujících zvláštní ostražitost doporučena opatrnost.
Dávkování a způsob použití Jak používat Tirosint: Dávkování
Vždy je vhodné pečlivě zkontrolovat léčbu lékařem, který upraví dávky a dobu trvání léčby podle potřeb konkrétního pacienta.
U starších pacientů, pacientů trpících ischemickou chorobou srdeční a pacientů, u kterých je hypotyreóza přítomna již delší dobu, by měla být léčba hormonem štítné žlázy zahájena se zvláštní opatrností, tj. Je nutné zvolit nižší počáteční dávku a pomalu ji zvyšovat. v průběhu času a provádění častých dávek hormonů štítné žlázy.
Orientační dávkovací schéma je následující:
Dospělí
Struma:
100-150 mikrogramů denně.
Profylaxe relapsů po strumektomii:
100 mikrogramů denně.
Hypofunkce štítné žlázy:
50 mikrogramů denně jako počáteční dávka (asi dva týdny); denní dávka se bude zvyšovat o 50 mikrogramů v intervalech přibližně 14–15 dnů, dokud nebude dosaženo udržovací dávky 100–200 mikrogramů denně (v průměru 2–2,5 mikrogramů / kg tělesné hmotnosti / den).
Zánět štítné žlázy:
100-150 mikrogramů denně.
Během léčby štítné žlázy:
Postačí podávání 50-100 mikrogramů denně.
Dětští pacienti
Udržovací dávka je obvykle 100 až 150 mikrogramů na m2 tělesného povrchu.
U novorozenců a kojenců s vrozenou hypotyreózou, u nichž je důležitá rychlá substituční terapie, je doporučená počáteční dávka 10 až 15 mikrogramů / kg tělesné hmotnosti / den po dobu prvních 3 měsíců. Poté by měla být dávka individuálně upravena na základě klinické odpovědi a stanovení plazmatických hladin hormonů štítné žlázy a TSH.
U dětí se získanou hypotyreózou je doporučená počáteční dávka 12,5-50 mikrogramů denně. Dávka by měla být postupně zvyšována každé 2-4 týdny na základě klinické odpovědi a stanovení plazmatických hladin hormonů štítné žlázy a TSH, dokud nebude dosaženo dávky, která zajistí plnou náhradu.
U kojenců by měla být celá denní dávka podána nejméně 30 minut před prvním jídlem dne.
Způsob podání
Denní dávku je třeba užít v jedné dávce ráno, nejlépe na prázdný žaludek, perorální roztok zapít trochou vody.
Předávkování Co dělat, když jste užil příliš mnoho přípravku Tirosint
Zvýšení hladiny T3 je spolehlivějším ukazatelem předávkování než zvýšení hladin T4 nebo fT4.
V případě předávkování a intoxikace se vyskytují středně závažné až závažné příznaky zhoršeného metabolismu (viz „Nežádoucí účinky“). V těchto případech je indikováno přerušení příjmu a následná návštěva v závislosti na rozsahu předávkování.
Případy pokusu o sebevraždu levothyroxinem prokázaly bezpečnost užívání dávek levothyroxinu až 10 mg. Pokud není přítomna ischemická choroba srdeční, předávkování levothyroxinem nenaznačuje ohrožení životních funkcí (dýchání a cirkulace). Jednotlivé případy náhlé zástavy srdce byly hlášeny u pacientů, kteří léta zneužívají levothyroxin.
V případě akutního předávkování může být gastrointestinální absorpce snížena podáním živočišného uhlí. Léčba je obvykle symptomatická a podpůrná. V případě závažných beta-sympatomimetických účinků, jako je tachykardie, strach, agitovanost a hyperkineze, lze symptomy snížit „užíváním beta-blokátorů“ . Tyreostaty nejsou indikovány, protože štítná žláza je již zcela v klidu
V případě extrémně vysokých dávek (pokus o sebevraždu) může být užitečná plazmaferéza.
Předávkování levothyroxinem vyžaduje delší dobu sledování. Vzhledem k postupné transformaci levotyroxinu na liothyronin mohou příznaky trvat až 6 dní.
V případě náhodného požití / požití nadměrné dávky přípravku Tirosint okamžitě informujte svého lékaře nebo jděte do nejbližší nemocnice.
Máte -li jakékoli další otázky týkající se používání přípravku Tirosint, zeptejte se svého lékaře nebo lékárníka.
Nežádoucí účinky Jaké jsou vedlejší účinky přípravku Tirosint
Podobně jako všechny léky, může mít i Tirosint nežádoucí účinky, které se ale nemusí vyskytnout u každého. Občas se mohou objevit srdeční příznaky (např. Anginální projevy, srdeční arytmie, palpitace) a křeče kosterních svalů, zvláště na začátku terapie nebo v případě předávkování.
Byly také hlášeny následující:
- neklid, vzrušivost, nespavost
- bolest hlavy, cerebri pseudotumor, třes
- tachykardie, palpitace, srdeční arytmie, anginální projevy
- zvracení, průjem, hubnutí
- Nadměrné pocení
- svalová slabost, křeče kosterních svalů
- návaly horka, změny v menstruačním cyklu
- horečka
V těchto případech je vhodné na lékařskou pomoc snížit denní dávku nebo léčbu na několik dní přerušit.
V případě přecitlivělosti mohou nastat alergické reakce.
Dodržování pokynů obsažených v příbalové informaci snižuje riziko nežádoucích účinků.
Pokud se kterýkoli z nežádoucích účinků vyskytne v závažné míře, nebo pokud si všimnete jakýchkoli nežádoucích účinků, které nejsou uvedeny v této příbalové informaci, prosím, sdělte to svému lékaři nebo lékárníkovi.
Expirace a retence
Expirace: viz datum spotřeby vytištěné na obalu. Datum exspirace se vztahuje na produkt v neporušeném obalu, správně skladovaný. Upozornění: přípravek nepoužívejte po uplynutí doby použitelnosti uvedené na obalu.
Uchovávejte lék při teplotě do 25 ° C.
Uchovávejte lék uvnitř fóliového sáčku těsně uzavřený.
Doba použitelnosti léku po otevření fóliového sáčku je 15 dní.
Léčivé přípravky se nesmí vyhazovat do odpadních vod nebo domácího odpadu. Zeptejte se svého lékárníka, jak zlikvidovat léky, které již nepoužíváte. Pomůže to chránit životní prostředí.
Uchovávejte tento přípravek mimo dosah a dohled dětí.
SLOŽENÍ
Každý 1ml jednodávkový obal obsahuje
Pomocné látky: Ethanol 96%, glycerol 85%
LÉKOVÁ FORMA A OBSAH
Tirosint 25 mikrogramů / 1 ml perorální roztok
Karton obsahující 30 jednodávkových polyetylenových nádob s nízkou hustotou označených oranžovým štítkem. Pás 5 jednodávkových obalů zabalených ve spojeném PET / Alu / PE sáčku
Tirosint 50 mikrogramů / 1 ml perorální roztok
Karton obsahující 30 jednodávkových polyetylenových nádob s nízkou hustotou označených bílým štítkem. Pás 5 jednodávkových obalů zabalených ve spojeném PET / Alu / PE sáčku
Tirosint 75 mikrogramů 1 / ml perorální roztok
Karton obsahující 30 jednodávkových polyetylenových nádob s nízkou hustotou označených purpurovým štítkem. Pás 5 jednodávkových obalů zabalených ve spojeném PET / Alu / PE sáčku
Tirosint 100 mikrogramů / 1 ml perorální roztok
Karton obsahující 30 jednodávkových polyetylenových nádob s nízkou hustotou označených žlutým štítkem. Pás 5 jednodávkových obalů zabalených ve spojeném PET / Alu / PE sáčku
Zdroj příbalové informace: AIFA (Italská agentura pro léčivé přípravky). Obsah zveřejněný v lednu 2016. Přítomné informace nemusí být aktuální.
Abyste měli přístup k nejaktuálnější verzi, doporučujeme navštívit webovou stránku AIFA (Italská agentura pro léčivé přípravky). Prohlášení a užitečné informace.
01.0 NÁZEV LÉČIVÉHO PŘÍPRAVKU
Orální roztok TIROSINT
02.0 KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ
Každý 1ml jednodávkový obal obsahuje:
Pomocné látky
Ethanol 96% 243 mg.
Úplný seznam pomocných látek viz bod 6.1.
03.0 LÉKOVÁ FORMA
Perorální roztok
04.0 KLINICKÉ INFORMACE
04.1 Terapeutické indikace
Stavy hypotyreózy jakéhokoli původu a povahy: struma, profylaxe relapsů po strumektomii, hypofunkce štítné žlázy, zánět štítné žlázy, během terapie antityroidem.
04.2 Dávkování a způsob podání
Vždy je vhodné pečlivě zkontrolovat léčbu lékařem, který upraví dávky a dobu trvání léčby podle potřeb konkrétního pacienta.
U starších pacientů, u pacientů trpících ischemickou chorobou srdeční a u pacientů, u kterých je hypotyreóza přítomna již delší dobu, by měla být léčba hormonem štítné žlázy zahájena se zvláštní opatrností, tj. Je nutné zvolit nižší počáteční dávku a pomalu ji zvyšovat v průběhu času a provádění častých dávek hormonů štítné žlázy.
Orientační dávkovací schéma je následující:
Dospělí
Struma
100-150 mcg denně.
Profylaxe relapsů po strumektomii:
100 mcg denně
Hypofunkce štítné žlázy
50 mcg denně jako počáteční dávka (asi dva týdny); denní dávka se bude zvyšovat o 50 mcg denně v intervalech přibližně 14-15 dnů, dokud není dosaženo udržovací dávky 100-200 mcg denně (v průměru 2-2,5 mcg / kg tělesné hmotnosti / den).
Zánět štítné žlázy:
100-150 mcg denně.
Během antityroidní terapie
postačí podání 50-100 mcg denně.
Dětští pacienti
Udržovací dávka je obecně 100 až 150 mcg na m2 tělesného povrchu.
U novorozenců a kojenců s vrozenou hypotyreózou, u nichž je důležitá rychlá substituční terapie, je doporučená počáteční dávka 10 až 15 mikrogramů / kg tělesné hmotnosti / den po dobu prvních 3 měsíců. Poté by měla být dávka individuálně upravena na základě klinické odpovědi a stanovení plazmatických hladin hormonů štítné žlázy a TSH.
U dětí se získanou hypotyreózou je doporučená počáteční dávka 12,5-50 mcg denně. Dávka by měla být postupně zvyšována každé 2-4 týdny na základě klinické odpovědi a stanovení plazmatických hladin hormonů štítné žlázy a TSH, dokud nebude dosaženo dávky, která zajistí plnou náhradu.
U kojenců by měla být celá denní dávka podána nejméně 30 minut před prvním jídlem dne.
Způsob podání
Denní dávku je třeba užít v jedné dávce ráno, nejlépe na prázdný žaludek, perorální roztok zapít trochou vody.
04.3 Kontraindikace
Přecitlivělost na léčivou látku nebo na kteroukoli pomocnou látku tohoto přípravku.
Tyreotoxikóza.
Neléčená adrenální insuficience.
Neléčená nedostatečnost hypofýzy.
Léčba přípravkem Tirosint by neměla být zahájena u akutního infarktu myokardu, akutní myokarditidy a pancarditidy.
04.4 Zvláštní upozornění a vhodná opatření pro použití
Přípravek by měl být používán s opatrností a pod přísným lékařským dohledem u pacientů s kardiovaskulárními chorobami, jako je infarkt myokardu, angina pectoris, myokarditida, srdeční selhání s tachykardií, hypertenze, koronární insuficience.
Před zahájením hormonální terapie štítné žlázy nebo před provedením testu potlačení štítné žlázy je třeba vyloučit nebo léčit následující stavy: arterioskleróza, nedostatečnost hypofýzy nebo nadledvin, autonomie štítné žlázy.
Je třeba se vyhnout indukci i mírné hypertyreózy u pacientů s koronární insuficiencí, srdečním selháním nebo tachyarytmiemi, a proto je v těchto případech nutné časté sledování hladin hormonů štítné žlázy.
U starších pacientů a pacientů, u nichž je hypotyreóza přítomna dlouhodobě, by měla být léčba hormonem štítné žlázy zahájena se zvláštní opatrností, počínaje nižší počáteční dávkou a postupnými úpravami terapie (viz bod 4.2 Dávkování a způsob) . administrace).
Použití léků s hormonální aktivitou na štítnou žlázu k léčbě obezity je nebezpečné, protože v nezbytných dávkách může způsobit sekundární reakce dokonce značné závažnosti. Protože u subjektů léčených přípravky na štítnou žlázu byly hlášeny vzácné případy jaterní dysfunkce, doporučuje se snížit dávku nebo léčbu přerušit, pokud se během léčby objeví horečka, svalová slabost nebo abnormální laboratorní testy jater.
Pacienti trpící panhypopituitarismem nebo jinými predisponujícími příčinami adrenální insuficience mohou na levothyroxin reagovat nepříznivě: proto je vhodné zahájit léčbu kortikosteroidy před léčbou přípravkem Tirosint.
Při „primární hypotyreóze“ by měly být k monitorování terapie použity samotné hladiny TSH (měřené citlivou metodou).
Před podáním substituční terapie by měla být stanovena příčina sekundární hypotyreózy a v případě potřeby by měla být zahájena substituční léčba kompenzované „adrenální insuficience“.
V případech, kdy existuje podezření na autonomii štítné žlázy, by měl lékař před zahájením terapie vyhodnotit potřebu testu TRH nebo supresního skenu.
U postmenopauzálních žen s hypotyreózou a vysokým rizikem osteoporózy je nutné vyvarovat se sérových hladin levothyroxinu nad fyziologické; proto musí být funkce štítné žlázy pečlivě sledována.
Frekvence kontrol TSH během fáze úpravy dávky závisí na klinické situaci, ale obecně se doporučuje v 6–8 týdenních intervalech, dokud není dosaženo požadovaných hladin.
Zejména u pacientů s diferencovaným karcinomem štítné žlázy, kteří zahájili léčbu po tyreoidektomii a možné radioizotopové terapii, se doporučuje dávka TSH 2 měsíce po zahájení léčby, aby se potvrdilo potlačení TSH a kontrola návštěv byla provedena přibližně po 6 e
12 měsíců. U jedinců usuzovaných na úplnou remisi onemocnění se doporučuje upravit úroveň potlačení TSH na základě lékařského posouzení.
U pacientů, jejichž hladiny TSH dosáhly požadované úrovně, au pacientů, u nichž byl změněn léčivý přípravek nebo dávkování levothyroxinu, by měla být koncentrace TSH zkontrolována po 8 až 12 týdnech a dávka by měla být upravena podle výsledků. Jakmile je dosaženo udržovací dávky, měly by se klinické a biochemické kontroly opakovat každých 6–12 měsíců na základě lékařského posouzení.
Přípravek by měl být také používán s opatrností u diabetických pacientů. (Viz bod 4.5 Interakce s jinými léčivými přípravky a jiné formy interakce).
Perorální roztok Tirosint obsahuje 28,8 obj.% Ethanolu (ethylalkohol). Každý jednodávkový obal obsahuje 243 mg ethanolu (ethylalkoholu). Škodlivý pro osoby trpící alkoholismem. Zvažte léčbu během těhotenství a kojení a léčbu dětí a rizikových pacientů, jako jsou pacientky s onemocněním jater nebo epilepsií.
04.5 Interakce s jinými léčivými přípravky a jiné formy interakce
Inzulin a orální hypoglykemická činidla. Levothyroxin může snížit hypoglykemický účinek inzulínu a perorálních hypoglykemických látek. Proto by u diabetických pacientů, zejména na začátku léčby hormony štítné žlázy, měla být pravidelně monitorována glykémie, aby se zvýraznily všechny jevy interakce, a proto se přizpůsobilo dávkování hypoglykemických léků.
Kumarinové deriváty . Levothyroxin může zesílit účinek derivátů kumarinu v důsledku kompetice o vazbu na plazmatický albumin. V případě souběžné léčby by měly být pravidelně sledovány koagulační faktory; nakonec bude muset být upravena dávka antikoagulancia.
Iontoměničové pryskyřice . Iontoměničové pryskyřice, jako je cholestyramin a kolestipol, snižují absorpci levothyroxinu; podávání těchto pryskyřic proto musí probíhat 4-5 hodin po podání Tirosintu.
Antacida na bázi hliníku, sukralfát, léky na bázi železa nebo uhličitanu vápenatého. Tyto léky snižují absorpci levothyroxinu a snižují jeho účinek. Proto by měl být přípravek Tirosint užíván nejméně čtyři hodiny před užitím těchto léků.
Salicyláty, dikumarol, furosemid, klofibrát, fenytoin : Salicyláty, dikumarol, vysoké dávky furosemidu (250 mg), klofibrát, fenytoin a další látky mohou vytlačit levothyroxin sodný z plazmatických proteinů, což vede k „vysoké frakci fT4.
Propylthiouracil, glukokortikoidy, beta-sympatolytika: tyto látky inhibují periferní přeměnu T4 na T3.
Sójové produkty. Mohou snížit střevní absorpci levothyroxinu, a proto zejména na začátku a po přerušení stravy bohaté na sóju může být nutná úprava dávkování přípravku Tirosint.
Induktory metabolizujících enzymů . Barbituráty, rifampicin, karbamazepin, fenytoin a další induktory jaterních enzymů mohou zvýšit jaterní clearance levothyroxinu.
Fenytoin (difenylhydantoin) by neměl být podáván intravenózně během léčby přípravkem Tirosint.
Propranolol . Levothyroxin zrychluje metabolismus propranololu.
Estrogen . Souběžné užívání estrogenní nebo estrogenové antikoncepce pro postmenopauzální hormonální substituční terapii může vyžadovat zvýšení dávky levothyroxinu.
Sertralin, chlorochin, proguanil . Tyto látky snižují účinnost levotyroxinu a zvyšují hladinu TSH v séru.
Kontrastní látky na bázi amiodaronu a jódu . Vzhledem k vysokému obsahu jódu mohou tato léčiva způsobit hypertyreózu nebo hypotyreózu. Zvláštní opatrnosti je třeba věnovat v případě stromatu s možnou funkční autonomií štítné žlázy.
Orlistat : Po souběžném podávání orlistatu a levothyroxinu se může objevit hypotyreóza a / nebo zhoršená kontrola hypotyreózy.
04.6 Těhotenství a kojení
TĚHOTENSTVÍ
U těhotných žen a během laktace by podávání přípravku nemělo být přerušeno, nicméně jeho podávání, stejně jako u jiných léků podávaných během těhotenství, by mělo být prováděno pouze v případě skutečné potřeby a pod přímým dohledem lékaře.
Potřebné dávky se mohou také zvýšit během těhotenství.
Zkušenosti ukázaly, že neexistuje žádný důkaz o teratogenitě vyvolané léčivem a / nebo fetální toxicitě u lidí v doporučených terapeutických dávkách. Příliš vysoké dávky levothyroxinu během těhotenství mohou mít negativní vliv na vývoj plodu a postnatální vývoj.
Během těhotenství by levothyroxin neměl být podáván v kombinaci s léky na hypertyreózu (antityroidní léky), protože přidání levotyroxinu může vyžadovat vyšší dávku antityroidního léčiva.
Vzhledem k tomu, že antityroidní léčiva, na rozdíl od levotyroxinu, mohou procházet placentou v dostatečném množství, aby se projevily farmakologické účinky, souběžná léčba levotyroxinem vyžadující vyšší dávku antityroidního léčiva by mohla u plodu vyvolat hypotyreózu. V důsledku toho musí být antithyroidní léky při hypertyreóze v těhotenství vždy podávány samostatně.
Těhotenství
Levothyroxin se vylučuje do mateřského mléka během laktace, ale koncentrace dosažené při doporučených terapeutických dávkách nejsou dostatečné k vyvolání vývoje hypertyreózy nebo potlačení sekrece TSH u novorozenců.
Vezměte prosím na vědomí, že perorální roztok Tirosint obsahuje ethanol (viz bod 4.4 Zvláštní upozornění a opatření pro použití).
04.7 Účinky na schopnost řídit a obsluhovat stroje
Nejsou známy žádné účinky na schopnost řídit a obsluhovat stroje.Vzhledem k možnému vzniku bolesti hlavy je však při řízení vozidel nebo provádění činností vyžadujících zvláštní ostražitost doporučena opatrnost.
04.8 Nežádoucí účinky
Příležitostně se mohou objevit srdeční příznaky (např. Angina pectoris, srdeční arytmie, palpitace) a křeče kosterního svalstva, zvláště na začátku terapie nebo v případě předávkování. Byla také zaznamenána tachykardie, nespavost, průjem, excitabilita, bolest hlavy. svalová slabost, ztráta hmotnosti, horečka, zvracení, změny v menstruačním cyklu, pseudotumor cerebri, třes, neklid a hyperhidróza. V těchto případech je vhodné na lékařskou pomoc snížit denní dávku nebo léčbu na několik dní přerušit.
Třídy frekvencí jsou definovány následovně: velmi časté (≥ 1/10); časté (≥ 1/100,
V případě přecitlivělosti mohou nastat alergické reakce.
04.9 Předávkování
Zvýšení hladiny T3 je spolehlivějším ukazatelem předávkování než zvýšení hladin T4 nebo fT4.
V případě předávkování a intoxikace se vyskytují středně závažné až závažné příznaky zhoršeného metabolismu (viz bod 4.8 Nežádoucí účinky). V těchto případech je indikováno přerušení příjmu a následná návštěva v závislosti na rozsahu předávkování.
Případy pokusu o sebevraždu levothyroxinem prokázaly bezpečnost užívání dávek levothyroxinu až 10 mg. Pokud není přítomna ischemická choroba srdeční, předávkování levothyroxinem nenaznačuje ohrožení životních funkcí (dýchání a cirkulace). Jednotlivé případy náhlé zástavy srdce byly hlášeny u pacientů, kteří léta zneužívají levothyroxin.
V případě akutního předávkování může být gastrointestinální absorpce snížena podáním živočišného uhlí. Léčba je obvykle symptomatická a podpůrná. V případě závažných beta-sympatomimetických účinků, jako je tachykardie, strach, agitovanost a hyperkineze, lze symptomy snížit „užíváním beta-blokátorů“ . Tyreostatika nejsou indikována, protože štítná žláza je již zcela v klidu.
V případě extrémně vysokých dávek (pokus o sebevraždu) může být užitečná plazmaferéza.
Předávkování levothyroxinem vyžaduje delší dobu sledování. Vzhledem k postupné transformaci levotyroxinu na liothyronin mohou příznaky trvat až 6 dní.
05.0 FARMAKOLOGICKÉ VLASTNOSTI
05.1 Farmakodynamické vlastnosti
Farmakoterapeutická skupina: hormony štítné žlázy.
ATC kód: H03AA01.
Thyroxin je fyziologicky produkovaný hormon štítnou žlázou. Hormonální aktivitu štítné žlázy provádějí jodované deriváty aminokyselin tyroninu, tj. Levotyroxin (T4) a trijodthyronin (T3), přítomné v glykoproteinu tyreoglobulinu. Hormony štítné žlázy určují zvýšení spotřeby kyslíku, v metabolismu sacharidů, tuky a bílkoviny, podporují růst a diferenciaci nezralého organismu, inhibují sekreci hypofyzárního thyrotropinu. Trijodthyronin i levothyroxin korigují změny hypotyreózy, a proto je terapeutická praxe podávání molekul exogenních hormonů nyní všeobecně rozšířená. Nabízejí výhody přímější proporcionality dávky ve vztahu k efektivním požadavkům na metabolické dávkování ve vztahu ke skutečným metabolickým potřebám .
05.2 Farmakokinetické vlastnosti
Levothyroxin se rychle a neúplně absorbuje v horním traktu tenkého střeva. Jeho vazba na plazmatické bílkoviny je téměř úplná: volný podíl je 0,05%. T 1/2 je přibližně 190 hodin, s mírným zvýšením hypotyreózy a mírné snížení hypertyreózy. Více než 80% levotyroxinu je metabolizováno deiodací v periferních tkáních.Některé jsou metabolizovány v játrech konjugací s glukuronidy a sírany a vylučovány žlučí. Malé množství se vylučuje beze změny. Hormony štítné žlázy stěží překračují placentární bariéru a jsou vylučovány do mateřského mléka pouze v minimálním množství.
05.3 Předklinické údaje vztahující se k bezpečnosti
Neexistují žádné informace pocházející z preklinických údajů, které by měly pro lékaře zásadní význam a nebyly dosud uvedeny v oddílech Souhrnu údajů o přípravku.
06.0 FARMACEUTICKÉ INFORMACE
06.1 Pomocné látky
96% ethanol, 85% glycerol.
06.2 Neslučitelnost
Irelevantní.
06.3 Doba platnosti
18 měsíců.
Doba použitelnosti léku po otevření fóliového sáčku je 15 dní.
Léčivý přípravek v jednodávkovém obalu musí být použit okamžitě po otevření: veškerý zbývající roztok musí být zlikvidován.
06.4 Zvláštní opatření pro skladování
Uchovávejte lék při teplotě nepřesahující + 25 ° C. Lék uchovávejte uvnitř těsně uzavřeného fóliového sáčku.
06.5 Charakter vnitřního obalu a obsah balení
Tirosint 25 mcg / 1 ml perorální roztok
Jednodávkový obal z polyetylenu s nízkou hustotou označený oranžovým štítkem. Pás 5 jednodávkových obalů zabalených ve spojeném PET / Alu / PE sáčku;
Tirosint 50 mcg / 1 ml perorální roztok
Jednodávkový obal z polyetylenu s nízkou hustotou označený bílým štítkem. Pás 5 jednodávkových obalů zabalených ve spojeném PET / Alu / PE sáčku;
Tirosint 75 mcg / 1 ml perorální roztok
Jednodávkový obal z polyetylenu s nízkou hustotou označený purpurovým štítkem. Pás 5 jednodávkových obalů zabalených ve spojeném PET / Alu / PE sáčku;
Tirosint 100 mcg / 1 ml perorální roztok
Jednodávkový obal z polyetylenu s nízkou hustotou označený žlutým štítkem. Pás 5 jednodávkových obalů zabalených ve spojeném PET / Alu / PE sáčku.
06.6 Návod k použití a zacházení
Žádné zvláštní pokyny.
Nepoužitý léčivý přípravek a odpad z tohoto přípravku musí být zlikvidován v souladu s místními předpisy.
07.0 DRŽITEL ROZHODNUTÍ O REGISTRACI
IBSA Farmaceutici Italia Srl, via Martiri di Cefalonia, 2, 26900 Lodi
08.0 REGISTRAČNÍ ČÍSLO
Tirosint 25 mcg / 1 ml perorální roztok - 30 jednodávkových obalů po 1 ml - AIC 034368074
Tirosint 50 mcg / 1 ml perorální roztok - 30 jednodávkových obalů po 1 ml - AIC 034368086
Tirosint 75 mcg / 1 ml perorální roztok - 30 jednodávkových nádobek po 1 ml - AIC 034368098
Tirosint 100 mcg / 1 ml perorální roztok - 30 jednodávkových obalů po 1 ml - AIC 034368100
09.0 DATUM PRVNÍ REGISTRACE NEBO PRODLOUŽENÍ REGISTRACE
Datum první registrace: 06.12.1999
Datum posledního obnovení: 06.12.2009