Aktivní složky: Mepivacaine (Mepivacaine hydrochloride)
CARBOCAINE 10 mg / ml injekční roztok
CARBOCAINE 20 mg / ml injekční roztok
Zdroj příbalové informace: AIFA (Italská agentura pro léčivé přípravky). Obsah zveřejněný v lednu 2016. Přítomné informace nemusí být aktuální.
Chcete-li mít přístup k nejaktuálnější verzi, doporučujeme navštívit webovou stránku AIFA (Italská agentura pro léčivé přípravky). Prohlášení a užitečné informace.
01.0 NÁZEV LÉČIVÉHO PŘÍPRAVKU
CARBOCAINE
02.0 KVALITATIVNÍ A KVANTITATIVNÍ SLOŽENÍ
CARBOCAINE 10 mg / ml injekční roztok
1 ml obsahuje:
účinná látka: mepivacaini hydrochloridum 10 mg
CARBOCAINE 20 mg / ml injekční roztok
1 ml obsahuje:
účinná látka: mepivacaini hydrochloridum 20 mg
Úplný seznam pomocných látek viz bod 6.1.
03.0 LÉKOVÁ FORMA
Injekční roztok.
04.0 KLINICKÉ INFORMACE
04.1 Terapeutické indikace
Karbocain je indikován ve všech intervencích týkajících se:
- obecná chirurgie (drobná operace)
- Porodnictví a gynekologie
- urologie
- oftalmologie (retro-bulbární blok atd.)
- dermatologie (odstranění bradavic, cyst, dermoidů atd.)
- otolaryngologie (tonzilektomie, rhinoplastika, intervence na středním uchu atd.)
- ortopedie (redukce zlomenin a dislokací atd.)
- všeobecné lékařství (nehody, neuralgie atd.)
- sportovní medicína (svalové napětí, meniskopatie atd.).
04.2 Dávkování a způsob podání
Maximální dávka u zdravého dospělého (neléčeného sedativy) při jednorázovém podání nebo při několika opakovaných podáních za méně než 90 minut je 7 mg / kg, aniž by překročila 550 mg. Celková dávka za 24 hodin nesmí nikdy překročit 1 000 mg ; v pediatrii nepřekračujte 5-6 mg / kg.
Pokud se používá prodloužená blokáda, například opakovaným podáním, je třeba vzít v úvahu riziko dosažení toxických plazmatických koncentrací a indukce lokálních nervových lézí.
Aby se zabránilo intravaskulárnímu podání, je nutné opakovaně odsávat před a během podávání hlavní dávky, která by měla být podávána pomalu nebo ve zvyšujících se dávkách, pečlivě sledovat vitální funkce pacienta a udržovat verbální kontakt.
Náhodné intravaskulární podání lze rozpoznat podle dočasného zvýšení srdeční frekvence, zatímco náhodné intratekální podání lze rozpoznat podle příznaků spinální blokády.
Pokud se objeví známky toxicity, injekce by měla být okamžitě zastavena.
Doporučené dávky:
Chirurgická operace
Peridurální a kaudální blok: až 400 mg dosaženo 15-30 ml 1% roztoku nebo 10-20 ml 2% roztoku.
Paravertebrální blok: až 400 mg s 1% roztokem pro hvězdicovitý gangliový blok a pro vegetativní bloky, při 1–2% pro paravertebrální blok somatických nervů.
Nervový blok periferní cervikální, brachiální, mezižeberní, paracervikální, pubendální a nervová zakončení: až 400 mg dosažitelné pomocí 5-20 ml 1% nebo 2% roztoku v závislosti na oblasti a rozsahu bloku.
Infiltrace: až 400 mg ve vztahu k oblasti zásahu, získatelná s proměnlivými objemy až do 40 ml 0,5-1% roztoku.
Porodnictví
Paracervikální blok: až 200 mg během 90 minut lze získat 10 ml 1% roztoku na každou stranu.
Děti
Vzhledem k narušenému jaternímu metabolismu by mepivakain neměl být používán u novorozenců.
Zvláštní populace
Porucha funkce jater
U pacientů s poruchou funkce jater není při chirurgické anestezii nutné žádné snížení dávky. Pokud se používají prodloužené bloky, například podáním opakovaných dávek mepivakainu, měly by být opakované dávky mepivakainu sníženy o 50% u pacientů s onemocněním jater stupně „Child-Pugh“ stupně C a celková dávka 750 mg 24hodinového mepivakainu by neměla být překročit (viz bod 4.4).
Porucha funkce ledvin
Při chirurgické anestezii po dobu až 24 hodin u pacientů s poruchou funkce ledvin není nutné snižovat dávku (viz body 4.4 a 5.2).
Varování: lahvičky neobsahují paraseptické pomocné látky, které by měly být použity pro jedno podání. Veškeré zásoby budou vyřazeny.
04.3 Kontraindikace
Přecitlivělost na léčivou látku, na jiná lokální anestetika amidového typu, na jiné z chemického hlediska blízké příbuzné látky nebo na kteroukoli pomocnou látku.
Známé nebo předpokládané těhotenství.
04.4 Zvláštní upozornění a vhodná opatření pro použití
Techniky lokální nebo regionální anestézie, s výjimkou těch, které jsou extrémně jednoduché, musí být vždy prováděny v adekvátně vybavených prostorách a kvalifikovaným personálem. Je nutné mít okamžitou dostupnost vybavení a léků nezbytných pro sledování nouzové resuscitace.
U pacientů podstupujících velkou blokádu nebo léčených vysokými dávkami léčiva musí být před podáním lokálního anestetika zaveden intravenózní katétr. Diagnostika a léčba nežádoucích účinků, systémové toxicity nebo jiných komplikací (4,9 „Předávkování“).
Anestetický roztok musí být opatrně vstříknut v malých dávkách přibližně 10 sekund po preventivní aspiraci. Zvláště, když je nutné infiltrovat velmi vaskularizované oblasti, je vhodné nechat přibližně dvě minuty projít, než přejdete ke skutečnému lokoregionálnímu bloku.
Přípravek by měl být používán s naprostou opatrností u subjektů podstupujících léčbu IMAO nebo tricyklickými antidepresivy.
Před použitím musí lékař zjistit fyzický stav subjektů, které mají být léčeny.
Je třeba se vyvarovat předávkování anestetikem a nikdy mu nepodat dvě maximální dávky bez minimálního intervalu 24 hodin.
Je však nutné použít nejnižší dávky a koncentrace, které mohou umožnit dosažení požadovaného účinku.
Některé techniky místního znecitlivění mohou být spojeny se závažnými nežádoucími účinky, bez ohledu na použité místní anestetikum, jako například:
- Centrální nervový blok: může způsobit kardiovaskulární depresi, zejména v případě hypovolémie. Epidurální anestezie by měla být používána s opatrností u pacientů se sníženou kardiovaskulární funkcí;
- Retrobulbární injekce: ve velmi vzácných případech se mohou dostat do subarachnoidálního prostoru mozku a způsobit dočasnou slepotu, kardiovaskulární kolaps, apnoe, křeče atd. Takové reakce musí být okamžitě diagnostikovány a léčeny;
- Retro a peribulbární injekce lokálních anestetik: nesou nízké riziko trvalé svalové dysfunkce v oku. Mezi primární příčiny patří trauma a / nebo lokální toxické účinky na svaly a / nebo nervy. Závažnost těchto tkáňových reakcí souvisí s rozsahem traumatu, koncentrací lokálního anestetika a délkou expozice tkáně lokálnímu anestetiku. Jako u všech lokálních anestetik je proto nutné použít nejnižší dávky a koncentrace. může umožnit dosažení požadovaného účinku. Vazokonstriktory mohou zhoršit tkáňové reakce a měly by být použity pouze tehdy, je -li to uvedeno.
- Náhodné intraarteriální injekce do kraniální a cervikální oblasti mohou způsobit závažné příznaky i při nízkých dávkách.
- Karbocain se nedoporučuje při porodu a porodu, protože placentární pasáž mepivakainu je relativně vysoká, zatímco metabolismus novorozenců je pomalý. To zvyšuje potenciální toxicitu pro plod a novorozence.
- Kontinuální intraartikulární infuze není schválenou indikací pro karbocain.
Postmarketingové případy chondrolýzy u pacientů, kteří dostávali kontinuální pooperační intraartikulární infuzi lokálních anestetik, byly zaznamenány výhradně v Severní Americe. Většina hlášených případů chondrolýzy se týkala ramenního kloubu. Příčinná souvislost nebyla prokázána.
Aby se snížilo riziko nebezpečných vedlejších účinků, je třeba věnovat zvláštní pozornost:
• pacienti s pokročilým onemocněním jater nebo těžkou poruchou funkce ledvin.
U pacientů s pokročilým onemocněním jater Child-Pugh stupně C údaje z lidokainu naznačují, že clearance může být snížena přibližně o 50% (viz bod 4.2).
Klinicky relevantní pokles clearance mepivakainu se očekává pouze u pacientů s těžkou hemodialýzou s poruchou funkce ledvin (CL (cr)).
Snížení clearance nevede k toxicitě způsobené vysokými plazmatickými koncentracemi po podání jednotlivých dávek v chirurgické anestezii.Při chronické renální insuficienci je však clearance metabolitu PPX vylučovaného ledvinami narušena a po opakovaném podání může být možné . ověřit akumulaci (viz bod 4.2);
• pacienti s částečnou nebo úplnou srdeční blokádou, protože lokální anestetika mohou snižovat srdeční vedení;
• starší pacienti nebo pacienti v nejistých obecných podmínkách;
• Pacienti léčení antiarytmiky třídy III (např. Amiodaron) by měli být pečlivě sledováni a mělo by být zváženo monitorování EKG, protože účinky na srdeční úroveň mohou být aditivní;
• Injekční roztok karbocainu je pravděpodobně porfyrinogenní a měl by být předepisován pouze pacientům s akutní porfyrií, pokud nejsou k dispozici bezpečnější alternativy. U zranitelných pacientů je třeba přijmout příslušná opatření.
N.B. Pacienti ve špatných obecných podmínkách v důsledku věku nebo jiných kompromitujících faktorů, jako je částečný nebo úplný blok srdečního vedení, pokročilé onemocnění jater nebo závažné poškození ledvin, vyžadují zvláštní pozornost navzdory skutečnosti, že regionální anestezie je často anestetickou technikou volby u těchto pacientů.
Epidurální anestezie může způsobit hypotenzi a bradykardii. Riziko lze snížit předplněním oběhu krystaloidními nebo koloidními roztoky.
Hypotenze by měla být léčena okamžitě podáním, případně opakovaným, sympatomimetikem, jako je efedrin 5-10 mg intravenózně.
04.5 Interakce s jinými léčivými přípravky a jiné formy interakce
Mepivakain by měl být používán s opatrností u pacientů léčených jinými lokálními anestetiky nebo látkami strukturně podobnými lokálním anestetikům amidového typu, např. Některá antiarytmika, jako je mexiletin, protože systémové toxické účinky jsou aditivní. U pacientů léčených antiarytmiky třídy III (např. Amiodaron) se doporučuje opatrnost navzdory absenci specifických studií interakcí tříd léčiv (viz bod 4.4).
Zvláštní opatrnosti je třeba u subjektů léčených IMAO nebo tricyklickými antidepresivy (viz bod 4.4).
04.6 Těhotenství a kojení
Těhotenství
Přípravek je kontraindikován v případech potvrzeného nebo předpokládaného těhotenství.
Mepivakain se během porodu a porodu nedoporučuje (viz 4.4).
Čas krmení
Stejně jako ostatní lokální anestetika může být mepivakain vylučován do mateřského mléka.
04.7 Účinky na schopnost řídit a obsluhovat stroje
Místní anestetika, kromě přímého anestetického účinku, mohou mít velmi mírný vliv na mentální funkce a koordinaci, a to i při absenci zjevné toxicity centrálního nervového systému, a mohou dočasně negativně ovlivnit pohyb a stupeň bdělosti.
04.8 Nežádoucí účinky
Všeobecné
Profil nežádoucích účinků karbocainu je srovnatelný s profilem jiných lokálních anestetik amidového typu. Nežádoucí účinky léčiva je obtížné odlišit od fyziologických účinků vyplývajících z blokování vedení nervů (jako je snížení krevního tlaku, bradykardie) a od událostí způsobených injekcí přímo (např. Traumatizace nervových vláken) nebo nepřímo (např. Epidurální absces)).
Mohou se vyskytnout toxické reakce a alergické reakce jak na anestetikum, tak na vazokonstriktor. Mezi prvními jsou hlášeny jevy centrální nervové stimulace se vzrušením, třesem, dezorientací, závratěmi, mydriázou, zvýšeným metabolismem a tělesnou teplotou a u velmi vysokých dávek trizmem a křeče; pokud je zapojena medulla oblongata, dochází ke sdílení kardiovaskulárních, respiračních a emetických center s pocením, arytmiemi, hypertenzí, tachypnoe, bronchodilatací, nauzeou a zvracením. Periferní účinky mohou ovlivnit kardiovaskulární systém s bradykardií a vazodilatací. Alergické reakce se vyskytují většinou u přecitlivělých subjektů, ale mnoho případů je hlášeno s absencí individuální přecitlivělosti na anamnézu.Místní projevy zahrnují různé kožní vyrážky, kopřivku, svědění; obecné povahy bronchospasmus, laryngeální edém až kardiorespirační kolaps z anafylaktického šoku .
Tabulka nežádoucích účinků léčiva
* Častější nežádoucí účinky po epidurálním bloku
Akutní systémová toxicita
Systémové toxické reakce primárně zahrnují centrální nervový systém (CNS) a kardiovaskulární systém (CVS). Tyto reakce jsou způsobeny „vysokou koncentrací lokálního anestetika v krvi, která může být vyvolána“ náhodnou intravaskulární injekcí, předávkováním nebo výjimečně rychlou absorpcí z „vysoce vaskularizované oblasti (viz bod 4.4). Reakce CNS jsou podobné. U všech lokálních anestetik amidový typ, zatímco srdeční reakce jsou více závislé na léku, a to jak z kvantitativního, tak z kvalitativního hlediska.
K toxicitě centrálního nervového systému často dochází postupně, s příznaky a známkami rostoucí závažnosti. Prvními příznaky jsou obvykle točení hlavy, parestézie v cirkumorální oblasti, necitlivost jazyka, tinnitus a poruchy vidění. Dysartrie, záškuby a svalové třesy jsou vážnějšími projevy a předcházejí vzniku generalizovaných křečí.Tyto příznaky by neměly být zaměňovány s eretickým chováním.
Může následovat bezvědomí a velké záchvaty, které mohou trvat několik sekund až několik minut. Po křečích dochází rychle k hypoxii a hyperkapnii v důsledku zvýšené svalové aktivity, rušení normálního dýchání a nedostatku průchodnosti dýchacích cest. V závažných případech může dojít k apnoe. Acidóza, hyperkalémie, hypokalcemie a hypoxie zvyšují a rozšiřují toxické účinky lokálních anestetik.
Návrat pacienta do počátečního klinického stavu je důsledkem redistribuce lokálního anestetika z centrálního nervového systému a následného metabolismu a vylučování. Obnova může být rychlá, pokud nebylo podáno velké množství léčiva.
V závažných případech se mohou objevit kardiovaskulární účinky, kterým obvykle předcházejí příznaky toxicity centrálního nervového systému.
U pacientů podstupujících celkovou anestezii nebo hluboce sedativních mohou symptomy prodromálního centrálního nervového systému chybět. V důsledku vysokých systémových koncentrací lokálních anestetik může dojít k hypotenzi, bradykardii, arytmiím a dokonce k zástavě srdce. Ve vzácných případech došlo k zástavě srdce bez prodromálních účinků centrálního nervového systému.
Léčba akutní systémové toxicity
Podávání lokálního anestetika by mělo být okamžitě přerušeno, pokud se objeví známky akutní systémové toxicity a symptomy CNS (křeče, deprese CNS) by měly být rychle léčeny vhodnou ventilací / respiračními pomůckami a podáváním antikonvulziv.
Pokud dojde k zástavě oběhu, je třeba okamžitě provést kardiopulmonální resuscitaci. Je životně důležité zajistit optimální okysličení, ventilaci, podpořit oběh a léčit acidózu.
V případě kardiovaskulární deprese (hypotenze, bradykardie) by měla být zvážena léčba intravenózními tekutinami, vazokonstriktory, chronotropními a nebo inotropními látkami. Dávky podávané dětem by měly brát v úvahu věk a hmotnost.
Měl by být podán kyslík a v případě potřeby by měla být provedena asistovaná ventilace (maska a vak Ambu nebo intubace trachey). Pokud záchvaty spontánně neustávají po 15–20 sekundách, je třeba podat intravenózní antikonvulzivum, aby byla zajištěna adekvátní ventilace a okysličení, např. Intravenózní thiopental sodný 1–3 mg / kg. Alternativně lze diazepam 0,1 mg / kg tělesné hmotnosti podávat intravenózně, i když je jeho účinek pomalý. Prodloužené záchvaty mohou narušit ventilaci a okysličení pacienta.V tomto případě podávání svalové relaxancie (jako je sukcinylcholin 1 mg / kg tělesné hmotnosti) usnadňuje ventilaci a kontrolu kyslíku. V takových situacích je třeba okamžitě zvážit endotracheální intubaci. V případě evidentní kardiovaskulární deprese (hypotenze, bradykardie) lze podat sympatomimetikum, například efedrin 5-10 mg. Podání lze v případě potřeby opakovat po 2 - 3 minuty.
Je třeba se vyvarovat používání žárovkových analeptik, aby nedošlo ke zhoršení situace zvýšením spotřeby kyslíku.Možné křeče lze kontrolovat použitím diazepamu v dávce 10-20 mg intravenózně; místo toho se nedoporučují barbituráty, které mohou zvýraznit bulbární depresi. Cirkulaci lze podpořit podáváním kortikoidů ve vhodných dávkách intravenózně.; Zředěné roztoky mohou být přidány alfa-beta-stimulanty s vazokonstrikčním účinkem (mefentermin, metaraminol a další) nebo atropin sulfát.
Jako antacidum lze hydrogenuhličitan sodný použít v cílené koncentraci, intravenózně.
Hlášení podezření na nežádoucí účinky
Hlášení podezření na nežádoucí účinky, které se vyskytnou po registraci léčivého přípravku, je důležité, protože umožňuje průběžné sledování poměru přínosů a rizik tohoto léčivého přípravku. Zdravotničtí pracovníci jsou povinni hlásit podezření na nežádoucí účinky prostřednictvím národního systému hlášení. Webová stránka www.agenziafarmaco .gov.it/it/responsabili.
04.9 Předávkování
Náhodná intravaskulární injekce lokálních anestetik může způsobit okamžité systémové toxické reakce (v rozmezí sekund až minut). V případě předávkování se systémová toxicita projeví později (15–60 minut po injekci), což je způsobeno zpomaleným zvýšením krevních koncentrací lokálních anestetikum (viz bod 4.8).
05.0 FARMAKOLOGICKÉ VLASTNOSTI
05.1 Farmakodynamické vlastnosti
Farmakoterapeutická skupina: lokální anestetika - škroby.
ATC kód: N01BB03.
Mepivacaine hydrochloride (Carbocaine) je rychle působící, středně trvanlivé, lokální anestetikum amidového typu. Jeho síla je podobná lidokainu. 2% roztok pro epidurální podávání má trvání účinku 1,5–2 hodiny a až 5 hodin s bloky periferních nervů. 1% roztok má nižší účinek na vlákna motorických nervů a delší dobu trvání kratšího účinku. nástup aktivity a trvání lokálního anestetického účinku mepivakainu závisí na dávce a místě podání.
Stejně jako ostatní lokální anestetika mepivakain reverzibilně blokuje vedení nervů a brání iontům sodíku ve vstupu přes buněčnou membránu nervových vláken. Sodíkový kanál membrány nervových vláken je považován za receptor, na který působí lokální anestetika.
Místní anestetika mohou mít podobné účinky na jiné excitabilní membrány, jako je mozek a myokard. Pokud se nadměrné množství léčiva dostane do systémového oběhu, mohou se objevit symptomy a příznaky toxicity, postihující hlavně centrální nervový a kardiovaskulární systém.
K toxicitě centrálního nervového systému dochází při nižších plazmatických koncentracích a obecně předchází kardiovaskulárním účinkům (viz bod 4.8). Mezi přímé účinky lokálních anestetik na myokard patří pomalá vodivost, negativní inotropismus až do zástavy srdce.
Po epidurálním podání se mohou objevit nepřímé kardiovaskulární efekty (hypotenze, bradykardie), které souvisejí s rozšířením souběžného sympatického bloku.
05.2 Farmakokinetické vlastnosti
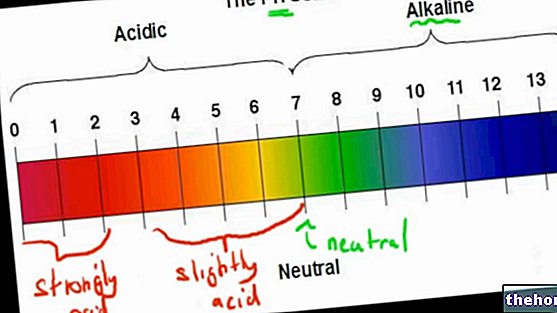
Mepivakain má pKa 7,8 a rozdělovací koeficient olej / voda 0,8.
Maximální hladina karbocainu v krvi závisí na dávce, způsobu podání a vaskularitě místa vpichu. Distribuční objem v ustáleném stavu je 84 litrů. Mepivakain se ze 78% váže na plazmatické bílkoviny a hlavně na alfa-1-kyselý glykoprotein.
Clearance mepivakainu probíhá metabolickými procesy převážně v játrech a závisí na průtoku krve játry a aktivitě metabolizujících enzymů.Celková clearance mepivakainu je 0,8 litru za minutu, konečný poločas je 1,9 hodiny a jaterní extrakce poměr 0,5.
Terminální poločas u novorozence je 3krát vyšší než u dospělého.
Mepivakain prochází placentární bariérou a snadno se dosáhne rovnováhy mezi vázanými a volnými frakcemi. Stupeň vazby na plazmatické bílkoviny u plodu je menší než u matky, což vede k nižší celkové plazmatické koncentraci u plodu.
Dostupné informace o vylučování mepivakainu do mateřského mléka nejsou dostatečné k určení rizika pro kojence.
Pouze 4% mepivakainu se vylučuje v nezměněné formě močí. Léčivo je degradováno hydroxylací a konjugací. Přibližně 50% přechází do žluči ve formě metabolitů a vylučuje se močí, zatímco pouze malé množství se nachází ve stolici. Hlavními metabolity jsou 3-OH derivát (16%), 4-OH derivát (12%) a N-demethylovaný derivát PPX (2,5%).
Porucha funkce ledvin
Porucha funkce ledvin má malý nebo žádný vliv na snášenlivost mepivakainu při krátkodobém použití v chirurgické anestezii.
Plazmatické koncentrace mepivakainu byly hodnoceny po axilárním bloku mepivakainem bez adrenalinu (600 mg pro axilární blok a 50 mg pro doplnění) u 8 pacientů s terminálním chronickým selháním ledvin.
Celkové plazmatické koncentrace vyjádřené v μg / ml jako mediány a jejich rozsahy byly 1,69 (1,23-7,78) za 5 minut, 5,61 (4,36-8,19) za 30 minut, 8,28 (3,83-11,21) za 60 minut, 7,93 (5,63-11,1) v 90 minutách a 6,49 (5,56-8,35) v 150 minutách. Nebyly pozorovány žádné příznaky toxicity. Pro srovnání, pacienti bez renální insuficience, kteří dostali 600 mg mepivakainu na blokádu axilárního plexu, měli průměrné celkové plazmatické koncentrace 3,33 mcg / ml s jediným vrcholem 5,21 mikrog / ml.
Pacienti s chronickým selháním ledvin mají zvýšené koncentrace AAG, a proto zvýšenou vazbu na plazmatické bílkoviny a zvýšené celkové koncentrace, zatímco koncentrace volného, farmakologicky aktivního mepicavainu nemusí být zvýšena na úrovně, kde dochází k toxicitě.
Renální clearance metabolitu PPX významně koreluje s clearance kreatininu. Nedostatek korelace mezi celkovou expozicí, vyjádřenou jako AUC, s clearance kreatininu naznačuje, že celková clearance PPX zahrnuje kromě renální exkrece i nerenální eliminaci. Někteří pacienti s poruchou funkce ledvin mohou vykazovat zvýšenou expozici PPX v důsledku snížené nerenální clearance.Vzhledem ke snížené CNS toxicitě PPX ve srovnání s mepivakainem jsou klinické důsledky považovány při krátkodobé léčbě za zanedbatelné.
05.3 Předklinické údaje vztahující se k bezpečnosti
Ve studiích na zvířatech jsou známky a příznaky toxicity pozorované po vysokých dávkách mepivakainu výsledkem účinku na centrální nervový a kardiovaskulární systém. Ve studiích reprodukční toxicity nebyly pozorovány žádné nežádoucí účinky související s léčivem. Mutagenní potenciál mepivakainu nebyl studován. Vzhledem k oblasti a délce terapeutického použití léčiva nebyly provedeny studie kancerogenity s mepivakainem.
06.0 FARMACEUTICKÉ INFORMACE
06.1 Pomocné látky
Carbocaine 10 mg / ml injekční roztok ve skleněné ampulce
chlorid sodný (tonikum),
voda na injekci.
Carbocaine 20 mg / ml injekční roztok v polyethylenové ampulce
chlorid sodný (tonikum),
hydroxid sodný (regulátor pH),
kyselina chlorovodíková (regulátor pH),
voda na injekci.
06.2 Neslučitelnost
Rozpustnost mepivakainu nad pH 6,5 je omezená. To je třeba vzít v úvahu při přidávání alkalických roztoků, jako jsou uhličitany, které mohou roztok vysrážet.
06.3 Doba platnosti
Carbocaine 10 mg / ml injekční roztok ve skleněné ampulce
Platnost neporušeného zabaleného výrobku ve všech jeho prezentacích je 3 roky.
Carbocaine 20 mg / ml injekční roztok v polyethylenové ampulce
Platnost neporušeného zabaleného výrobku ve všech jeho prezentacích je 2 roky.
06.4 Zvláštní opatření pro skladování
Carbocaine 10 mg / ml a 20 mg / ml injekční roztok
Uchovávejte při teplotě do 25 ° C.
Roztoky neobsahují konzervační látky a musí být použity okamžitě po otevření lahvičky.Zbytkové léčivo musí být zlikvidováno.
Opakovaná sterilizace karbocainu se nedoporučuje.
06.5 Charakter vnitřního obalu a obsah balení
Na trhu nemusí být všechny velikosti balení.
Carbocaine 10 mg / ml injekční roztok
5 a 10 ml lahvičky z neutrálního skla
5 ampulí po 5 ml - 5 ampulí po 10 ml.
Carbocaine 20 mg / ml injekční roztok
5ml polyetylenové lahvičky
10 lahviček po 5 ml.
06.6 Návod k použití a zacházení
Žádné zvláštní pokyny.
07.0 DRŽITEL ROZHODNUTÍ O REGISTRACI
Aspen Pharma Trading Limited
3016 Citywest Business Campus
Dublin24
Irsko
08.0 REGISTRAČNÍ ČÍSLO
Carbocaine 10 mg / ml injekční roztok
- 5 lahviček 5 ml - AIC 016691558
- 5 lahviček 10 ml - AIC 016691560
Carbocaine 20 mg / ml injekční roztok
- 10 lahviček 5 ml - AIC 016691634
09.0 DATUM PRVNÍ REGISTRACE NEBO PRODLOUŽENÍ REGISTRACE
13.04.1961 / červen 2005
Carbocaine 10 mg / ml injekční roztok
- 5 lahviček 5 ml: 30.10.2003 / červen 2005
- 5 ampulí 10 ml: 30.10.2003 / červen 2005
Carbocaine 20 mg / ml injekční roztok
- 10 ampulí 5 ml: 26.07.2016
10.0 DATUM REVIZE TEXTU
Rozhodnutí AIFA ze dne 25. března 2017