Všeobecnost
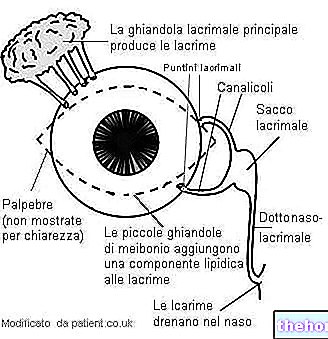
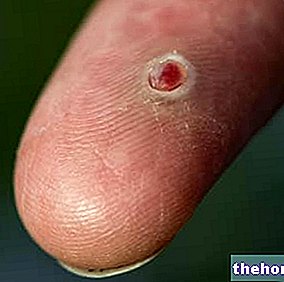
Keratokonus je onemocnění, které způsobuje deformaci rohovky (průhledný oční povrch umístěný před duhovkou, který funguje jako konvergující čočka umožňující správný průchod světla směrem k vnitřním strukturám oka).

Keratokonus neumožňuje správný průchod světla směrem k vnitřním očním strukturám a upravuje refrakční sílu rohovky, což způsobuje zkreslení vidění.
Příznaky
Další informace: Příznaky keratokonu
Keratokonus je pomalu progresivní onemocnění. Deformace rohovky může postihnout jedno nebo obě oči, i když symptomy na jedné straně mohou být výrazně horší než na druhé (onemocnění se může projevit v bilaterální asymetrické formě).

Příznaky keratokonu mohou zahrnovat:
- Zkreslené vidění;
- Zvýšená citlivost na světlo (fotofobie);
- Mírné podráždění očí;
- Rozmazané vidění
- Dvojité vidění se zavřeným jedním okem (monokulární polyopie).
Keratokonus často postupuje pomalu v průběhu 10–20 let, než se stabilizuje.
Během vývoje stavu jsou nejčastějšími projevy:
- Zraková ostrost zhoršená na všechny vzdálenosti;
- Snížené noční vidění
- Zvýšená krátkozrakost nebo kerotokonový astigmatismus;
- Časté změny dioptrických brýlí
- Neschopnost nosit tradiční kontaktní čočky.
Občas může keratokonus postupovat rychleji, což způsobuje edém rohovky a zjizvení. Přítomnost jizevnaté tkáně na povrchu rohovky určuje ztrátu její homogenity a průhlednosti; v důsledku toho může dojít k opacitě, která výrazně snižuje vidění.
Abnormality rohovky nebo léze související s keratokonusem mohou významně ovlivnit schopnost provádět jednoduché úkoly, jako je řízení, sledování televize nebo čtení knihy.
Příčiny
Přesná příčina keratokonusu zatím není známa. Někteří vědci se domnívají, že důležitou roli hraje genetika, protože se odhaduje, že přibližně 10–15% postižených lidí má alespoň jednoho člena rodiny se stejným stavem (důkaz genetiky přenosu).
Kromě toho je keratokonus často spojován s:
- poranění nebo poškození rohovky: intenzivní tření očí, chronické podráždění, dlouhodobé nošení kontaktních čoček atd.
- Jiné oční stavy, včetně: retinitis pigmentosa, retinopatie předčasně narozeného dítěte a jarní keratokonjunktivitida.
- Systémová onemocnění: Leberova vrozená amauróza, Ehlers-Danlosův syndrom, Downův syndrom a osteogenesis imperfecta.
Někteří vědci se domnívají, že nerovnováha v enzymatické aktivitě v rohovce ji může učinit náchylnější k oxidačnímu poškození volnými radikály a jinými oxidujícími druhy. Jednotlivé proteázy vykazují známky zvýšené aktivity a působení tím, že porušují část příčných vazeb mezi kolagenovými vlákny ve stromatu (nejhlubší část rohovky). Tento patologický mechanismus by vedl k oslabení rohovkové tkáně s následným snížením tloušťky a biomechanické odolnosti.
Diagnóza
Včasná diagnostika může zabránit dalšímu poškození a ztrátě zraku. Při rutinní oční prohlídce lékaři kladou pacientovi otázky týkající se zrakových příznaků a jakékoli rodinné predispozice, poté pomocí měření refrakce oka kontrolují, zda nedochází k nepravidelnému astigmatismu a dalším problémům. Oční lékař vás může požádat, abyste se podívali na zařízení a určili, která kombinace optických čoček umožňuje nejostřejší vidění. K měření zakřivení vnějšího povrchu rohovky a rozsahu refrakčních vad se používá keratometr. V závažných případech nemusí tento nástroj stačit ke stanovení správné diagnózy.
Ke stanovení tvaru rohovky mohou být zapotřebí další diagnostické testy. Tyto zahrnují:
- Retinoskopie: hodnotí projekci a odraz světelného paprsku na sítnici pacienta a zkoumá, jak je zaostřeno na zadní část oka, a to i při předklonu a záklonu světelného zdroje. Keratoconus patří mezi oční podmínky, které vykazují nůžkový reflex (dva pásy se přibližují a vzdalují jako čepele nůžek).
- Vyšetření štěrbinové lampy: Pokud z retinoskopie vyplyne podezření na keratokonus, lze toto vyšetření provést. Lékař usměrňuje paprsek světla do oka a pomocí mikroskopu s nízkým výkonem prohlíží oční struktury a hledá potenciální defekty v rohovce nebo jiných částech oka. Vyšetření štěrbinovou lampou vyhodnocuje tvar povrchu rohovky a hledá další specifické rysy keratokonu, jako je prsten Kayser-Fleischer. Skládá se ze žlutohnědě nazelenalé pigmentace na periferii rohovky, způsobené ukládáním hemosiderinu v epitelu rohovky a patrné při vyšetření filtrem s kobaltovým modrým. Kayser-Fleischerův prsten je přítomen v 50% případů keratokonu.Test lze opakovat po podání mydriatických očních kapek k rozšíření zornic a vizualizaci zadní části rohovky.
- Keratometrie: Tato neinvazivní technika promítá sérii soustředných prstenců světla na rohovku. Oční lékař měří odraz světelných paprsků, aby určil zakřivení povrchu.
- Topografie rohovky (mapování rohovky): toto diagnostické vyšetření vám umožňuje vytvořit topografickou mapu předního povrchu oka. K promítání světelných obrazců na rohovku a měření její tloušťky se používá počítačový optický přístroj. Když je keratokonus na počátku fáze, topografie rohovky vykazuje jakékoli zkreslení nebo jizvy na rohovce Alternativně lze použít optickou koherentní tomografii (OCT).
Léčba
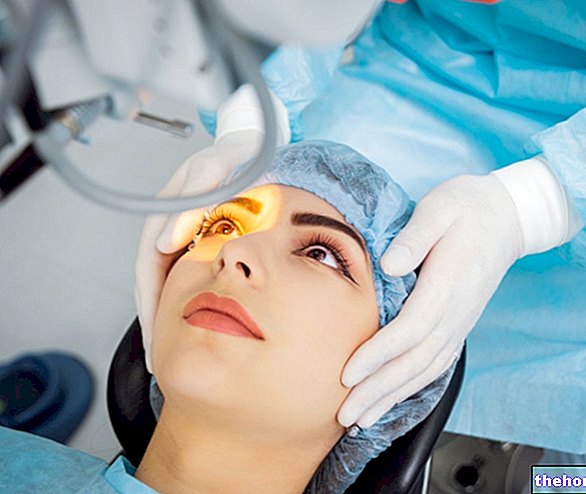
Léčba keratokonusu často závisí na závažnosti symptomů a na tom, jak rychle stav postupuje. Během počáteční fáze lze zrakovou vadu napravit dioptrickými brýlemi a měkkými nebo polotuhými kontaktními čočkami. V průběhu času však nemoc nevyhnutelně ztenčuje rohovku, což jí dává stále nepravidelnější tvar, který by mohl způsobit, že tato zařízení již nebudou dostačující. Pokročilý keratokonus může vyžadovat transplantaci rohovky.