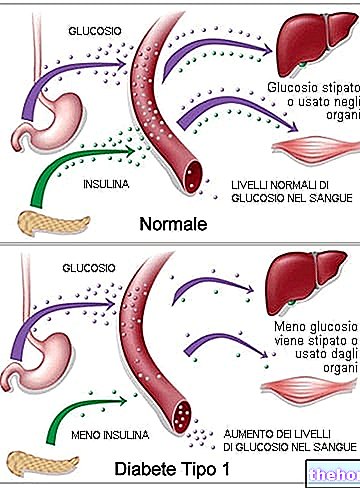
Krátce si připomeňme, že inzulín je nezbytný hormon, který umožňuje průchod glukózy z krve do buněk a brání tomu, aby jeho koncentrace v krvi (glykémie) stoupala příliš vysoko. Ne všechny buňky těla potřebují inzulín k absorpci glukózy; „hormon je nezbytný pro svaly a tukovou tkáň, které samy tvoří asi 60% tělesné hmotnosti.
V reakci na inzulínovou rezistenci tělo zavádí kompenzační mechanismus založený na zvýšeném uvolňování inzulínu, v těchto případech mluvíme o hyperinzulinémii, tj. O vysokých hladinách hormonu v krvi. Pokud je v počátečních fázích tato kompenzace schopna udržet hladinu glukózy v krvi na normálních úrovních (euglykemie), v pokročilém stádiu nejsou buňky pankreatu zodpovědné za produkci inzulinu schopny přizpůsobit její syntézu; výsledkem je zvýšení postprandiální glykémie.

Konečně, v plně rozvinuté fázi, další snížení plazmatické koncentrace inzulínu - v důsledku postupného vyčerpání beta -buněk pankreatu - určuje nástup hyperglykémie i na lačno.
Není proto překvapením, že inzulínová rezistence je často předpokojem diabetu.
Abychom porozuměli biologickým důvodům této negativní evoluce, je nutné mít dostatečné znalosti o regulačních mechanismech glykémie a o hormonech, které se na ní podílejí. Stručně řečeno, inzulínová rezistence určuje:
- zvýšení hydrolýzy triglyceridů v tukové tkáni, s nárůstem mastných kyselin v plazmě;
- snížení příjmu glukózy ve svalech, s následným snížením ukládání glykogenu;
- větší jaterní syntéza glukózy v reakci na „zvýšenou koncentraci mastných kyselin v krvi a vymizení procesů, které ji inhibují; v důsledku toho dochází ke zvýšení hladin glykémie nalačno.
- věří se, že kompenzační hyperinzulinémie činí beta-buňku neschopnou aktivovat všechny ty molekulární mechanismy nezbytné pro její správné fungování a normální přežití. Snížená funkčnost pankreatických buněk odpovědných za syntézu inzulínu otevírá dveře diabetes mellitus typu II.
Svalová tkáň představuje hlavní místo periferní inzulínové rezistence; během fyzické aktivity však tato tkáň ztrácí svou závislost na inzulínu a glukóza je schopna vstoupit do svalových buněk i za přítomnosti zvláště nízké hladiny inzulínu.
, kortizol a glukagon, schopné antagonizovat působení inzulinu, až do stanovení inzulinové rezistence, pokud jsou přítomny v přebytku (jak se obvykle vyskytuje u Cushingova syndromu).
Způsoby, kterými se tyto hormony staví proti inzulinu, jsou nejrozmanitější: mohou například působit na inzulínové receptory snížením jejich počtu (to je případ GH) nebo na transdukci signálu naroubovaného vazbou inzulín-receptor ( nezbytné k regulaci buněčné odpovědi) .Tento poslední biologický účinek spočívá v redistribuci transportérů glukózy GLUT4 * z intracelulárního kompartmentu do plazmatické membrány; to vše umožňuje zvýšit přísun glukózy.Dokonce i exogenní přísun těchto hormonů (například kortizonu nebo růstového hormonu) může určit inzulínovou rezistenci. Mohou existovat také genetické příčiny způsobené mutacemi inzulínového receptoru. Ve většině případů však nejsou příčiny inzulínové rezistence jasně určitelné.
Kromě nevyhnutelné dědičné složky postihuje inzulínová rezistence ve většině případů osoby postižené chorobami a stavy, jako je hypertenze, obezita (zejména androidní nebo břišní), těhotenství, ztučnění jater, metabolický syndrom, užívání anabolických steroidů, ateroskleróza, syndrom polycystických vaječníků, hyperandrogenismus a dyslipidémie (vysoké hodnoty tiglyceridů a LDL cholesterolu spojené se sníženým množstvím HDL cholesterolu). Tyto stavy, spojené s nevyhnutelnou genetickou složkou, také představují možné příčiny / důsledky inzulínové rezistence a jsou důležité pro její diagnóza.
.
Někdy se také používá klasická glykemická křivka, která v přítomnosti inzulínové rezistence představuje relativně normální trend, ale pouze po několika hodinách představuje rychlý pokles glykémie (v důsledku hyperinzulinémie).
. Užitečné jsou také pomůcky schopné snížit nebo zpomalit střevní absorpci cukrů (akarbóza a doplňky vlákniny jako glukomannan a psyllium). Některá léčiva používaná při léčbě diabetu, jako je metformin, se také osvědčila při léčbě " rezistence na inzulín; je však velmi důležité zasahovat především do diety a úrovně fyzické aktivity, uchýlit se k lékové terapii pouze tehdy, když změny životního stylu nestačí.* Svalové a tukové tkáňové buňky „absorbují“ krevní glukózu plazmatickou membránou. Jedná se o proces usnadněné difúze prováděný rodinou transportérů glukózy, částečně přítomných konstitučně na buněčném povrchu (GLUT1) a částečně translokovaných na membráně v reakci na různé podněty (GLUT4). Mezi těmito podněty je nejsilnější a nejznámější inzulín.

.jpg)