Co je antibiogram?
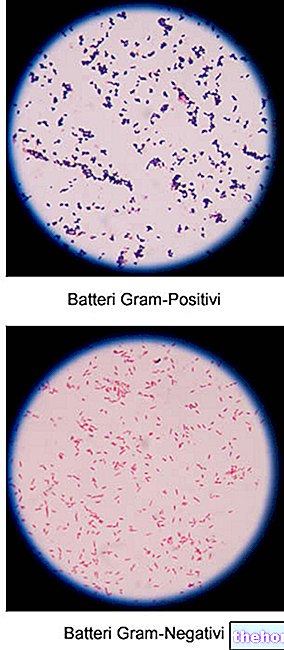
Antibiogram je mikrobiologický test používaný k testování citlivosti mikroorganismu na jedno nebo více antimikrobiálních léčiv.
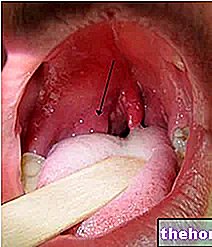
Antibiogram se používá hlavně na zdravotní úrovni a je tradičně prováděn na vzorcích bakteriálních kolonií odvozených z jednotek odebraných hrdlem, uretrálním, rektálním nebo vaginálním tampónem nebo izolovaných ze vzorků stolice, moči nebo sputa.
Výkonné techniky a odolnost vůči antibiotikům
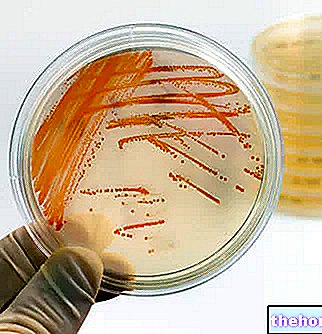
Antibiogram se často provádí agarovou difúzní metodou, označovanou také jako Kirby-Bauerova technika.
Během postupu je z kolonií odebrán bakteriální vzorek a vyset (řádně zlikvidován) na příslušné médium, ve kterém jsou také distribuovány disky namočené v antibiotikách o známých koncentracích (diktovaných terapeutickými potřebami). Destička je poté umístěna do inkubátoru a po předem stanoveném časovém období (např. 18 hodin při 35 ° C) lze ocenit relativně rovnoměrný mikrobiální růst s více či méně velkými svatozáři kolem disků biblického papíru. Na základě velikosti těchto oblastí inhibice je citlivost bakterií na každé testované antibiotikum se hodnotí: pokud je průměr velký, je mikroorganismus citlivý na léčivo (S), pokud je malý, má bakterie střední citlivost (I nebo MS), zatímco pokud je zanedbatelná nebo dokonce chybí, zkoumané bakteriální druhy jsou rezistentní (R) na léčivo. Pro přesné stanovení bakteriální citlivosti se měří průměr inhibičních zón v mm, přičemž se porovnají hodnoty získané se standardními hodnotami pro bakteriální kmen.
Jak zabránit rezistenci na antibiotika
Antibiotika NEJSOU účinná proti virům; typickými virovými infekcemi jsou nachlazení, chřipka, laryngitida, bronchitida, záď a většina bolestí v krku (faryngitida).
Používání antibiotik, pokud to není nezbytně nutné a indikované lékařem, může upřednostňovat fenomén rezistence vůči antibiotikům (bakterie jsou „odolné vůči antibiotikům“, když je antibiotikum nemůže zabít).
UPOZORNĚNÍ: je to bakterie, která je rezistentní na antibiotikum, NE jedinec. Proto i když jste nikdy nepoužívali antibiotika, můžete vyvinout infekce způsobené bakteriemi odolnými vůči antibiotikům.
Aby se zabránilo vzniku rezistence na antibiotika, je ZÁKLADNÍ dokončit terapii předepsanou lékařem; i když se cítíte dobře, nepřestávejte užívat antibiotika předčasně.
Když se během antibiogramu svatozáře sousedních disků vzájemně spojí, jsou příslušná antibiotika považována za synergická.
Jako alternativu k právě popsané metodě lze antibiogram provést také na kapalném médiu a vyhodnotit - po inkubaci - zákal odpovídající různým stupňům ředění léčiva (viz níže).
Antibiogram se nyní stal nezbytným vyšetřením, vzhledem k nyní rozšířené difúzi fenoménu rezistence na léčiva. Výběr špatného antibiotika nebo uchýlení se k širokospektrálnímu léku, aby se zabránilo tomuto postupu, může ve skutečnosti vybrat bakteriální kmeny odolné vůči působení stejného. V článku věnovaném tomuto tématu jsme viděli, jak se tato schopnost původně získává spontánními mutacemi a následně přeneseny na jiné bakterie. Není proto náhoda, že objev a klinické použití mnoha antibiotik šlo ruku v ruce se vznikem bakterií odolných vůči jejich působení. Velmi často je na vině nevhodné a přehnané používání těchto léků, například k léčbě virové infekce, proti nimž se ukáží jako zcela zbytečné (jediné možné ospravedlnění je zabránit jakýmkoli bakteriálním superinfekcím u ohrožených osob).
Dva velmi důležité parametry odvozené z antibiogramu jsou MIC a MBC:
- MIC (minimální inhibiční koncentrace): je nejnižší koncentrace testované sloučeniny nutná k inhibici růstu daného mikroorganismu.
- MBC (minimální baktericidní koncentrace): je nejnižší koncentrace testované sloučeniny nutná k úmrtí více než 99,9% dané mikrobiální populace.
K vyhodnocení MIC v pevných médiích antibiogramem se předpokládá, že mikrobiální činidlo difunduje z disku do agaru a vytváří koncentrační gradient; v důsledku toho čím dále od disku, tím nižší je koncentrace léčiva, která postupně klesá, dokud nedosáhne kritické koncentrace (minimální inhibiční koncentrace přibližně MIC). Za tímto bodem dochází k soutokovému růstu, zatímco v oblasti nejblíže disku nedochází k růstu.
V antibiogramu na kapalném médiu se připraví řada zkumavek obsahujících kultivační médium a ředění měřítka (v poměru 2) testovaného antibiotika. Do každé z těchto zkumavek se naočkuje standardní množství zkoumaných mikrobů; následuje inkubace a vyšetření téhož. Jak se očekávalo, v přítomnosti zákalu je viditelný růst bakterií, zatímco roztok, který zůstává čirý, znamená úplnou inhibici mikrobiálního růstu, což podtrhuje optimální účinnost léčiva. V tomto případě MIC (minimální inhibiční koncentrace) představuje nejvyšší ředění (tj. Nejnižší koncentraci) antibiotika schopného zcela inhibovat růst mikroorganismu. MBC (minimální baktericidní koncentrace) se místo toho stanoví pěstováním vzorků odebraných z kapalného média ve vhodném pevném médiu a vyhodnocením případného růstu bakterií. MIC bude tedy odpovídat koncentraci antibiotika přítomného ve zkumavce, ve které je léčivo nejvíce ředěno a které při kulturním vyšetření nevykazuje žádné známky bakteriální aktivity (viz obrázek).

Výsledky antibiogramu jsou publikovány na konkrétní zprávě, která uvádí použitá antibiotika a relativní MMC; někdy jsou uvedeny i kombinace antibiotik, která lze použít, a stupeň rezistence mikroorganismů.
Tradiční metody provádění antibiogramu, které jsou velmi užitečné pro didaktické účely, se neustále vyvíjejí. Dnes jsou například k dispozici automatizované komerční systémy, zatímco biblické papírové disky lze nahradit proužky obsahujícími přírůstkové dávky antibiotika, vhodně označené na samotném proužku (E-test na antibiogram).