Stevens-Johnsonův syndrom může být často důsledkem určitých typů léků někdy způsoben infekcemi nebo jinými faktory.
Peeling kůže je jedním z charakteristických příznaků dotyčného syndromu; Pacienti, kteří podstupují jeho vývoj, jsou obvykle hospitalizováni a podstupují nezbytnou podpůrnou péči a léčbu. Pokud je syndrom způsoben léky, jejich příjem by měl být okamžitě zastaven.
Pokud je diagnostikována rychle, prognóza je obecně dobrá.
a sliznic (nekrolýza), jejichž důsledky mohou být extrémně závažné.
Roční výskyt Stevens-Johnsonova syndromu je přibližně 1-5 / 1 000 000, proto se naštěstí jedná o velmi vzácnou reakci.
Několik zdrojů považuje Stevens-Johnsonův syndrom za omezenou variantu toxické epidermální nekrolýzy (nebo Lyellova syndromu, konkrétního typu polymorfního erytému), charakterizovaného podobnou, ale rozsáhlejší a závažnější symptomatologií než Stevens-Johnsonův syndrom.
Stevens-Johnsonův syndrom a toxická epidermální nekrolýza: jaké jsou rozdíly?
Obrázky symptomů Stevens-Johnsonova syndromu a toxické epidermální nekrolýzy jsou si navzájem velmi podobné. Oba jsou charakterizovány destrukcí a následnou deskvamací kůže, která však v předmětu syndromu postihuje omezené oblasti těla (méně než 10% celého povrchu těla); při toxické epidermální nekrolýze postihuje větší oblasti kůže (přes 30% povrchu těla).
Zapojení 15% až 30% povrchu kůže je na druhé straně považováno za překrývání Stevens-Johnsonova syndromu a toxické epidermální nekrolýzy.
(jako je například kotrimoxazol a sulfasalazin);Jiné příčiny
Další možné příčiny zodpovědné za nástup Stevens-Johnsonova syndromu jsou:
- Infekce virové nebo bakteriální povahy (zejména způsobené Mykoplazma pneumoniae);
- Podávání některých typů vakcín;
- Graft-Versus-Host Disease (nebo GVHD).
Jaké osoby jsou ohroženy rozvojem Stevens-Johnsonova syndromu?
Riziko vzniku Stevens-Johnsonova syndromu je vyšší:
- U HIV pozitivních a AIDS pacientů;
- U pacientů s oslabeným imunitním systémem (například kvůli drogám);
- U pacientů s infekcemi způsobenými Pneumocystis jirovecii;
- U pacientů se systémovým lupus erythematodes;
- U pacientů trpících chronickými revmatickými chorobami;
- U pacientů s předchozí anamnézou Stevens-Johnsonova syndromu.
Nakonec byla také pokročilá hypotéza o existenci určité genetické predispozice k rozvoji Stevens-Johnsonova syndromu.
;
V této fázi může mnoho pacientů také pociťovat nevysvětlitelný pocit pálení a / nebo bolest na kůži.
V případě, že je Stevens-Johnsonův syndrom způsoben medikací, objeví se výše uvedené prodromální symptomy během 1-3 týdnů po zahájení terapie. Níže popsané symptomy kůže a sliznic se však objeví po 4-6 týdnech od začátku léčby.
Příznaky postihující kůži a sliznice
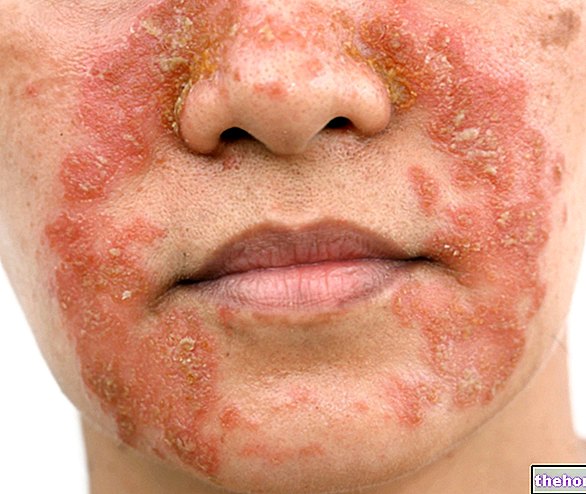
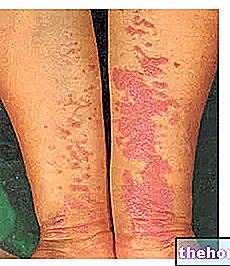
Po nástupu výše uvedených prodromálních symptomů vznikají příznaky postihující kůži a sliznice. Začínají „plochou a červenou vyrážkou, která obvykle začíná na obličeji, krku a trupu a poté se šíří do zbytku těla. V konkrétním případě Stevens-Johnsonova syndromu tato vyrážka postihuje méně než 10% povrchu. tělesný.
Po výskytu vyrážky následuje tvorba puchýřů, které mají tendenci se odlupovat během 1-3 dnů. Puchýře se mohou objevit také na genitáliích, rukou, nohou; vyskytují se na sliznicích (například v ústech, krku, atd.) a může zahrnovat i vnitřní epitel, jako jsou dýchací cesty, močové cesty atd. Oči jsou také obecně ovlivněny tvorbou puchýřů a krust: jsou oteklé, zarudlé a bolestivé.
Kromě výrazného olupování kůže se můžeme setkat i s vypadáváním nehtů a vlasů.
Je zřejmé, že v takovém stavu pacient vnímá značnou bolest, která je spojena se „stejně znatelným otokem. Navíc, v závislosti na oblastech, kde se tvoří puchýře a kde dochází k deskvamaci, se u pacienta mohou objevit dýchací potíže, potíže s močením, potíže s udržením vašeho otevřené oči, potíže s polykáním, mluvením, jídlem a dokonce i pitím.
Komplikace Stevens-Johnsonova syndromu
Komplikace Stevens-Johnsonova syndromu se objevují hlavně v důsledku nekrózy a následného odlupování kůže a sliznic. Chybějící bariérová funkce obvykle vykonávaná kůží, ve skutečnosti se můžeme setkat s:
- Velká ztráta elektrolytů a tekutin;
- Kontrakce různých typů infekcí (bakteriální, virové, houbové atd.), Které mohou také vést k sepse.
Další závažná komplikace spočívá v „nástupu“ insuficience postihující různé orgány (multiorgánová insuficience).
kůže, což má za následek histologické vyšetření, i když se nejedná o často prováděnou proceduru.
Časná diagnostika, kdy je syndrom ještě v plenkách a projevuje se prodromálními příznaky, bohužel není vždy možná.Ve skutečnosti, protože tyto příznaky jsou spíše nespecifické, by mohlo dojít k „chybnému hodnocení“, s následným zpožděním při identifikaci skutečné příčiny pacientovy nevolnosti.
S jakými nemocemi by se Stevens-Johnsonův syndrom neměl zaměňovat?
Projevy a symptomy navozené Stevens-Johnsonovým syndromem mohou být podobné těm, které jsou způsobeny jinými chorobami zahrnujícími kůži a sliznice, s nimiž by se však neměly zaměňovat. Podrobněji musí být diferenciální diagnostika umístěna ve vztahu k:
- Polymorfní erytém menší a větší společnosti Dell;
- Toxické epidermální nekrolýzy nebo Lyellova syndromu, pokud dáváte přednost;
- Syndrom toxického šoku;
- Exfoliativní dermatitida;
- Pemphigus.
Pokud je syndrom způsoben užíváním léků, léčba léky by měla být okamžitě ukončena.
Bohužel, i když existují některé léky, které lze podat, aby se pokusily zastavit progresi syndromu, neexistuje žádný skutečný lék na Stevens-Johnsonův syndrom. V každém případě pacienti hospitalizovaní kvůli danému syndromu musí dostat adekvátní podpůrnou léčbu.
Podpůrná terapie
Podpůrná péče je nezbytná k zajištění přežití pacienta. Může se lišit podle podmínek posledně uvedeného.
- Ztracené tekutiny a elektrolyty bude nutné podávat parenterálně. Totéž platí pro výživu, pokud ji pacient není schopen zajistit samostatně kvůli lézím hlášeným na kůži a sliznicích úst, hrdla atd.
- Pacienti s postižením očí budou muset podstoupit odborné návštěvy a podstoupit cílené ošetření, aby se zabránilo poškození způsobenému syndromem nebo jej alespoň omezilo.
- Kožní léze typické pro Stevens-Johnsonův syndrom je třeba léčit denně a léčit stejně jako popáleniny.
- Za přítomnosti sekundárních infekcí je nutné přistoupit k jejich léčbě a zavést vhodnou terapii proti vyvolávajícímu patogenu (například pomocí antibiotik - za předpokladu, že není známo, že vyvolávají daný syndrom - antifungální léky, atd.).
Léky ke snížení trvání Stevens-Johnsonova syndromu
Ve snaze zastavit Stevens-Johnsonův syndrom nebo v každém případě zkrátit jeho trvání je možné uchýlit se k užívání drog, jako jsou:
- Ciclosporin, podávaný k inhibici účinku T buněk.
- Kortikosteroidy pro systémové použití za účelem tlumení působení imunitního systému, ale zároveň užitečné pro potlačení bolesti.
- IV imunoglobuliny (IgEV) ve vysokých dávkách; podán brzy. Měly by zastavit aktivitu protilátek a blokovat působení ligandu receptoru FAS.
Používání těchto léků je však předmětem rozdílných názorů lékařů.
Použití kortikosteroidů ve skutečnosti koreluje se zvýšením úmrtnosti a může podporovat nástup infekcí nebo maskovat možnou sepsi; ačkoli takové léky vykazovaly určitou účinnost při zlepšování očních lézí.
Podobně, ačkoli podávání IgEV umožňuje získat dobré počáteční výsledky, podle klinických studií a retrospektivních analýz jsou konečné výsledky získané konfliktní. Ve skutečnosti z těchto experimentů a analýz vyplynulo, že IgEV může být nejen neúčinný, ale potenciálně spojený se zvýšením úmrtnosti.
Další ošetření
V některých případech lze také provést plazmaferézu, aby se odstranily zbytky reaktivních metabolitů léčiv a protilátek, které by mohly být spouštěcí příčinou Stevens-Johnsonova syndromu.
Každopádně nejvhodnější léčbu pro každého pacienta stanoví lékař na základě jeho stavu a na základě stadia, ve kterém se Stevens-Johnsonův syndrom nachází, když je diagnostikován.