Všeobecnost
Dermatomyozitida je idiopatické zánětlivé onemocnění postihující svaly a kůži, způsobující svalové deficity (slabost, bolest a atrofii) a některé typické kožní příznaky (vyrážka a sklerodermie).

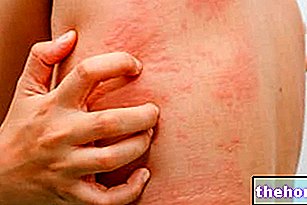
Obrázek: Kožní příznaky spojené s dermatomyozitidou. Z webu: twicsy.com
V pokročilém stádiu může dermatomyozitida postihnout i vnitřní orgány (jícen, plíce a srdce) a mít vážné důsledky (potíže s polykáním, problémy s dýcháním a srdeční selhání).
V současné době nejsou příčiny dermatomyozitidy známy, ale „předpokládá se imunologický původ“.
Diagnóza je založena na důkladném fyzickém vyšetření, po kterém následuje několik laboratorních a instrumentálních testů.
V současné době dostupné léčebné metody mohou pouze zmírnit příznaky a zpomalit postup dermatomyozitidy.
Co je dermatomyozitida?
Dermatomyozitida je chronické zánětlivé onemocnění pojivových tkání, charakterizované poruchami kůže (vyrážka a sklerodermie) a svalů (slabost, bolest a atrofie). Není překvapením, že název dermatomyozitida pochází ze „spojení výrazů„ dermato “, které se vztahuje na kůži, a„ myositis “, což znamená„ zánět svalů “.
Pokud kromě dobrovolných kosterních svalů postihne dermatomyozitida také příčně pruhované svaly srdce a hladké svaly trávicího, oběhového a dýchacího systému, může vážně ohrozit život postižených lidí.
CO JE MYOSIT?
Myositida je lékařský termín používaný k označení konkrétního patologického stavu, charakterizovaného „zánětem svalů těla.
Když člověk trpí myozitidou, svalová vlákna, která tvoří jeho svaly, se zhoršují.
V závislosti na vyvolávajících příčinách lze myositidu rozdělit na:
- Idiopatická zánětlivá myozitida (poznámka: v medicíně termín idiopatický znamená „bez identifikovatelných příčin“)
- Infekční myositida
- Myositida spojená s jinými patologiemi
- Myositida osifikující
- Léky vyvolaná myozitida
EPIDEMIOLOGIE
Podle amerického statistického výzkumu má dermatomyozitida frekvenci 5-6 případů na milion lidí. Proto se jedná o neobvyklé onemocnění.
Může postihnout dospělé i děti: v dospělosti se obvykle objevuje kolem 40–50 let, zatímco v dětství / dospívání se obvykle objevuje mezi 5 a 15 lety.
Z důvodu, který je stále nejasný, dostávají ženy dermatomyozitidu výrazně více než muži.
Příčiny
Přesné příčiny vzniku dermatomyozitidy nejsou v současné době známy.
Někteří vědci se pokusili vysvětlit toto onemocnění jako důsledek „virového (virus Epstein-Barr) nebo bakteriálního (Chlamydia pneumoniae A Chlamydia psittaci). Jiní učenci předpokládají, že dermatomyozitida je patologický projev (tedy symptom) některých autoimunitních onemocnění, jako je Sjögrenův syndrom, systémový lupus erythematosus, revmatoidní artritida nebo autoimunitní vaskulitida (Poznámka: autoimunitní onemocnění jsou zvláštní stavy, při nichž imunitní systém člověka , místo toho, aby toho druhého bránil před hrozbami přicházejícími zvenčí, obrací se proti němu útokem na jeho orgány).
Právě proto, že příčiny nejsou známy, považují lékaři dermatomyozitidu za idiopatickou zánětlivou myositidu.
Příznaky a komplikace
Postupné zhoršování svalových vláken, ke kterému dochází v důsledku dermatomyozitidy, je příčinou:
- Myalgie.Je to bolest svalů v okamžiku jejich stažení.
- Svalová astenie. Synonymum svalové slabosti, vyskytuje se hlavně v proximálním dobrovolném svalstvu (postihuje svaly, které se větví přímo z trupu). Nejvíce postiženými oblastmi jsou proto krk, ramena, boky a stehna.
-
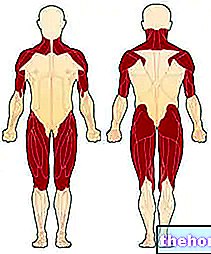
Obrázek: první svaly postižené dermatomyozitidou. Z webu: http://mda.org
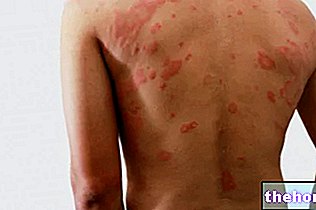
Obrázek: zarudnutí, které doprovází dermatomyozitidu, je charakterizováno stejnoměrnými červenofialovými plaky. Nával obvykle začíná na očních víčkách a poté se symetricky rozšiřuje na obličej, paže, předloktí a dolní končetiny. Z místa: huidarts.com Svalová atrofie. Jedná se o snížení svalové hmoty (nebo tónu). Atrofické svalstvo je méně schopné a méně silné. Zpočátku svalová atrofie postihuje svaly nejblíže trupu (stejné, které jsou postiženy astenií); až později zahrnuje distální svalstvo a svalstvo vnitřních orgánů.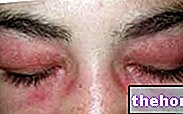
- Bolest svalů
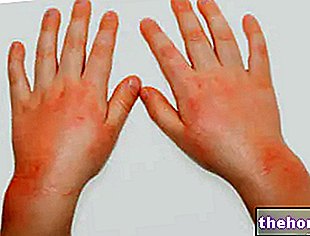
Pokud jde o kožní projevy, typická dermatomyozitická vyrážka zahrnuje nástup červenofialových skvrn na očních víčkách, hrudníku, obličeji, zádech, rukou a / nebo kloubech (zejména kolena a ramena).
Další charakteristický znak dermatomyozitidy, konkrétně sklerodermie, obecně postihuje paže a nohy, ale může zahrnovat i vnitřní orgány, jako jsou ledviny, srdce, jícen, střeva a plíce. Sklerodermie doslova znamená „tvrdá kůže“; ve skutečnosti je toto onemocnění charakterizováno abnormálním zesílením kůže, výsledkem „nadměrné syntézy a ukládání kolagenu.
KDY SE DOHLEDOVAT?
Nástup bolesti svalů bez důvodu a souběžný výskyt červenofialových skvrn na kůži by měl dotyčnou osobu vést k okamžitému kontaktování lékaře za účelem vyjasnění situace.
KOMPLIKACE
Když zhoršení svalů a sklerodermie postihnou vnitřní orgány (jícen, plíce, srdce atd.), Pacient s dermatomyozitidou je život ohrožující, protože je vystaven:
- Obtížné polykání (dysfagie), následně problémy s výživou a tzv. Zápal plic ab ingestis. Všechny tyto obtíže vyplývají ze „změny hladkých svalů trávicího systému (zejména prvních částí). Výsledné nutriční problémy vedou k náhlému poklesu tělesné hmotnosti a nástupu vážného stavu podvýživy.
Pozn .: zápal plic ab ingestis je to zánět plic způsobený vstupem do bronchiálního stromu potravy, slin nebo nosních sekrecí.Jeho typické příznaky jsou: kašel, horečka, bolest hlavy, dušnost a celková malátnost. - Dýchací problémy. Když jsou zapojeny mezižeberní svaly, které umožňují dýchání, a když sklerodermie postihuje dýchací cesty, lidé s dermatomyozitidou dýchají s obrovskými obtížemi.
- Srdeční problémy. V důsledku „zánětu srdečního svalu (tj. Myokardu) se mohou skládat z různých druhů arytmií a srdečního selhání.
Navíc, zejména u mladých pacientů, může dojít k neobvyklému hromadění vápníku v kůži a svalech (kalcinóza).
SOUVISEJÍCÍ CHOROBY
Dermatomyozitida může být spojena s dalšími chorobnými stavy. Kromě výše uvedených autoimunitních onemocnění lze tuto patologii kombinovat s:
- Raynaudův fenomén. Jedná se o nadměrný křeč periferních cév, který způsobuje snížení průtoku krve do postižených oblastí.
Reakci může vyvolat chlad a / nebo velmi intenzivní emoční stres. Nejčastěji postiženými oblastmi těla jsou prsty na rukou a nohou, špička nosu, ušní boltce, jazyk a obecně všechny části těla, které procházejí malými cévami a jsou velmi náchylné na kolísání teploty.
Typickými příznaky Raynaudova jevu jsou: bolest, pálení, necitlivost a brnění. - Plicní intersticiální onemocnění. Jedná se o změnu výstelkové tkáně plicních plicních sklípků nebo dutin, v nichž dochází k výměně plynů. V nejpokročilejších fázích intersticiální onemocnění způsobuje plicní fibrózu.
- Nádory v různých orgánech těla. Zdá se, že u dospělých (zejména pokročilého věku) dermatomyozitida podporuje vznik nádorů na děložním čípku, plicích, slinivce břišní, prsu, vaječníků a gastrointestinálního traktu.
Diagnóza
Lékaři používají fyzikální vyšetření a některé laboratorní a instrumentální testy, aby zjistili, zda určité příznaky a symptomy lze přičíst dermatomyozitidě.
Mezi různými typy myositidy je dermatomyozitida možná nejjednodušší formou diagnostiky, protože kombinuje bolest svalů (která je společná mnoha dalším chorobám) s velmi podrobnými příznaky na kůži.
CÍLOVÉ Zkoumání
Během fyzického vyšetření lékař požádá pacienta, aby popsal pociťované příznaky a přesné umístění bolesti. Poté se věnuje pozorování kožních projevů (vyrážka) a palpaci bolestivých svalů (Poznámka: v případě dermatomyozitidy a myositidy obecně jsou svaly často měkké a jako by v sobě měly granule) .analýzy klinická anamnéza pacienta, zkoumající možnou přítomnost současných a předchozích onemocnění.
LABORATORNÍ ZKOUŠKY
Laboratorní testy se skládají z:
- Kvantifikace hladin kreatinkinázy, aldolázy, autoprotilátek a nádorových antigenů v krvi. Jejich dávkování v malém krevním vzorku je velmi užitečné pro diagnostické účely, protože u jedince s dermatomyozitidou je nad normální. Například kreatinkináza je velmi vysoká, dokonce 50krát vyšší než normálně (Poznámka: zvýšená kreatinkináza indikuje poškození svalů).
- Kožní biopsie. Spočívá v odběru a následné laboratorní analýze malého vzorku kožních buněk z oblasti zasažené erupcí.
Tento test je jednou z nejspolehlivějších metod pro diagnostiku dermatomyozitidy a pro vyloučení patologií s podobnými příznaky. - Svalová biopsie. Spočívá v odběru a následné laboratorní analýze malého vzorku svalových buněk z bolestivých oblastí.
Přestože je užitečný pro detekci poškození svalů nebo infekcí, je méně spolehlivý než kožní biopsie.
NÁSTROJOVÉ ZKOUŠKY
Možné instrumentální testy jsou:
- Elektromyografie. Slouží k měření elektrické aktivity svalů, není nijak invazivní.
- Jaderná magnetická rezonance (NMR). Vytvořením magnetických polí poskytuje MRI „podrobný obraz svalů. Není to invazivní vyšetření“.
- Rentgen hrudníku. Slouží k hodnocení zdravotního stavu plic. Je důležité, když existuje podezření na postižení plic. Je považováno za invazivní test, protože vystavuje pacienta minimální dávce ionizujícího záření.
Léčba
V současné době stále neexistuje žádný specifický lék na dermatomyozitidu.
Současná léčba dostupná pacientům může pouze zlepšit symptomatologický obraz (včetně komplikací) a zpomalit progresi onemocnění.
Mezi různými způsoby léčby hrají primární roli kortikosteroidy a imunosupresiva, rehabilitační léčba a chirurgie.
Podle některých vědeckých studií platí, že čím dříve symptomatická terapie začne, tím větší výhody pacient bude mít.
FARMAKOLOGICKÁ TERAPIE
Jak se očekávalo, nejpoužívanějšími léky v případě dermatomyozitidy jsou kortikosteroidy a imunosupresiva.
První z nich jsou silnými protizánětlivými léky, zatímco druhé jsou zodpovědné za snížení imunitní obrany. Oba jsou podávány s konečným cílem snížit zánět a autoimunitní odpověď (POZN .: kortikosteroidy jsou také užitečné při udržování svalové síly a při „vyhýbání se“) atrofie svalů podléhajících zhoršení).
Pokud se výše uvedené léky ukáží jako neúčinné, lékaři se mohou uchýlit ke třetí možnosti, kterou představují nitrožilní imunoglobuliny. Ty, stejně jako předchozí léky, působí snížením autoimunitní reakce, ale jsou mnohem dražší.
Jaké jsou vedlejší účinky kortikosteroidů a imunosupresiv?
Pokud jsou kortikosteroidy užívány dlouhodobě a / nebo ve vysokých dávkách, mohou způsobit závažné vedlejší účinky, jako je cukrovka, osteoporóza, hypertenze, přibývání na váze, šedý zákal atd.
Imunosupresiva naopak činí subjekt, který je používá, křehčí a více vystaveni infekcím.
- Prednison
- Methylprednisolon
- Aktuální
- Systematické
- Methotrexát
- Azathioprin
- Rituximab
- Cyklofosfamid
- Mykofenolát mofetil
- Cyklosporin
- Takrolimus
- Infliximab
- Systematické
- Intravenózní
REHABILITAČNÍ TERAPIE
V závislosti na závažnosti příznaků může být u pacientů s dermatomyozitidou nutné podstoupit:
- Fyzioterapie. Díky pomoci odborného fyzioterapeuta si pacient může zachovat mírný svalový tonus, a to i navzdory postupnému zhoršování, které svaly podstupují. Je nezbytné, aby se pacienti naučili provádět motorická cvičení v plné autonomii takovým způsobem, aby aby si je mohli zahrát doma, ve svém volném čase.
- Terapie mluvením. Je indikován pro pacienty s problémy s polykáním, protože pomáhá snížit jeho závažnost.
- Přiměřená strava. Ti, kteří mají problémy s jídlem, je dobré, aby věděli, která jídla mají jíst pro správný výživový příjem. O přípravu stravy přiměřené věku a potřebám pacienta se proto postará dietolog.
CHIRURGICKÁ OPERACE
Jedinou chirurgickou léčbou, kterou lze v případě dermatomyozitidy použít, je odstranění vápenatých usazenin v kůži a svalech (kalcinóza).
NĚKTERÉ RADY
Dermatomyozitida oslabuje kůži, zejména oblasti postižené vyrážkou.
Lékaři proto doporučují nevystavovat se příliš slunci nebo to dělat až po provedení nezbytných opatření (opalovací krém, vhodné oblečení atd.), Protože ultrafialové paprsky by mohly situaci ještě zhoršit.
Kromě toho je to dobrý nápad:
- Obraťte se na ošetřujícího lékaře o jakékoli informace týkající se dermatomyozitidy a možných souvisejících patologií.
- Zůstaňte aktivní, a to tak, abyste zpevnili svaly těla.
- V případě extrémní únavy odpočívejte a nechte tělo nabrat síly.
- Pokud máte jakékoli příznaky nebo příznaky, které jste nikdy předtím nezažili, okamžitě kontaktujte svého lékaře.
- Pokud jste v depresi kvůli nemoci, svěřte se přátelům a rodině. Uzavření se ve skutečnosti terapiím nepomáhá.
Prognóza
Najednou, když ještě neexistovala současná léčba, byla prognóza negativní a pětiletá míra přežití od nástupu symptomů byla velmi nízká.
Dnes se však díky lékařskému pokroku prognóza hodně zlepšila a míra přežití po 5 a 10 letech od začátku dermatomyozitidy je 70% a 57%.