Lidem s bronchospasmem se špatně dýchá, kašle, sípá při dýchání a stěžuje si na tlak na hrudi. Přítomnost kašle je spojena se zvýšenou produkcí hlenu sliznice uzavřených průdušek a bronchiolů.
Hlavními příčinami bronchospasmu jsou astma a bronchitida; oba tyto stavy jsou zánětlivé.
K definitivní diagnóze často stačí fyzické vyšetření a zhodnocení anamnézy pacienta.
Terapie je farmakologická a sestává z léků na otevření dýchacích cest (beta2-agonisté a anticholinergní bronchodilatátory) a protizánětlivých léků ke snížení zánětlivého stavu (kortikosteroidy).
Anatomie průdušek a bronchiolů
Průdušky představují dýchací cesty následující po průdušnici.
U dospělých se průdušnice rozdvojuje na úrovni 4.-5. Hrudních obratlů, čímž vznikají dva primární (nebo hlavní) průdušky, jeden pro pravou plíci a jeden pro levou plíci.
Primární průdušky jsou dále rozděleny do větví stále nižšího kalibru, které tvoří to, co se v lékařském žargonu nazývá bronchiální strom.
Bronchiální strom tvoří dýchací cesty (nebo dýchací cesty) vně plic (primární mimoplicní průdušky) a intrapulmonální dýchací cesty (sekundární a terciární průdušky, bronchioly, koncové bronchioly a respirační bronchioly).
Podobně jako u horních cest dýchacích (kterými jsou: nosní dutiny, nosohltan, hltan, hrtan a průdušnice) mají průdušky funkci transportu vzduchu přicházejícího z vnějšího prostředí do funkčních jednotek plic: -nazývané alveoly.
Alveoly, obklopené hustou sítí kapilár, jsou malé váčky, které přijímají vdechovaný vzduch a umožňují krvi „nabít“ kyslíkem nezbytným pro celý organismus. Ve skutečnosti je v alveolách plynná výměna probíhá kyslík. - kysličník uhličitý mezi krví, cirkulující v kapilárách, a atmosférickým vzduchem, přiváděný dýcháním.
Z histologického hlediska má bronchi-bronchiolový systém tendenci postupně měnit svou strukturu, protože proniká stále více do plic: v primárních průduškách je složka chrupavky lepší než svalová (existuje pozoruhodná podobnost s trachea); počínaje od sekundárních průdušek až těsně před alveoly svalová složka přebírá a postupně nahrazuje chrupavčitou.
průdušek nebo bronchiolů, což způsobuje zúžení nebo ve zvláště závažných případech „úplnou okluzi dýchacích cest“.
Celkové zúžení nebo okluze je obvykle dočasné, takže dříve nebo později dojde k obnovení průchodnosti dýchacích cest.
HLAVNÍ NÁSLEDKY BRONCHOSPASMU
Jedinec trpící bronchospasmem má potíže s dýcháním, protože existuje překážka pro průchod vzduchu průduškami a / nebo bronchioly.
Situace je však o něco složitější, než by se mohlo zdát. Ve skutečnosti zúžení nebo okluze indukuje bronchiální sliznici k produkci velkého množství hlenu, který:
- pomáhá blokovat vstup vzduchu do plic,
- dráždí vnitřní stěnu průdušek (nebo bronchiolů) tím, že ji zapálí
- upřednostňuje nástup kašle (Poznámka: kašel je obranný mechanismus, který slouží k vypuzení tohoto obstrukčního hlenu).

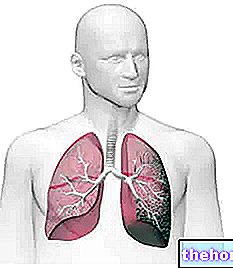
Obrázek: srovnání mezi dýchacími cestami astmatika s bronchospasmem a zdravého jedince. Můžete si všimnout zúžení průchodu vzduchu a přítomnosti hlenu (žlutě). Z webu: grosiramazing.com
Infekční činidla, která mohou způsobit bronchitidu a následně epizody bronchospasmu.
- Chřipkové viry
- Syncyciální virus
- Adenovirus
- Haemophilus influenzae
- Streptococcus pneumoniae
- Moraxella catarrhalis
Bronchitida, na druhé straně, může být akutní nebo chronická okolnost, která vzniká v důsledku respiračních infekcí (například nachlazení nebo chřipky), cigaretového kouře a / nebo znečištění (životní prostředí, domácí nebo pracovní). Chronické formy bronchitidy představují morbidní stav známý také jako chronická obstrukční plicní nemoc (CHOPN).
* Alergeny jsou látky, které tělo rozpoznává a interpretuje jako cizí a potenciálně nebezpečné, proto si zaslouží imunitní útok zaměřený na jejich neutralizaci.
DALŠÍ PŘÍČINY
U zjevně zdravých jedinců mohou být epizody bronchospasmu také způsobeny:
- Kontakt nebo blízkost konkrétních látek (včetně pylu, prachu, potravin, plísní, zvířecích chlupů atd.), Na které existuje „nesnášenlivost“ nebo „alergie“.
- Fyzická aktivita, která je intenzivní nebo příliš vysoká ve vztahu k možnostem jednotlivce, který ji vykonává.
- Příjem určitých léků, včetně antibiotik, NSAID a antihypertenziv. Možnost způsobení bronchospasmu je obecně spojena s nesnášenlivostí pacienta vůči výše uvedeným lékům.
- Celková anestezie, praktikovaná v chirurgii, před některými velmi invazivními operacemi. V těchto situacích představuje bronchospasmus komplikaci.
Jeho zřízení následuje po aplikaci hadičky lékařem, která slouží k podpoře dýchání pacienta během operace.
RIZIKOVÉ FAKTORY
Všichni astmatici, pacienti s bronchitidou, lidé vystavení spouštěčům bronchitidy (infekční choroby, znečištěné prostředí atd.) A jedinci alergičtí na některé z výše uvedených látek jsou zjevně vystaveni vysokému riziku bronchospasmu.
, které charakterizují bronchospasmus, jsou:
- Kašel. Mechanismus, který vyvolává kašel, již byl vyřešen.
- Sípání a sípání. U lidí s astmatem nebo chronickou bronchitidou se tyto dýchací potíže obvykle zhoršují večer, brzy ráno nebo po fyzické aktivitě.
- Přítomnost rales při dýchání. Jedná se o neobvyklé zvuky, které pacient při nádechu vydává.
- Těsnost hrudníku. Je to podobné pocitu tlaku v hrudi. Někdy to může vypadat jako skutečná bolest.
KOMPLIKACE
Pokud je bronchospasmus obzvláště závažný a není řádně léčen, mohou dýchací potíže trvat dostatečně dlouho, aby pacient zemřel na udušení.
Klinické projevy, které charakterizují přítomnost závažných dechových obtíží, jsou: klidová dušnost, cyanóza (obvykle v prstech) a zvýšení srdeční frekvence.

KDY SE DOHLEDOVAT?
Podle lékařů je dobré je kontaktovat v přítomnosti:
- Kašel, který nejeví žádné známky pomíjivosti
- Chrastítka při dýchání, která se místo toho, aby se zlepšila, ještě zhoršila
- Horečka
- Drobné problémy s dýcháním
Navíc vždy, podle názoru odborníků, se jedná o příznaky, které vyžadují okamžité lékařské vyšetření:
- Kašel s krví
- Dušnost a cyanóza prstů
- Bolest na hrudi
- Výrazné zvýšení srdeční frekvence
NÁSTROJOVÉ TESTY
Instrumentální testy, které lékaři používají k dosažení definitivní diagnózy a prozkoumání vyvolávajících příčin, jsou:
- Rentgen hrudníku. Poskytuje "poměrně jasný obraz plic a dalších struktur v hrudníku. Ukazuje jakékoli známky" plicní infekce. Je to bezbolestný test, ale přesto minimálně invazivní, protože vystavuje pacienta (velmi nízké) dávce ionizujícího záření.
- Spirometrie. Rychlá, praktická a bezbolestná spirometrie zaznamenává inspirační a exspirační kapacitu plic a průchodnost (tj. Otevření) dýchacích cest, které jimi procházejí.
- CT vyšetření (počítačová axiální tomografie). Poskytuje velmi komplexní trojrozměrné obrazy orgánů obsažených v hrudní dutině. Je tedy schopen ukázat většinu abnormalit, které mohou postihnout plíce (příznaky infekce, známky zánětu atd.).
Zahrnuje vystavení pacienta nezanedbatelné dávce ionizujícího záření, takže se má považovat za invazivní test (byť zcela bezbolestný).
Za určitých okolností podá lékař ke zvýšení kvality snímků kontrastní látku do krevního oběhu pacienta. Pokud je tato látka použita, zvyšuje úroveň invazivity vyšetření, protože může vyvolat alergickou reakci (Poznámka: k tomu obvykle dochází u predisponovaných subjektů).
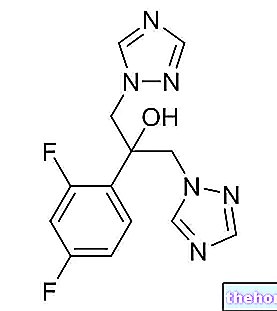
BETA2-AGONISTÉ
Beta2-agonisté jsou deriváty norepinefrinu.
Tyto léky jsou zvláště vhodné ke zmírnění symptomů charakterizujících akutní astmatické záchvaty, protože jsou schopny uvolnit hladké svaly průdušek a bronchiolů ve velmi krátké době.
Účinné, i když příčiny nejsou astmatické povahy, nejpoužívanějšími beta2-agonisty jsou:
- Salbutamol
- Salmeterol
- Formoterol
Vezměte prosím na vědomí: beta2-agonisté nesnižují zánětlivý stav bronchiálního stromu; proto je jejich působení omezeno na zlepšení symptomatologického obrazu.
ANTICOLINERGICKÉ BRONCHODILÁTORY
Jak již název napovídá, anticholinergní bronchodilatátory rozšiřují dýchací cesty a působí na bronchiální svaly. Konečným účelem jejich příjmu je umožnit pacientovi lépe dýchat.
Existují dvě kategorie anticholinergních bronchodilatancií: krátkodobě působící anticholinergní bronchodilatátory a dlouhotrvající anticholinergní bronchodilatátory. První z nich vstupují do činnosti ve velmi krátké době, což je činí zvláště vhodnými pro akutní epizody bronchospasmu; posledně uvedené působí delší dobu, což z nich činí vhodné léky k prevenci budoucích epizod bronchospasmu.
Mezi nejčastěji podávané anticholinergní bronchodilatátory patří ipratropiumbromid a isoetarin.
Vezměte prosím na vědomí: jako beta2-agonisté, anticholinergní bronchodilatátory také zmírňují pouze symptomy (nezlepšují zánětlivý stav, který může postihnout průdušky a bronchioly).
VDECHNUTÉ (NEBO VDECHNUTÉ) KORTISTEROIDY
Inhalační kortikosteroidy patřící do kategorie steroidních léků snižují záněty dýchacích cest a jejich použití umožňuje pacientovi lépe dýchat a zmírnit dýchací potíže.
Stejně jako všechny ostatní steroidní léky, inhalační kortikosteroidy, pokud jsou užívány v nadměrných dávkách nebo po delší dobu, způsobují různé vedlejší účinky, z nichž některé jsou velmi závažné.
Možné vedlejší účinky steroidních léků.
- Hypertenze
- Cukrovka
- Oslabení kostí nebo osteoporóza
- Glaukom
- Nadváha nebo obezita
- Žaludeční vředy
Toto jsou některá z nejdůležitějších preventivních opatření proti vzniku bronchospasmu.