Odkazy na články na webu zabývající se tématem „srdeční frekvence“.
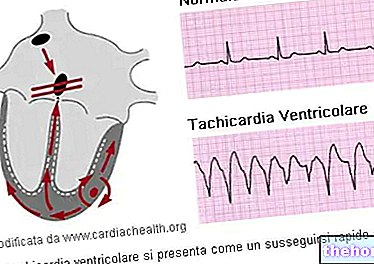
Podle „American Heart Association“ (AHA) je normální srdeční frekvence pro dospělého v klidu mezi 60–100 tepů za minutu. Když je srdeční frekvence příliš rychlá, tedy nad 100 tepů za minutu v klidu, nazývá se to tachykardie. Naopak, pokud je příliš pomalý nebo méně než 60 tepů za minutu v klidu, říká se mu bradykardie. Během spánku je za normální běžně považován pomalý srdeční tep s frekvencí 40–50 tepů za minutu. Hovoří o arytmii Abnormality srdečního tepu mohou být (ale ne nutně) skutečné příznaky nemoci.
(vždy v souladu se sinoatriálním uzlem). „Akcelerační nerv“ (akcelerační nerv) je zodpovědný za sympatický účinek a uvolňuje norepinefrin (noradrenalin) na buňky sinoatriálního uzlu; vagusový nerv naopak poskytuje parasympatický vstup uvolněním acetylcholinu na stejném místě. Stimulace akceleračního nervu proto zvyšuje srdeční frekvenci, zatímco stimulace nervu vagus ji snižuje.Zvýšení srdeční frekvence při zachování konstantního objemu krve zvyšuje průtok periferní krve a okysličení. Normální klidové srdeční frekvence se pohybují od 60 do 100 tepů za minutu. Bradykardie je definována jako klidová frekvence pod 60 tepů za minutu. Frekvence 50 až 60 tepů za minutu jsou však celkem běžné. mezi zdravými lidmi a nemusí nutně vyžadovat zvláštní lékařskou péči. Tachykardie je na druhé straně definována jako klidová srdeční frekvence nad 100 tepů za minutu, ačkoli přetrvávající frekvence mezi 80 až 100 tepů za minutu, zejména během spánku, může být symptomem hypertyreózy nebo anémie.
- Exogenní stimulanty centrálního nervového systému, jako jsou „substituované amfetaminy“, zvyšují srdeční frekvenci
- Antidepresiva nebo sedativa centrálního nervového systému snižují srdeční frekvenci (kromě některých, jako je ketamin, který může mimo jiné způsobit stimulační účinky, jako je tachykardie)
Existuje mnoho důvodů a mechanismů, proč se srdeční frekvence zrychluje nebo zpomaluje. Většina vyžaduje stimulanty, jako jsou endorfiny a hormony uvolňované v mozku, z nichž mnohé jsou indukovány léky.
Poznámka: Další část bude pojednávat o „cílové“ srdeční frekvenci u zdravých lidí a je neadekvátní pro většinu lidí s ischemickou chorobou srdeční.
Vliv centrálního nervového systému (CNS)
Kardiovaskulární centra
Tepová frekvence je generována rytmicky sinoatriálním uzlem a je také ovlivněna centrálními faktory prostřednictvím sympatického a parasympatického nervu. Nervový vliv na CF je centralizován ve dvou kardio-oběhových centrech medulla oblongata. Kardioakcelerátorové oblasti stimulují aktivitu sympatickou stimulací kardio-urychlujících nervů, zatímco kardio-inhibiční centra snižují srdeční aktivitu parasympatickou stimulací jako složka vagusového nervu. Během odpočinku poskytují obě centra lehkou stimulaci srdce, což přispívá k autonomnímu tónu, podobně jako při tónování kosterních svalů. Normálně převládá vagální stimulace; pokud by byl neregulovaný, uzel SA by inicioval sinusový rytmus přibližně 100 tepů za minutu.
Sympatické i parasympatické podněty protékají přidruženým srdečním plexem poblíž spodní části srdce. Kardioakcelerátorové centrum také přichází s dalšími vlákny, tvořícími srdeční nervy prostřednictvím sympatických ganglií (cervikální ganglia plus horní hrudní ganglia T1-T4) v uzlech SA i AV, stejně jako další vlákna pro dvě síně a dvě komory . Komory jsou bohatěji inervovány sympatickými vlákny než parasympatickými vlákny. Sympatická stimulace způsobuje, že neurotransmiter norepinefrin (také známý jako norepinefrin) je uvolňován na nervosvalové křižovatce srdečních nervů. Tím se zkracuje doba repolarizace, čímž se zrychluje rychlost depolarizace a kontrakce, což má za následek zvýšení srdeční frekvence. Otevírá chemické kanály nebo ligandy sodíku a vápníku, což umožňuje příliv kladně nabitých iontů.
Norepinefrin se váže na beta-1 receptor. Není překvapením, že léky na vysoký krevní tlak se používají k blokování těchto receptorů snížením srdeční frekvence.
Parasympatická stimulace pochází z kardioinhibiční oblasti, přičemž impulsy procházejí vagusovým nervem (hlavový nerv X). Vagusový nerv posílá větve do uzlů SA i AV a do částí síní a komor. Parasympatická stimulace uvolňuje neurotransmiter acetylcholin (ACh) na nervosvalové křižovatce. ACh zpomaluje HR tím, že otevírá závislé chemické nebo ligandové kanály iontů draslíku, aby zpomalil rychlost spontánní depolarizace, což prodlužuje repolarizaci a prodlužuje dobu, než dojde k další spontánní depolarizaci. Bez jakékoli nervové stimulace by uzel SA stanovil sinusový rytmus přibližně 100 tepů za minutu Protože jsou klidové frekvence podstatně nižší, je zřejmé, že parasympatická stimulace normálně zpomaluje srdeční frekvenci.
Aby bylo jasné, tento proces je podobný tomu, když řidič jede autem při akceleraci, ale drží jednu nohu na brzdovém pedálu. Chcete -li zvýšit rychlost, jednoduše sejměte nohu z brzdy a nechte motor nabrat normální rychlost. V případě srdce „Snížení parasympatické stimulace by snížilo uvolňování ACh, což by umožnilo zvýšení HR na přibližně 100 tepů za minutu. Jakékoli zvýšení nad tuto rychlost vyžaduje sympatickou stimulaci.
Stimulace kardiovaskulárních center
Kardiovaskulární centra jsou stimulována řadou viscerálních receptorů prostřednictvím impulsů, které putují viscerálními smyslovými vlákny uvnitř vagusového nervu a sympatických nervů přes srdeční plexus. Mezi těmito receptory rozeznáváme různé proprioceptory, baroreceptory a chemoreceptory, stejně jako různé podněty. limbického systému, které normálně umožňují přesnou regulaci srdeční funkce prostřednictvím srdečních reflexů. Zvýšení tělesné aktivity má za následek zvýšení stimulačních rychlostí (vypalování) různými proprioceptory umístěnými ve svalech, v kloubních pouzdrech a v Kardiovaskulární centra monitorují tyto zvýšené rychlosti stimulace buď potlačením parasympatické aktivity nebo zvýšením sympatické stimulace potřebné ke zvýšení průtoku krve.
Podobně baroreceptory jsou elastické receptory umístěné v aortálním sinu, karotických tělískách, žilních dutinách a dalších místech, včetně plicních cév a pravé strany samotného srdce. Rychlost střelby z baroreceptorů je funkcí krevního tlaku, úrovně fyzické aktivity a relativního rozložení krve. Kardiocentra kontrolují odpalování baroreceptorů, aby udržovaly srdeční homeostázu, mechanismus nazývaný „baroreceptorový reflex“. Se zvyšováním tlaku a expanze se zvyšuje rychlost spouštění baroreceptorů a následně srdeční stimulace center snižuje sympatickou stimulaci a zvyšuje parasympatickou stimulaci Když se tlak a prodloužení snižují, frekvence stimulace baroreceptorů klesá a srdeční centra zvyšují sympatickou stimulaci a snižují parasympatickou stimulaci.
Podobný reflex, nazývaný síňový reflex (Bainbridge reflex), je spojen s různou rychlostí průtoku krve do síní. Zvýšení žilního návratu prodlužuje stěny síní, kde jsou umístěny specializované baroreceptory. Protože však síňové baroreceptory zvyšují tempo stimulace a protahují se v důsledku zvýšení krevního tlaku, srdeční centrum reaguje zvýšením sympatické stimulace a inhibicí parasympatické stimulace ke zvýšení HR. Dochází také k obrácenému pohybu.
Nárůst metabolických vedlejších produktů spojených se zvýšenou aktivitou, jako je oxid uhličitý (CO2), vodíkové ionty a kyselina mléčná, a snížení hladin kyslíku, jsou detekovány řadou chemoreceptorů inervovaných glossofaryngeálním a nervovým systémem. Vagální: Tyto chemoreceptory poskytují kardiovaskulárním centrům zpětnou vazbu o potřebě zvýšit nebo snížit průtok krve na základě relativních hladin těchto látek.
Limbický systém může mít také významný dopad na srdeční frekvenci související s emočním stavem. Ve stresových chvílích není neobvyklé identifikovat vyšší než normální srdeční frekvenci, často doprovázenou nárůstem kortizolu (stresového hormonu). Jedinci s těžkou úzkostí mohou zažít záchvaty paniky s příznaky podobnými příznakům infarktu. Tyto události jsou obecně přechodné a léčitelné. Meditační techniky a hluboká dechová cvičení se zavřenýma očima se běžně používají ke zmírnění úzkosti a bylo prokázáno, že účinně snižují srdeční frekvenci.
Faktory ovlivňující srdeční frekvenci
Hlavní faktory, které zvyšují srdeční frekvenci a sílu kontrakce
Faktory, které snižují srdeční frekvenci a sílu kontrakce
Kombinací autorhythmicity a inervace je kardiovaskulární centrum schopné poskytovat relativně přesnou kontrolu nad srdeční frekvencí; existuje však mnoho dalších faktorů, které mohou mít významný dopad. Tyto zahrnují:
- Hormony, zejména epinefrin (adrenalin), norepinefrin a hormony štítné žlázy
- Různé ionty včetně vápníku, draslíku a sodíku
- Tělesná teplota
- Hypoxie
- PH zůstatek.
Epinefrin a norepinefrin
Mechanismus „bojuj nebo uteč“ je určen katecholaminy, adrenalinem a noradrenalinem - vylučovanými dřeně nadledvin - a sympatickou stimulací. Epinefrin a norepinefrin mají podobné účinky: vážou se na beta-1 adrenergní receptory a otevírají iontové nebo ligandové kanály závislé na sodíku a vápníku. Rychlost depolarizace se zvyšuje tímto dalším přílivem kladně nabitých iontů, a proto je prahová hodnota dosažena rychleji, zkrácení doby repolarizace Masivní uvolňování těchto hormonů spojené se sympatickou stimulací však může ve skutečnosti vyvolat arytmii. Dřeň nadledvin nepodléhá parasympatické stimulaci.
Hormony štítné žlázy
Obecně platí, že zvýšené hladiny hormonů štítné žlázy - tyroxinu (T4) a trijodthyroninu (T3) - zvyšují srdeční frekvenci; nadměrné hladiny mohou vyvolat tachykardii. Účinek hormonů štítné žlázy je delší než u katecholaminu. Bylo prokázáno, že fyziologicky aktivní forma trijodthyroninu vstupuje přímo do kardiomyocytů a mění aktivitu na úrovni genomu. Má také vliv na beta adrenergní odpověď podobným způsobem jako epinefrin a norepinefrin.
Fotbal
Iontové hladiny vápníku mají velký vliv na srdeční frekvenci a kontraktilitu: zvýšení tohoto iontu způsobuje zvýšení obou. Vysoké hladiny iontů vápníku způsobují hyperkalcémii a pokud jsou nadměrné, mohou vyvolat zástavu srdce. Léky známé jako blokátory srdce. Vápníkové kanály zpomalují HR vazbou na tyto kanály a blokováním nebo zpomalením vnitřní migrace vápenatých iontů.
Kofein a nikotin
Kofein a nikotin jsou stimulanty nervového systému a srdečních center, která způsobují zvýšení srdeční frekvence. Kofein působí tak, že zvyšuje rychlost depolarizace v uzlu SA, zatímco nikotin stimuluje aktivitu sympatických neuronů, které přenášejí impulsy do srdce.
Účinky stresu
Strach i stres vyvolávají zvýšení srdeční frekvence. Ve studii provedené na 8 hercích obou pohlaví ve věku mezi 18 a 25 lety byla měřena reakce (HR) na neočekávanou událost (stresor) během představení; z toho polovina byla na jevišti a druhá polovina v zákulisí. Herci v zákulisí reagovali okamžitě zvýšením HR a rychlým snížením, zatímco ti na pódiu reagovali během následujících 5 minut, ale HR pomalu klesal (tzv. pasivní obrana A stresor proto má zpožděný, ale prodloužený účinek na srdeční frekvenci u jedinců, kteří nejsou přímo ovlivněni.
Faktory, které snižují srdeční frekvenci
Srdeční frekvenci lze zpomalit změnou hladin sodíku a draslíku, hypoxií, acidózou, alkalózou a hypotermií. Vztah mezi elektrolyty a CF je složitý. Jisté je, že udržení rovnováhy elektrolytů je nezbytné pro normální vlnu depolarizace. Z těchto dvou iontů má největší klinický význam draslík. Zpočátku může hyponatrémie (nízké hladiny sodíku) i hypernatrémie (vysoké hladiny sodíku) vést k tachykardii. Silná hypernatrémie může vést k fibrilaci. Těžká hyponatrémie vede k bradykardii a dalším arytmiím. Hypokalémie (nízké hladiny draslíku) vede k arytmiím, zatímco hyperkalemie (vysoké hladiny draslíku) způsobuje, že srdce zeslábne, ochabne a zastaví se.
Pro výrobu energie se srdeční sval spoléhá pouze na aerobní metabolismus. Hypoxie - nedostatečný přísun kyslíku - vede ke snížení srdeční frekvence, protože metabolické reakce, které pohánějí kontrakci srdce, jsou omezené.
Acidóza je stav, kdy je v krvi přebytek vodíkových iontů, což vyjadřuje nízkou hodnotu pH. Alkalóza je stav, kdy je přítomno velmi málo vodíkových iontů a krev pacienta má vysoké pH. Normální pH by mělo zůstat v rozmezí 7,35–7,45, takže nižší číslo než toto rozmezí představuje acidózu a vyšší číslo představuje alkalózu. Enzymy, které jsou regulátory nebo katalyzátory prakticky všech biochemických reakcí, jsou citlivé na pH a zůstávají jím ovlivněny. variace a následné mírné fyzické variace aktivního místa na enzymu snižují rychlost tvorby komplexu enzym-substrát, následně snižují rychlost mnoha enzymatických reakcí, které mohou mít komplexní účinky na FC. Silné změny pH povedou k denaturaci enzymu.
Poslední proměnnou je tělesná teplota. Vysoká tělesná teplota se nazývá hypertermie, zatímco příliš nízká teplota se nazývá hypotermie. Mírná hypertermie má za následek zvýšení HR a síly kontrakce. Podchlazení zpomaluje rychlost a sílu srdečních stahů. Zpomalení srdce je jednou ze složek mnohem složitějšího krevního posunu, který odvádí krev do základních orgánů, protože potápěči (zejména freedivers) získávají hloubku. Ponorka. Pokud je dostatečně ochlazeno, srdce může přestaňte bít, což je technika, kterou lze použít při otevřené operaci srdce. V tomto případě je pacientova krev normálně přesměrována do umělého zařízení „srdce-plíce“, aby se udrželo „zásobování krví a výměna plynů v těle, dokud není operace dokončena a obnoven sinusový rytmus. Nadměrná hypertermie a hypotermie mají za následek smrt. “
. Normální spouštěcí rychlost uzlu SA je ovlivněna aktivitou autonomního nervového systému: stimulace sympatiku se zvyšuje a parasympatická stimulace snižuje rychlost střelby. K popisu srdeční frekvence lze použít různá měření:Normální srdeční frekvence v klidu, v tepech za minutu (tepů za minutu):
Bazální nebo klidová srdeční frekvence (HRrest) je definována jako srdeční frekvence člověka, který je vzhůru, je umístěn v neutrálním prostředí a není vystaven nedávné námaze nebo stimulaci, jako je stres nebo strach. Normální rozmezí je 60–100 úderů za minutu. HR v klidu často souvisí s úmrtností. Například úmrtnost ze všech příčin se zvyšuje o 1,22 (poměr rizik), když srdeční frekvence překročí 90 tepů za minutu. Úmrtnost pacientů s infarktem myokardu se zvyšuje od 15 % až 41%, pokud srdeční frekvence překročí 90 tepů za minutu. EKG 46 229 jedinců s nízkým rizikem kardiovaskulárních onemocnění odhalilo, že 96% mělo klidový srdeční tep mezi 48 a 98 údery za minutu. Nakonec 98% kardiologů se domnívá, že rozmezí „60 až 100“ je příliš vysoké, a velká většina souhlasí s tím, že by bylo vhodnější 50 až 90 tepů za minutu. Normální klidová srdeční frekvence je založena na klidové aktivační frekvenci sinoatriálního uzlu srdce, kde jsou umístěny buňky rychlého kardiostimulátoru, které pohánějí vlastní generované rytmické střelby zodpovědné za autrirytmiku srdce. Pro vytrvalostní sportovce elitní úroveň, není neobvyklé mít klidový srdeční tep pod 50 tepů za minutu.
(HRmax) je nejvyšší srdeční frekvence, kterou může jedinec dosáhnout, aniž by během cvičení zaznamenal vážné problémy, a obecně klesá s věkem. Vzhledem k tomu, že se HRmax liší od jednotlivce k jednotlivci, je nejpřesnější způsob měření pomocí testu, při kterém je osoba vystavena kontrolovanému fyziologickému stresu (obvykle z běžeckého pásu) při sledování pomocí EKG. Intenzita cvičení se pravidelně zvyšuje, dokud se požadované změny nezmění jsou pozorovány srdeční funkce, v tomto okamžiku je subjekt nasměrován k zastavení. Typická doba trvání se pohybuje od deseti do dvaceti minut.
Nováčkům se doporučuje provádět tento test pouze za přítomnosti zdravotnického personálu, a to z důvodu souvisejících rizik. Hrubý odhad však lze provést pomocí vzorce. Tyto prediktivní systémy jsou však nepřesné, protože se zaměřují výhradně na věk. Je známo, že mezi „maximální srdeční frekvencí a„ věkem “existuje„ omezená korelace “.
. Palec by neměl být používán k měření srdeční frekvence jiné osoby, protože nadměrný tlak může narušit správné vnímání pulsu.Radiální tepna se používá nejsnadněji. V nouzových situacích jsou však nejspolehlivějšími tepnami pro měření srdeční frekvence karotidy. Vytěsněná krev se do značné míry liší od jednoho úderu k druhému.
Možné body pro měření srdeční frekvence jsou:
- Ventrální zápěstí na straně palce (radiální tepna)
- Ulnární tepna
- Krk (krční tepny)
- Uvnitř lokte nebo pod bicepsovým svalem (brachiální tepna)
- Třísla (stehenní tepna)
- Zadní k mediálnímu malleolu na chodidlech (zadní tibiální tepna)
- Střed hřbetu nohy (dorsalis pedis)
- Za kolenem (podkolenní tepna)
- Nad břichem (břišní aorta)
- Hrudník (vrchol srdce), který je cítit rukou nebo prsty. Je také možné auskultovat srdce pomocí stetoskopu
- Chrámy (povrchová temporální tepna)
- Boční okraj dolní čelisti (obličejová tepna)
- Strana hlavy poblíž ucha (zadní ušní tepna).
Korelace s rizikem kardiovaskulární mortality
Různá šetření naznačují, že zvýšená klidová srdeční frekvence je rizikovým faktorem úmrtnosti homeotermních savců, zejména kardiovaskulární úmrtnosti u lidí. Rychlejší CF může doprovázet zvýšenou produkci zánětlivých molekul a produkci reaktivních druhů kyslíku v kardiovaskulárním systému a také zvýšené mechanické namáhání srdce.Existuje tedy korelace mezi zvýšením frekvence odpočinku a kardiovaskulárním rizikem.
Mezinárodní studie Australanů o pacientech s kardiovaskulárními chorobami ukázala, že srdeční frekvence je klíčovým ukazatelem rizika infarktu. Studie, publikovaná v „The Lancet“ (září 2008), pozorovala 11 000 lidí ve 33 zemích, kteří byli léčeni se srdečními problémy. Ti pacienti, jejichž srdeční frekvence byla vyšší než 70 tepů za minutu, měli významně vyšší výskyt infarktů, hospitalizací a nutnosti chirurgických zákroků. Vyšší srdeční frekvence pravděpodobně souvisí s nárůstem infarktu a asi + 46% hospitalizací bylo smrtelných a nefatální události.
Další studie ukázaly, že „vysoký srdeční tep v klidu je spojen se zvýšenou úmrtností na kardiovaskulární a všechny příčiny v obecné populaci a u pacientů s chronickými onemocněními. Rychlejší srdeční frekvence v klidu je spojena s kratší délkou života a je považována za silný rizikový faktor pro srdeční choroby a srdeční selhání, bez ohledu na úroveň fyzické zdatnosti. Zejména byl prokázán klidový srdeční tep nad 65 tepů za minutu, který má silný nezávislý účinek na předčasnou úmrtnost; bylo prokázáno, že zvýšení klidové srdeční frekvence o 10 tepů za minutu je spojeno s 10–20% zvýšeným rizikem úmrtí. V jiné studii měli muži bez známek srdečních chorob a klidové srdeční frekvence více než 90 tepů za minutu pětkrát větší riziko náhlé srdeční smrti. Podobně další studie zjistila, že muži s klidovou srdeční frekvencí více než 90 tepů za minutu mají téměř dvojnásobné zvýšené riziko úmrtnosti na kardiovaskulární choroby; u žen to bylo spojeno s trojnásobným nárůstem.
Vzhledem k údajům by měla být při hodnocení kardiovaskulárního rizika zohledněna srdeční frekvence, a to i u zjevně zdravých jedinců. Tepová frekvence má jako klinický parametr mnoho výhod; zejména je levné a rychle měřitelné a snadno pochopitelné. Ačkoli jsou přijatelné limity srdečního tepu mezi 60 a 100 tepů za minutu, lepší definice normálu zahrnuje rozsah 50 až 90 úderů za minutu.
Cvičení, dieta, životní styl a léky mohou být velmi užitečné při snižování klidové srdeční frekvence. V různých studiích o korelaci s rizikem úmrtí a srdečních komplikací u pacientů s diabetem typu 2 se ukázala konzumace luštěnin jako užitečná při „snižování srdeční frekvence v klidu. K tomu pravděpodobně dochází díky přímému, ale také nepřímé prospěšné účinky., jako je snížení cholesterolu a nasycených tuků.
Příliš pomalá srdeční frekvence (bradykardie), která může být důsledkem poruchy autonomního nervového systému, může být spojena se srdeční zástavou.









-cloruro.jpg)