Podrobněji poskytneme stručný přehled obecných charakteristik patologie, zmíníme příčiny, důsledky a možné způsoby léčby.
Později přejdeme k podrobnostem vyhrazené motorické terapie, zmíníme se o typech a metodách, kterými je možné zasáhnout v případě diabetes mellitus 2. typu - a to i při komplikacích.
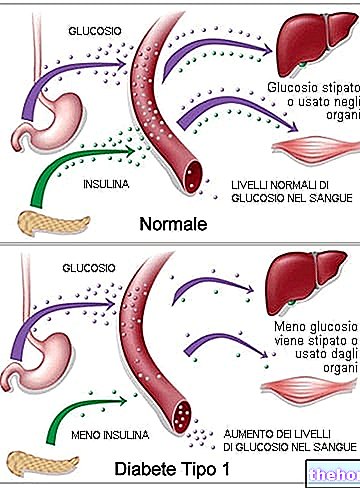
chronický (nadbytek glukózy v plazmě) na základě dvou patologických mechanismů, současně přítomných nebo ne:- Inzulínová rezistence: porucha působení inzulinu na periferní tkáně (samozřejmě závislá na inzulínu);
- Nedostatek syntézy inzulínu: snížená produkce hormonu slinivkou břišní.
Poznámka: Nedostatek syntézy inzulínu je často dlouhodobou komplikací inzulínové rezistence.
Vyskytuje se hlavně u dospělých a je nejčastější formou diabetu (90% případů).
Na rozdíl od 1. typu není závislý na inzulinu - i když v závažných případech, kdy slinivka přestane fungovat tak, jak by měla, může být stále nezbytná exogenní inzulínová terapie.
Příčiny mohou mít dědičnou (polygenní) nebo environmentální povahu; mezi těmi posledními vynikají především: obezita, sedavý způsob života, nevyvážená strava charakterizovaná nadbytkem sacharidů, stres, další nemoci a některé léky.
Obezita a cukrovka
Obezita je přítomna ve více než 80% případů diabetes mellitus 2. typu.
Tuková tkáň je schopna produkovat řadu látek (leptin, TNF-α, volné mastné kyseliny, odolávat, adiponektin), které pokud jsou v přebytku, přispívají k rozvoji inzulínové rezistence.
U obezity je navíc tuková tkáň místem stavu chronického zánětu nízké intenzity, který je zdrojem chemických mediátorů, které zhoršují inzulínovou rezistenci.
Diabetes mellitus 2. typu zvyšuje nebezpečí předčasné smrti a trvalé invalidity; zdá se, že zvyšuje především kardiovaskulární riziko, a zejména ve spojení s jinými patologickými formami, jako jsou: arteriální hypertenze, dyslipidémie (hypercholesterolémie a hypertriglyceridémie).
V rané fázi diabetes mellitus 2. typu nezpůsobuje vždy znatelné příznaky; naopak je téměř vždy zcela asymptomatický, dokud nenastanou první komplikace.
Pouze hematologické vyšetření může zvýraznit chronickou hyperglykémii, následný kompenzační hyperinzulinismus a stav nadměrné glykace bílkovin. Diagnostiku potvrdí konkrétnější analýza, například křivka zatížení.
Chronická hyperglykémie se však může projevit: únavou, častým močením, nadměrnou žízní, obtížemi při hubnutí nebo naopak, nemotivovaným hubnutím, pomalým hojením ran, rozmazaným viděním.
Léčba diabetes mellitus 2. typu by měla být multidisciplinární. Důležitost jednoho nebo druhého aspektu se může lišit podle subjektivního rámce. Farmakologické použití je klíčové především pro obnovení obecné homeostázy v krátkodobém horizontu, i když jsou potraviny a motorická terapie jediným řešením pro diabetes mellitus 2. typu, který není komplikován ztrátou funkce pankreatu.
Nejběžnější strategií je použití perorálních hypoglykemických látek, zatímco podávání inzulínu je omezeno na případy, kdy slinivka přestala adekvátně syntetizovat.
U obézních je dieta zaměřena především na odbourávání tuků. Je vhodné ji vyváženě strukturovat a udržovat sacharidovou frakci na spodní hranici normálního rozmezí. Stanovení ketózy může představovat významné riziko pro diabetiky s komplikacemi ledvin .
Fyzická aktivita na druhé straně, kromě podpory hubnutí, musí:
- Zvyšte citlivost na inzulín;
- Zlepšit řízení dietních sacharidů.
Je zřejmé, že vše bude muset vzít v úvahu případné komplikace a kontraindikace.
jak v akutní, tj. během praxe, tak v chronické, tj. dlouhodobě.Mezi výhody školení o diabetes mellitus 2. typu patří především zvýšení citlivosti na inzulín a zvýšení účinnosti buněčného transportu glukózy se snížením krevního cukru, inzulinémie, triglyceridémie a glykovaných proteinů.
Zlepšení citlivosti na inzulín a vyprazdňování jaterních a zejména svalových glykogenových zásob podporuje lepší hospodaření s dietními sacharidy a pomáhá optimalizovat hubnutí - což je faktor, který sám o sobě zvyšuje citlivost na inzulín.
Výhody citlivosti na inzulín
Inzulínová rezistence ohrožuje absorpci inzulínem zprostředkované glukózy, tedy v tkáních závislých na inzulínu, o 35–40% ve srovnání se zdravými lidmi.
Nejhojnější tkání závislou na inzulínu v těle je kosterní sval, který tedy pozitivně koreluje se schopností absorbovat glukózu - zatímco tuková hmota má inverzní korelaci.
V akutních případech motorická aktivita zvyšuje citlivost na inzulín 24–72 hodin po tréninku i u subjektů s diabetes mellitus 2. typu.
Po uplynutí této doby je nutné aplikovat nový fyzický podnět k obnovení tohoto výhodného stavu. Z tohoto důvodu, zejména u pacientů s diabetes mellitus 2. typu, měl by trénovat víceméně obden.
Výhody přenosu glukózy
K metabolickému využití glukózy v buňkách svalových vláken dochází velmi krátce takto:
- Přechod z plazmy do svalové tkáně: tělesný trénink zlepšuje prokrvení svalů, díky větší srdeční činnosti a periferní kapilarizaci. Dobrý postřik je zásadní pro splnění potřeby glukózy, kyslíku atd. svaly a umožňuje likvidaci zbytků odpadu. Akutní motorické cvičení také podporuje otevírání kapilár, které se běžně nepoužívají; u chronických stimuluje „další větvení;
- Transport glukózy přes buněčnou membránu: transcelulární transport glukózy probíhá prostřednictvím transportérů glukózy 4 (GLUT-4), které se normálně nacházejí v intracelulárním cytosolu. Tělesný trénink stimuluje jejich vznik, díky čemuž je buňka schopnější přijímat glukózu;
- Fosforylace: energetické využití glukózy nastává díky enzymu zvanému hexokináza, což významně zvyšuje koncentraci, pokud je motorická aktivita prováděna pravidelně dlouhodobě.
Pozornost! Důsledná metabolická aktivace díky relativní tréninkové zátěži v akutním a bezprostředním cvičení po cvičení činí svalové buňky částečně nezávislými na působení inzulínu.
Přínosy v řízení dietních sacharidů
Motorická aktivita umožňuje tělu lépe zvládat postprandiální glykemickou zátěž.
To je dáno kromě metabolických a funkčních modifikací akutní fáze také adekvátnímu vyprazdňování jaterních a svalových glykogenových rezerv.
Toto vyčerpání zvyšuje „chamtivost“ těchto glukózových tkání i mimo trénink.
Přínosy fyzické aktivity na další rizikové faktory
Tělesné cvičení ovlivňuje i další rizikové faktory úmrtí a trvalé invalidity spojené s aterosklerózou a kardiovaskulárními příhodami; mluvíme o: primární arteriální hypertenzi, dyslipidémii, obezitě.
Primární arteriální hypertenze je přítomna u více než 60% diabetiků 2. typu a je statisticky nejškodlivější a nejnebezpečnější komorbiditou.
Jsou normální krevní tlak <140/90 mm Hg, hraniční mezi 140/90 a 160/95 mm Hg a patologické, pokud jsou vyšší.
Pravidelná fyzická aktivita snižuje hladinu krevního tlaku u zdravých lidí s diabetem typu 2 díky zlepšené kardiovaskulární účinnosti. Hypertenze je také snížena v důsledku úbytku hmotnosti a snížení účinků na centrální nervový systém.
Doporučený typ tréninku je aerobní zázemí, a to i se značnou intenzitou - u procvičených předmětů. Používání závaží není kontraindikováno, pokud není stanoven Valsalvův manévr nebo s výjimkou vysokých intenzit.
Aerobní tělesné cvičení snižuje triglyceridémii, také v důsledku lepšího řízení glykémie.
Zlepšuje také cholesterolémii se zvýšením HDL a procentním snížením LDL. Celkový cholesterol ne vždy klesá. V důsledku toho se také snižuje riziko aterosklerózy a ischemické choroby srdeční.
Fyzická aktivita podporuje hubnutí pouze tehdy, je-li spojena s kontrolovanou (hypokalorickou) dietní terapií. Naopak, v míře asi 20–30 minut denně se střední intenzitou má více než cokoli jiného nárůst „preventivní akce“.
a obézní. Také zlepšuje citlivost na inzulín, zvyšuje výdej kalorií a optimalizuje kvalitu života; také zvyšuje svalovou sílu, svalovou hmotu a minerální hustotu kostí.Správná tréninková zátěž je minimálně 2–3 dny v týdnu s 8–10 cviky zaměřenými na největší svalové skupiny, pro 1–3 sady po 10–15 opakováních. „Intenzita“ se musí zvyšovat a v žádném případě ne méně než 50% 1RM.
jsou povoleny, je však nutné věnovat pozornost těm, kteří jsou již sami o sobě nebezpeční nebo u nichž by „hypoglykemie mohla vyvolat vážné důsledky“.
Je vhodné volit hlavně aerobní alaktacidové pohybové aktivity, aniž bychom zapomněli, že dosažení vysokých intenzit koreluje se zlepšením různých funkčních a metabolických parametrů (kardio-oběhová a respirační účinnost atd.).
Také kombinací odporového tréninku bude možné využít výhod, které nízká intenzita aerobní aktivity sama o sobě nepřináší.
Také by neměl být přehlížen aspekt flexibility, pružnosti a pohyblivosti kloubů. Tento typ tréninku výrazně snižuje riziko zranění a zlepšuje celkovou kvalitu života, ale nepřináší metabolické výhody.
Frekvence
Frekvence doporučené fyzické aktivity se pohybuje od 3 do 5 sezení týdně, čímž se vyhnete obdobím nečinnosti více než 2 dny v řadě - z důvodů vysvětlených výše.
Doba trvání
Doporučuje se nejméně 20-30 "a až 60" aktivit na trénink, plus 5-10 minut zahřátí a 5-10 minut vychladnutí-také pro protokoly flexibility, pružnosti a mobility.
Intenzita
Aerobní aktivita by měla být zpočátku nízká a poté mírná (40–60% VO2max nebo 50–70% HR max) celkem 150–200 “týdně.
Jak se intenzita zvyšuje (> 60% VO2max nebo> 70% Fcmax), je možné snížit objem na 90 “týdně.
Opatření
Před zahájením programu fyzické aktivity by si měl pacient uvědomit opatření, která je třeba provést před, během a po aktivitě.
Glykemická kontrola je základním prvkem, který je třeba zkontrolovat před zahájením, ale také během (pokud aktivita trvá déle) a po fyzické aktivitě.
Pokyny ve skutečnosti doporučují vyhnout se činnosti, pokud je glykémie> 250 mg / dl nebo je přítomna ketonurie.
Je však třeba poznamenat, že „mírná nebo střední intenzita může být užitečná při“ snižování hladin akutní glykémie.
Pozornost by měla být věnována také kombinaci motorické aktivity a lékové terapie. Díky zlepšené metabolické kondici je léčba často hypoglykemická.
Dávejte pozor, abyste udrželi vysoký stav hydratace.
Pokyny pro fyzickou aktivitu za přítomnosti komplikací
Protokol o fyzické aktivitě u subjektů s komplikacemi musí být podle toho upraven; zejména: ischemická choroba srdeční, diabetická nefropatie, retinopatie, senzoricko-motorická neuropatie a autonomní neuropatie.
Ischemická choroba srdeční
Je třeba se vyvarovat fyzickým aktivitám, které způsobují prekordiální bolest nebo silné zvýšení srdeční frekvence, přičemž se doporučuje cvičit pohybové aktivity s nízkou až střední intenzitou (40% Vo2max nebo 50% HR max).
Diabetická nefropatie
Doporučujeme pouze středně intenzivní fyzická cvičení (chůze, plavání, jízda na kole).
Diabetická retinopatie
Je třeba se vyvarovat fyzickým aktivitám, které zahrnují zvýšení krevního tlaku (například vzpírání s vysokou intenzitou a s Valsalvou) nebo které zahrnují fyzický kontakt (například bojové sporty), zatímco fyzické aktivity mírné intenzity jsou povoleny.
Senzoricko-motorická neuropatie
Pravidelné cvičení alactacidového aerobního cvičení může zpomalit progresi periferní neuropatie, ale pro potenciální traumatické účinky na chodidla se doporučují pouze cvičení bez tíže (stacionární jízda na kole, veslování, plavání).
Autonomní neuropatie
Lehká fyzická cvičení a aerobní aktivity jsou povoleny za vhodných teplotních podmínek s dostatečnou hydratací.











-cause-sintomi-e-cura.jpg)