«Definice, příčiny, symptomy a rizikové faktory
Diagnóza
Diagnostika TIA v plném proudu je obtížná a nepravděpodobná. Ve skutečnosti je trvání přechodného ischemického záchvatu tak krátké, že než dorazíte k lékaři nebo do nemocnice na kontroly, porucha již spontánně zmizela. Ačkoli se to může zdát jako limit pro diagnózu, tato charakteristika události, to je její dočasnost, je již bohatá na informace, protože je typická pro TIA.
Dále je možné pomocí klinických a instrumentálních vyšetření definitivně vyjasnit situaci a porozumět:
- Která oblast mozku byla ovlivněna
- Příčiny
.jpg)
Postava: Rozdíl mezi TIA a mrtvicí. Z webu: sanremonews.it
Zajistit, aby se skutečně jednalo o TIA, je zásadní pro nastavení nejvhodnější terapie a přijetí správných protiopatření.
HISTORIE A CÍLOVÉ Zkoumání
Lékař se ptá pacienta a lidí, kteří s ním byli (obecně rodinní příslušníci), na charakteristiku symptomů: na kterých částech těla bylo cítit brnění, v případě ztráty jazykových znalostí, v případě nedostatečné motorické koordinace atd.
Kromě toho je pro lékaře velmi důležité pochopit, zda má jedinec v rodinné anamnéze mrtvici, TIA nebo srdeční záchvat, zda má chronickou hypertenzi, vysoký cholesterol, arytmie atd.
KREVNÍ TESTY
Lze provést velmi rychlé krevní testy k vyhodnocení:
- Schopnost srážet krev. Tendence snáze vytvářet krevní sraženiny by mohla předurčovat k tvorbě trombů nebo embolů v cévách.
- Krevní tlak. Vysoký krevní tlak (hypertenze) je hlavní příčinou TIA a mrtvice.
- Hladina cholesterolu v krvi. Vysoká hladina je často spojena s TIA, mrtvicí a srdečními problémy.
- Hladiny glukózy v krvi (krevní cukr). Cukrovka, hlavní rizikový faktor TIA a cévní mozkové příhody, má za následek vysoké hodnoty glykémie.
- Hladiny homocysteinu. Vysoké hladiny jsou obvykle spojeny s TIA, mrtvicí a kardiovaskulárními poruchami obecně.
NÁSTROJOVÉ ZKOUŠKY
Instrumentální vyšetření, schopná poskytnout lékaři důležité informace k objasnění příčin a způsobů TIA, jsou četná.Níže jsou instrumentální testy (a jejich charakteristiky) nejužitečnější v případech TIA a mrtvice.
Instrumentální vyšetření
Přímá CT (počítačová axiální tomografie) a CT angiografie
Podrobně ukazuje mozek a umožňuje vám pochopit, která oblast je ovlivněna. Rozpozná také, zda existují další mozkové poruchy, například nádor.
Pokud používáte kontrastní tekutinu (angio-CT), můžete sledovat průtok krve v arteriálních a venózních cévách krku a mozku.Je to invazivní test, protože využívá škodlivé ionizující záření, i když v minimální dávce.
Nukleární magnetická rezonance (MRI) a MRI angiografie
Poskytuje podrobný obraz mozku a ukazuje, zda byla mozková tkáň po TIA poškozena. Průtok krve v arteriálních a žilních cévách lze vizualizovat pomocí kontrastní tekutiny (MRA).
Krční ultrazvuk
Poskytuje přesné obrazy karotidů a jejich vnitřních dutin. Pokud existují aterosklerotické plaky, jsou detekovány.
Mozková angiografie
Díky kontrastní tekutině, vstřikované katetrem, je možné vidět (na rentgenu), jak „je krevní oběh“ uvnitř velkých cév (karotidů a obratlů), které se dostávají do mozku.
Echokardiogram (transesofageální transthorakální echokardiogram)
Pokud je TIA důsledkem embolie, umožňují nám tyto dva testy identifikovat, odkud v srdci embolie pocházejí. Transesofageální echokardiogram používá ultrazvukovou sondu, která se zavede jícnem a ukazuje srdce a případné sraženiny.
Terapie
Jakmile je diagnostikována přechodná ischemická ataka a jsou shromážděny všechny potřebné informace, pokračuje se v léčbě. Cílem terapie TIA je napravit trombotické nebo embolické poruchy postihující arteriální cévy, zabránit budoucím podobným (jiným TIA) nebo závažnějším (mrtvici) epizodám.
Terapeutická léčba musí být také založena na příčinách, které poruchu spustily: každý pacient proto musí být považován za případ sám o sobě.
FARMAKOLOGICKÉ OŠETŘENÍ
Pacient s TIA je náchylný k trombóze nebo embolii. Proto, aby byla krev tekutější a rozpustila všechny sraženiny, které by mohly ucpat tepny, podávají se následující léky:
- Antikoagulancia. Klasickými jsou heparin a warfarin (nebo kumadin), jejichž mechanismus účinku vyžaduje čas, jsou však zásadní pro ředění krve a zpomalení procesu srážení. Pokud má pacient fibrilaci síní, používá se dabigatran.
- Protidestičková činidla. Nejpoužívanějším protidestičkovým činidlem je aspirin; alternativně se používá dipyridamol a klopidogrel. Tyto léky snižují schopnost krevních destiček vázat se při zásahu k utěsnění léze.
Další informace: Léky k léčbě „přechodného ischemického záchvatu“
CHIRURGICKÉ OŠETŘENÍ
Karotidy, jak jsme viděli, jsou hluboce analyzovány, protože by mohly být uzavřeny trombem nebo aterosklerotickým plakem. Pokud je tato okluze vážná a vystaví pacienta epizodě mrtvice, je nutné přistoupit k uvolnění průchodu a umožnit tak normální průtok krve.
Existují dva možné zásahy:
- Karotická endarterektomie
Chirurg prostřednictvím řezu na úrovni krku zasáhne na krční tepně a část uzavřenou aterosklerotickým plakem nahradí malými kousky umělé tkáně. Na konci zásahu řez uzavře. - Angioplastika a stent
Chirurg zavede stent, což je roztažitelná kovová trubice, na úrovni krční tepny. Trubice je vedena v místě, kde dochází k okluzi, a je nafouknuta, aby znovu otevřela cévu zablokovanou aterosklerotickým plakem.
Prognóza a prevence
Mluvit o prognóze přechodného ischemického záchvatu není snadné, protože každý pacient s TIA je případ sám o sobě.
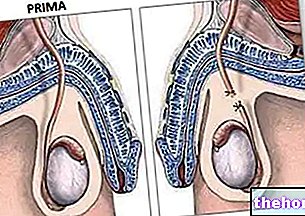
_2.jpg)
Postava: Chirurgická technika angioplastiky a stentu.
Například chytrý pacient, který rozpozná příznaky a jde k lékaři k dalším testům a léčbě, bude mít menší riziko vzniku podobných nebo závažnějších poruch, jako je mozková mrtvice, a naopak pacient, který po odeznění příznaků. TIA, nepodstupuje nezbytná vyšetření a léčbu, má vysoké riziko relapsu a cévní mozkové příhody.
Tyto dvě situace jsou obecně platné, nemělo by se však zapomínat na to, že TIA, i když se s ní zachází adekvátně, stále vyžaduje nepřetržité sledování. Ve skutečnosti může existovat rodinná predispozice ke vzniku přechodného ischemického záchvatu, a to, jak jsme viděli, je neléčitelný rizikový faktor.
PREVENCE
Prevence je důležitá u každé nemoci a TIA není výjimkou.
Stejně jako u mrtvice jsou preventivní opatření vyvíjena na třech úrovních: primární, sekundární a terciární.
Primární prevence spočívá v kontrole všech těchto léčitelných rizikových faktorů. Proto je dobré osvojit si zdravý životní styl, zbavit se přebytků ve stravě, nekouřit, cvičit pohybové aktivity atd.
Sekundární prevence je založena na včasné diagnostice predisponujících okolností a jejich případném vyléčení / nápravě (farmakologické, chirurgické a behaviorální). Proto je vhodné provádět pravidelné kontroly, zejména pokud jste z důvodu věku nebo rodinné anamnézy náchylní k TIA nebo cévní mozkové příhodě.
Nakonec terciární prevence. Do praxe je uváděn v potvrzených případech TIA, u kterých je vysoké riziko cévní mozkové příhody. U těchto pacientů, již postižených přechodným ischemickým záchvatem, může být nutná operace, léková terapie a pečlivá péče o jejich návyky v chování.
Preventivní opatření proti přechodnému ischemickému záchvatu (TIA), mrtvici a infarktu:
- Tlak pravidelně kontrolujte a udržujte na adekvátních úrovních
- Udržujte nízkou hladinu cholesterolu v krvi
- Nekuřte
- Pravidelně kontrolujte hladinu cukru v krvi a udržujte ji na adekvátních úrovních
- Zhubněte, pokud máte nadváhu
- Dieta bohatá na ovoce a zeleninu
- Cvičit pravidělně
- Nepijte alkohol (pokud jste náchylní) a obecně nepřekračujte množství
- Nepoužívejte drogy, jako je kokain atd.